Guía de Práctica Clínica Basada en la Mejor Información Disponible
Palabras clave: pancreatitis; índice de gravedad de la enfermedad; terapia; radiología intervencional.
Resumen
El tratamiento de la pancreatitis aguda ha variado en el transcurso de los últimos años. La mayoría de los pacientes que cursan con pancreatitis aguda leve, sobrevive sin mayores complicaciones; por el contrario, aquellos con pancreatitis aguda grave presentan un curso incierto y, con respecto a su morbimortalidad, la infección pancreática es el factor de riesgo más importante. Los avances en el diagnóstico por imágenes y el desarrollo de la radiología intervencionista, han revolucionado el tratamiento quirúrgico.
Criterios de selección del nivel de “evidencia” y grado de recomendación
Se empleó como referencia la escala del Centre for Evidence-Based Medicine de Oxford para estudios de diagnóstico, tratamiento, prevención, etiología y complicaciones.
Métodos de búsqueda de la “evidencia” científica
El procedimiento de búsqueda de la evidencia científica se hizo por medio de la metodología de preguntas clínicamente estructuradas (de primera línea), palabras clave (key words) y los conectores “y”, “o”; “and”, “or” y “()”; en este caso, se emplearon guías de práctica clínica y pancreatitis, abordaje diagnóstico y pancreatitis, tratamiento y pancreatitis, profilaxis antibiótica y pancreatitis, soporte nutricional y pancreatitis, en idioma español o inglés.
La rutina empleada fue, en su orden: a) metabuscador TRIPDatabase en español (información de bases prefiltradas, textos de Evidence-BasedMedicine y de estudios originales) y b) páginas web de guías de práctica clínica (Guíasalud.es, Fisterra.com, National Guidelines Clearinghouse, etc.).
Fecha de actualización
Esta guía de práctica clínica será revisada cada dos años por el grupo redactor y cualquier modificación que se le haga durante este período quedará reflejada en el formato electrónico consultable en las respectivas páginas web.

Epidemología
Se estima que en los Estados Unidos se presentan cerca de 250.000 casos anuales de pancreatitis aguda y, en Europa, unos 70.000. Hoy, en Europa, la principal causa continúa siendo la enfermedad de litiasis biliar (44% a 54% de los casos), seguida por la idiopática (20%-34%) y, finalmente, por la inducida por alcohol (3% a 19%). En los Estados Unidos, la etiología de la pancreatitis aguda es atribuible a litiasis en 45% y a alcohol en otro 45% de los casos.
El porcentaje restante se atribuye a hiperlipidemia, periodos postoperatorios y a reacción secundaria a medicamentos (1). En Colombia, se estima que cerca de 80% de las pancreatitis agudas son de etiología biliar, 9% son de etiología alcohólica, 5,1% se deben a trauma, 4% a hipercalcemia, 1,3% a áscaris (porcentaje muy variable entre las diversas regiones) y 0,6% es de diferentes etiologías.
Definición
La pancreatitis aguda es un proceso inflamatorio agudo del páncreas, desencadenado por la activación inapropiada de las enzimas pancreáticas, con lesión tisular y respuesta inflamatoria local, y respuesta inflamatoria y compromiso variable de otros tejidos o sistemas orgánicos distantes. La pancreatitis se clasifica como aguda, a menos que existan hallazgos por tomografía computadorizada (TC) o por colangiopancreatografía retrógrada endoscópica, de pancreatitis crónica. En tal caso, se considera una exacerbación de la inflamación sobreagregada a la pancreatitis crónica.
La pancreatitis aguda es habitualmente un procesoreversible. Durante un ataque agudo, es posible que las funciones pancreáticas exocrina y endocrina sean anormales. La función endocrina retorna a la normalidad poco después de la fase aguda, en tanto que la exocrina, de acuerdo con la extensión de la lesión parenquimatosa, puede requerir un año para recuperarse por completo
Clasificación
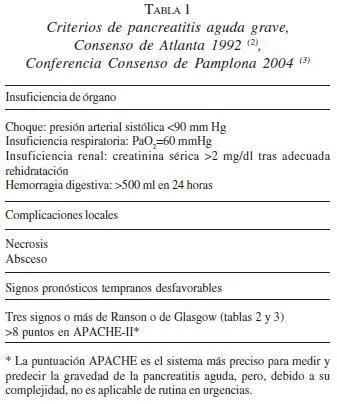
La terminología aplicada para la pancreatitis aguda y sus complicaciones frecuentemente es confusa y no se ciñe a los diferentes consensos internacionales. Debido a lo anterior, se propone la utilización del Consenso de Atlanta de 1992 (2) el cual es utilizado actualmente por el American College of Surgeons, el American College of Gastroenterology, la British Society of Gastroenterology, la Society of Critical Care Medicine y el American College of Chest Physicians.
Pancreatitis Aguda Leve
Es un proceso inflamatorio agudo del páncreas con compromiso variable de los tejidos adyacentes o de órganos o sistemas a distancia. Se asocia con disfunción orgánica mínima y eventual recuperación total. Su rasgo predominante es el edema intersticial de la glándula.
Pancreatitis Aguda Grave
Se asocia a falla orgánica, complicaciones locales, como necrosis con infección, pseudoquiste o absceso, o ambas. Frecuentemente, este término implica el desarrollo de necrosis pancreática. Sin embargo, los pacientes con pancreatitis edematosa pueden presentar hallazgos clínicos que indican un ataque serio. Representa 15% a 20% de los casos (2).
Colecciones Líquidas Agudas
Ocurren temprano en el transcurso de la pancreatitis aguda, se localizan dentro del páncreas o en la vecindad del páncreas y carecen de pared circundante.
Necrosis Pancreática y Necrosis Infectada
La necrosis pancreática es un área local o difusa de parénquima pancreático no viable, el cual típicamente se encuentra asociado a necrosis de la grasa peripancreática. La infección de dichas zonas necróticas se asocia con un aumento importante en la mortalidad.
Pseudoquiste Agudo
Es la colección de jugo pancreático dentro de una pared de tejido fibroso o de granulación, que aparece durante el curso de la enfermedad. La formación de un pseudoquiste requiere de cuatro o más semanas desde la instauración de la pancreatitis aguda.
Absceso Pancreático
Es una colección intraabdominal de pus, usualmente en la proximidad de la glándula, que contiene poco o nada de necrosis pancreática; este hallazgo es una secuela de la pancreatitis aguda.
 |
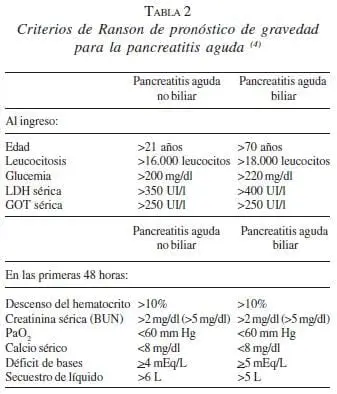 |

Los criterios de Ranson han sido ampliamente utilizados a partir de 1974; sin embargo, su sensibilidad para predecir la gravedad de la pancreatitis aguda es de 75% y su especificidad de 77%, con un valor diagnóstico positivo de 49% y un valor diagnóstico negativo de 91% (6).
Una de las desventajas de los criterios de Ranson y Glasgow, es que sólo pueden determinarse después de 48 horas, tiempo en el cual ya ha pasado el tiempo crítico de optimización de la reanimación, y de la corrección de perfusión y de los defectos de microcirculación en el páncreas (6).
1 Miembro honorario, ex presidente, Asociación Colombiana de Cirugía; director científico, Clínica Nueva, Bogotá, D.C., Colombia
2 Miembro, Asociación Colombiana de Cirugía y Asociación Colombiana de Medicina Crítica y Cuidado Intensivo; coordinador de Medicina Crítica y Cuidado Intensivo, Clínica Nueva, Bogotá, D.C., Colombia
De igual manera, el considerar una generalización de los resultados de estos estudios efectuados en un contexto global a un paciente en particular, tiene unas implicaciones obvias que no pueden desconocerse (complejidad e incertidumbre del cuerpo humano en un solo individuo comparado con el mismo individuo entre un grupo de personas) y hacen, en ocasiones, poco prácticos los resultados de los mismos al evaluarlos de forma individual (15).
Al reconocer las limitaciones de la Medicina Basada en la Evidencia, su aplicabilidad a la cirugía y, a sabiendas de que no es dueña de todas las respuestas, es indudable que ha constituido una nueva forma de conducir y evaluar la investigación y el acto médico, lo cual representa un avance de la medicina prácticamente incuestionable.
Respecto a esto, en el 2002, David Sackett plantea:
“[…] el efecto de la Colaboración Cochrane (Medicina Basada en la Evidencia) ha sido caracterizado de igual importancia al proyecto del genoma humano, representa un regalo de Inglaterra al mundo con el potencial de cambiar la salud de forma universal” (16).
Y, de manera clara resalta la continua necesidad de perfeccionar su implementación y evaluación, reconociendo sus limitaciones y aceptando que hace parte de un proceso evolutivo en la búsqueda del conocimiento. Asimismo, manifiesta su retiro del escenario de la Medicina Basada en la Evidencia, argumentando un impedimento para la evolución de la ciencia, en una clara alusión a la necesidad de cambio y engrandece la humildad de un experto (reflexiones en el seno de la Medicina Basada en la Evidencia, que son generalizables a todas las ramas de la medicina):
“[…] Fuese en una convención o en un escrito, yo siempre daba la última palabra en el tema de la medicina basada en la evidencia… Entonces, con el transcurrir del tiempo, me di cuenta de que expertos como yo cometen dos pecados que retardan el avance de la ciencia:
- El primero consiste en unir nuestras opiniones a nuestro prestigio, dado el gran poder de persuasión de este último. Bien sea por respeto, temor o deferencia, no son cuestionadas y, de esta manera, el progreso hacia la verdad se limita con la presencia de un experto.
- El segundo pecado es cometido en las aplicaciones para los recursos destinados a las investigaciones o escritos que desafían la opinión y el pensamiento del experto. A veces este rechazo es explícito y puede ir acompañado de comentarios destructivos para los investigadores y sus ideas. Es decir, se evidencia una opinión sesgada (el sesgo inconsciente del experto).
El resultado es el mismo: nuevas ideas y nuevos investigadores son frustrados por los expertos y el avance del conocimiento se retarda.
Por esto, yo decidí salirme del camino en el cual está transitando gente joven, y nunca más daré una conferencia, o haré un escrito o me referiré a algún aspecto relacionado con la práctica médica basada en la evidencia. Ahora mis esfuerzos están dedicados a pensar, a enseñar y a escribir sobre los ensayos clínicos controlados y mi nueva actividad es tan desafiante y estimulante como las anteriores…” (17).
Parte de las anteriores motivaciones ocurrieron también por la dificultad en la incorporación de la Medicina Basada en la Evidencia al universo médico, y se acuñó la expresión de la “sackettización de la medicina”, como una forma de rechazo y crítica a la nueva metodología. Esto se hace evidente en un artículo, por demás interesante (de mucha aplicabilidad a nosotros los cirujanos) (18), en el que se hace una crítica sarcástica al término, partiendo de una simple pregunta: ¿qué harían los médicos con un problema clínico o quirúrgico para el cual no existan ensayos clínicos controlados y no haya buena evidencia disponible?
Con el deseo de “quebrantar” un esquema tradicional dogmático e implementar una cultura de la investigación y crítica en los cirujanos, dadas las ventajas de incorporar la Cirugía Basada en la Evidencia en nuestro ejercicio diario ante la falta de una metodología de investigación básica y ordenada, nos atrevemos a proponer el uso de una metodología práctica, sencilla e ilustrativa desde la academia y en conjunto con la Asociación Colombiana de Cirugía, pretendiendo lograr un nivel académico superior en nuestro ambiente quirúrgico.
El avance del conocimiento y la investigación médica se producen de manera rápida y obligan a una evaluación oportuna adecuada de toda esta información (el paciente no espera…) que, generalmente, no se encuentra en los libros de texto tradicionales. Sydney Burwell, antiguo decano de Harvard Medical School hace 50 años, repetía a sus estudiantes una declaración que aún hoy en día es impactante:
“la mitad de lo que usted ha aprendido como estudiante de medicina se demostrará dentro de 10 años que está equivocado. Y el problema es que ninguno de sus profesores sabe qué mitad es…”.
Esto se complementa con la irreverente sugerencia planteada en el libro Medicina Basada en la Evidencia, cómo ejercer y enseñar la Medicina Basada en la Evidencia, sobre la necesidad de destruir los libros de texto tradiciónales, dada su incapacidad para exponer su desactualización. Y, aunque en ellos se encuentre alguna información útil en preguntas de fondo, como la fisiopatología de algún problema clínico, es mejor no usarlos para buscar las respuestas a las “preguntas de primera necesidad”, como los factores de riesgo, el diagnóstico, el pronóstico, el tratamiento de una enfermedad, si existe una fuente actualizada y basada en la evidencia (8).
En otras palabras, el mantenerse informado sobre la mejor evidencia actual para la asistencia de nuestros pacientes, es todo un desafío. Se ha calculado para un problema específico de medicina interna/medicina general, que el número de artículos que debería leerse un médico para encontrar uno que cumpliera los criterios básicos de calidad y relevancia, está entre 86 y 107, incluidos en las cinco revistas más importantes de medicina interna/medicina general (19).
A la luz de lo anterior, preguntamos: ¿cuántos problemas clínicos enfrentamos en un solo día de trabajo, que nos generan preguntas relevantes para nuestro ejercicio médico?
Por todo esto, y en vista de la amplia oferta disponible, el Departamento de Urgencias del Manchester Royal Infirmary del Reino Unido, ha diseñado una estrategia para resolver, con un enfoque basado en la evidencia, preguntas clínicas del diario quehacer médico mediante una revisión crítica de la literatura y, si bien fue inicialmente diseñado para la medicina de urgencia, ya se ha generalizado a otras especialidades de la medicina (20). Se denomina BestBETs y sobre la misma se fundamenta nuestra propuesta, que tiene como características principales las siguientes:
1. Se efectúa una pregunta clínica relevante que genere controversia y no haya sido resuelta acertadamente (posibles zonas grises).
2. Se aplica el método de la Medicina Basada en la Evidencia a la pregunta de investigación, mediante la evaluación de la evidencia y posible incorporación de los resultados.
3. Se hace un resumen estructurado en tablas de los principales estudios y sus conclusiones.
4. Se evalúan por pares los resultados y la metodología de la investigación, desde el punto de vista clínico y epidemiológico.
5. Se hacen recomendaciones de manejo aplicables a nuestros pacientes, en un contexto del sistema de salud colombiano y teniendo en cuenta las limitaciones obvias de recursos en algunas regiones.
6. Los resultados deben procurar ser generalizados para su aplicación, en lo posible, en la mayoría del ambiente quirúrgico nacional.
7. Los responsables de cada tema en particular, se comprometen a efectuar revisiones y actualizaciones periódicas y someter los manuscritos para publicación en la revista de la Asociación Colombiana de Cirugía como artículos originales.
Como cualquier empresa nueva, está proclive a las modificaciones necesarias con el fin de mejorar su ejecución dentro de un proceso de mejoramiento que redunde en beneficio de todos. Se evaluarán todas las críticas y sugerencias surgidas de esta nueva forma de evaluar la evidencia y la retroalimentación de la información en forma de cartas al editor, deberá ser publicada en la revista, con las consabidas respuestas de los autores, debidamente sustentadas.
Conflictos de Interés
Los autores manifestamos no presentar conflicto de interés alguno en la realización del presente escrito
The Surgeon and the Evidence
Abstract
In the art and science of surgery, the end results reflect a range of uncertainty, uncertainty that interferes with the decision-making process, evaluation of actions, and prevention of possible future adverse situations; however, there are modifiable variables currently available that help to reduce the magnitude of those “gray zones” that are frequent in surgery.
The concept of evidence based medicine has been adopted by surgery since several years ago. It is defined as the integration of the best available external evidence with clinical experience and the desires and values of the patient.
It becomes important to set forth that in surgery, its application involves some special considerations that could explain why the slow development and implementation as compared with other non surgical disciplines.
In this paper we propose the utilization of the strategy designed by Emergency Department of the Manchester Royal Infirmary in the United Kingdom, labeled BestBETs that aims to provide answers to the questions that pose our daily surgical practice.
Key words: General Surgery; Evidence-Based Medicine; Randomized Controlled Trial; Applied Research; therapy
JULIO ALBERTO NIETO, MD1, SAMUEL JESÚS RODRÍGUEZ, MD2
Referencias
1. Birkmeyer JD, Dimick JB. Understanding and reducing variation in surgical mortality. Annu Rev Med. 2009;60:405-15.
2. Naylor CD. Grey zones of clinical practice: some limits to evidence-based medicine. Lancet. 1995;345:840-2.
3. Serrano M. La medicina basada en la evidencia. Un nuevo paradigma en la interpretación de la información médica. Rev Colomb Cir. 1999;14:134-9.
4. Steinberg EP, Luce BR. Evidence based? Caveat Emptor! Health Aff. 2005;24:80-92.
5. Gómez CA. Ambrosie Paré y la medicina basada en evidencias. Rev Colomb Cir. 2000;15:60-1.
6. Meakins JL. Evidence-based surgery. Surg Clin North Am. 2006;86:1-16.
7. Sanabria AE. Cirugía basada en la evidencia. Una posición a favor. Rev Colomb Cir. 2001;16:117-21.
8. Strauss SE, Richardson WS, Glasziou P, Haynes B. Medicina Basada en la Evidencia, cómo practicar y enseñar la MBE. Tercera edición. Madrid, España: Elsevier Editores; 2006.
9. Canadian Institute of Health Research. Centre for Evidence- Based Medicine. Fecha de consulta: 3 de mayo de 2010. Disponible en: www.cebm.utoronto.ca.
10. Black N. Evidence-based surgery: a passing fad? World J Surg. 1999;23:789-93.
11. Concato J, Shah N, Horwitz RI. Randomized controlled trials, observational studies and the hierarchy of research designs. N Engl J Med. 2000;342:1887–92.
12. Pollock AV. The rise and fall of the random controlled trial in surgery. Theor Surg. 1989;4:163-70.
13. Pollock AV. Surgical evaluation at the crossroads. Br J Surg. 1993;80:964-6.
14. McCulloch P, Taylor I, Sasako M, Lovett B, Griffin D. Randomized trials in surgery: problems and possible solutions. BMJ. 2002;324:1448-51.
15. Rothwell PM. Can overall results of clinical trials be applied to all patients? Lancet. 1995;345:1616.
16. Sackett DL. Clinical epidemiology: what, who, and whither. J Clin Epidemiol. 2002;52:1161-6.
17. Sackett DL. The sins of expertness and a proposal for redemption. BMJ. 2000;320:1283.
18. Isaacs D, Fitzgerald D. Seven alternatives to evidence based medicine. BMJ. 1999;319:1618.
19. Wilczynski NL, McKibbon KA, Haynes RB. What do evidencebased secondary journals tell us about the publication of clinically important articles in primary healthcare journals? BMC Med. 2004;2:33.
20. Emergency Department at Manchester Royal Infirmary. Best bets. Best evidence topics. Fecha de consulta: 21 de abril de 2010. Disponible en: https://www.bestbets.org/.
