Duración de la Antibioticoterapia en Pacientes con Colecistitis Aguda Manejados con Colecistostomía. ¿Afecta los Desenlaces Clínicos?
Duration of antibiotic therapy in patients with acute cholecystitis managed with cholecystostomy. Does it affect clinical outcomes?
Resumen
Introducción. En pacientes con diagnóstico de colecistitis aguda tratados con colecistostomía, el tiempo óptimo de duración de la terapia antibiótica es desconocido. El objetivo de este trabajo fue comparar los resultados clínicos en pacientes con diagnóstico de colecistitis aguda manejados inicialmente con colecistostomía y que recibieron cursos cortos de antibióticos (7 días o menos) versus cursos largos (más de 7 días).
Métodos. Se llevó a cabo un estudio de cohorte observacional, retrospectivo, que incluyó pacientes con diagnóstico de colecistitis aguda manejados con colecistostomía, que recibieron tratamiento antibiótico. Se hizo un análisis univariado y de regresión logística para evaluar la asociación de variables clínicas con la duración del tratamiento antibiótico. El desenlace primario por evaluar fue la mortalidad a 30 días.
Resultados. Se incluyeron 72 pacientes. El 25 % (n=18) recibieron terapia antibiótica por 7 días o menos y el 75 % (n=54) recibieron más de 7 días. No hubo diferencias significativas en la mortalidad a 30 días entre los dos grupos ni en las demás variables estudiadas. La duración de la antibioticoterapia no influyó en la mortalidad a 30 días (OR 0,956; IC95% 0,797 – 1,146).
Conclusión. No hay diferencias significativas en los desenlaces clínicos de los pacientes con colecistitis aguda que son sometidos a colecistostomía y que reciben cursos cortos de antibióticos en comparación con cursos largos.
Palabras clave: vesícula biliar; colelitiasis; colecistitis aguda; colecistitis alitiásica; colecistostomía; antibacterianos.
Abstract
Introduction. In patients with acute cholecystitis who receive treatment with cholecystostomy, the optimal duration of antibiotic therapy is unknown. The objective of this study is to compare short courses of antibiotics (7 days or less) with long courses (more than 7 days) in this population.
Methods. We performed a retrospective observational cohort study which included patients diagnosed with acute cholecystitis, who received antibiotic therapy and were taken to cholecystostomy. Univariate analysis and logistic regression were performed to evaluate the association between clinical variables and the duration. The main outcome evaluated was 30-day mortality.
Results. Seventy-two patients were included, 25% (n=18) were given 7 or fewer days of antibiotics while 75% (n=54) were given them for more than 7 days. Demographic data between both groups were similar (age, severity of cholecystitis, comorbidities). There were no significant differences in 30-day mortality between both groups. Antibiotic duration did not influence mortality at 30 days (OR 0.956, 95% CI 0.797 – 1.146).
Conclusion. There are no significant differences in the clinical outcomes of patients with acute cholecystitis who undergo cholecystostomy and receive short courses of antibiotics compared to long courses.
Keywords: gallbladder; cholelithiasis; acute cholecystitis; acalculous cholecystitis; cholecystostomy; anti-bacterial agents.
Introducción – Pacientes con Colecistitis Aguda
La colecistitis aguda es una de las entidades quirúrgicas más frecuentes en nuestro medio y su principal causa es la colelitiasis, que tiene una prevalencia variable, entre el 11 % y el 35 % en la población mundial 1,2.
En Colombia la incidencia de la enfermedad litiásica biliar no está definida, no obstante, sí tenemos certeza en que afecta principalmente a mujeres adultas, la tasa de mortalidad es mayor en el sexo masculino, y este último es un desenlace directamente relacionado con la presencia de comorbilidades, como diabetes mellitus e hipertensión arterial, o una clasificación del estado físico según la American Society of Anesthesiologists (ASA) III o IV 3,4.
Hasta el 20 % de las personas con colelitiasis van a presentar alguna complicación relacionada con los cálculos 5, como colecistitis, pancreatitis aguda y colangitis, aunque la gran mayoría permanecerán asintomáticos en el tiempo.
La colecistitis aguda se define como una inflamación de la vesícula biliar, que se caracteriza por dolor en cuadrante superior derecho del abdomen, signo de Murphy positivo, elevación de reactantes de fase aguda y la presencia de signos imagenológicos de inflamación 6.
La colecistectomía laparoscópica es el tratamiento de elección para la colecistitis aguda 6,7. Sin embargo, existe un grupo de pacientes que, por el tiempo de evolución de la enfermedad, las comorbilidades asociadas o el estado clínico, no son candidatos a un manejo quirúrgico definitivo en el momento del diagnóstico; en ellos la colecistostomía percutánea se ha establecido como una alternativa de tratamiento 8.
Actualmente no existen guías o consensos internacionales que establezcan la duración de la antibioticoterapia en esta población de pacientes, por lo que en la práctica clínica la decisión de la duración de la antibioticoterapia y el antibiótico a elegir depende completamente del médico tratante.
El objetivo de este trabajo fue comparar los resultados clínicos en pacientes con diagnóstico de colecistitis aguda manejados inicialmente con colecistostomía y que recibieron cursos cortos (7 días o menos) de tratamiento antibiótico con aquellos que recibieron cursos largos (más de 7 días).
Métodos – Pacientes con Colecistitis Aguda
Se llevó a cabo un análisis retrospectivo de pacientes mayores de 18 años atendidos durante un período de 9 años (2013 al 2021) en el Hospital Pablo Tobón Uribe, en Medellín, Colombia, un hospital de cuarto nivel de complejidad, que cumplían los criterios diagnósticos de las guías Tokio 2018 (TG18) para colecistitis aguda 6, a quienes se les realizó colecistostomía y que recibieron tratamiento antibiótico.
La decisión de realizar colecistostomía fue tomada por el médico tratante (cirujano general o cirujano hepatobiliar) según las características clínicas del paciente.
La colecistostomía percutánea fue realizada por el grupo de radiología intervencionista de la institución, en la mayoría de los casos vía transhepática.
Se estableció la gravedad de la colecistitis según los criterios TG18 6 y se evaluó si al ingreso los pacientes presentaban síndrome de respuesta inflamatoria sistémica (SIRS), definido según los criterios descritos por Davies and Hagen en 1992 8.
Los pacientes con colecistitis acalculosa fueron incluidos en el análisis dado que la ecografía tiene una sensibilidad cercana al 84 % para detectar colelitiasis, lo que se traduce en un número importante de falsos negativos.
Se excluyeron pacientes con diagnóstico concomitante de pancreatitis biliar, colangitis, y pacientes con cultivos positivos de orina y/o aspirado traqueal, ya que otra infección activa al momento del diagnóstico de la colecistitis aguda podría influir en la decisión de suspender o continuar los antibióticos.
También se excluyeron pacientes que fallecieron antes de finalizar la terapia antibiótica para evitar que fueran un sesgo a la hora de evaluar la mortalidad intrahospitalaria en los resultados.
Se compararon dos grupos de pacientes:
Aquellos que recibieron antibióticos por 7 días o menos (denominados cursos cortos) y aquellos que recibieron antibióticos más de 7 días (denominados cursos largos); la duración y el tipo de tratamiento antibiótico fue establecida según el criterio del cirujano tratante.
El corte de 7 días permitió un tamaño más homogéneo de ambos grupos.
Se evaluaron la persistencia de SIRS y la necesidad de soporte vasopresor a las 72 horas después de la colecistostomía, como marcadores de la respuesta clínica al tratamiento.
Se definió la recurrencia de colecistitis aguda como todo nuevo episodio de colecistitis aguda que ocurría luego de un período de 48 horas en el cual el paciente no estaba recibiendo antibióticos y no cumplía con los criterios de SIRS. El desenlace primario fue mortalidad a 30 días.
El tamaño de la muestra fue por conveniencia (no probabilístico), y se incluyeron todos los pacientes con diagnóstico de colecistitis aguda que se identificaron en la base de datos de la institución.
La recolección de los datos se hizo de manera manual revisando las historias clínicas electrónicas de los pacientes.
En el análisis univariado se utilizaron métodos de estadística descriptiva.
Para las variables cuantitativas se calcularon medidas de tendencia central (media, mediana) y de dispersión (rango intercuartílico RIQ, desviación estándar); para las variables cualitativas se calcularon medidas absolutas y relativas (promedio), este último expresado en porcentaje.
Se aplicaron técnicas de estadística inferencial para buscar la existencia de correlación entre variables cuantitativas utilizando las pruebas de Pearson o Spearman, de acuerdo con la frecuencia de los eventos encontrados. Para establecer la asociación entre variables cualitativas siendo la variable dependiente dicotómica, se usó la prueba de Chi cuadrado, con el cálculo del riesgo y su respectivo intervalo de confianza.
Para la relación entre una variable cuantitativa y una cualitativa se estimaron diferencias de medias (T de Student) o de medianas (U de Mann-Whitney), dependiendo de la distribución de la variable cuantitativa en las diferentes categorías de la variable cualitativa. Se compararon proporciones para muestras independientes de acuerdo con la categoría de las variables con las pruebas Chi cuadrado, Z o test exacto de Fisher, según sea el caso.
Para el desenlace clínico de mortalidad a 30 días se realizó una regresión logística binomial, con duración de antibiótico y días de estancia hospitalaria, como covariables. Todos los análisis se hicieron en el software estadístico de acceso libre The jamovi project [Computer Software] versión 1.6.7.0. (Disponible en https://www.jamovi.org).
Resultados – Pacientes con Colecistitis Aguda
Se recolectaron un total de 72 pacientes, los cuales fueron incluidos en el análisis. El género masculino (n=38) fue ligeramente mayor en comparación con el género femenino (n=34). El 25 % (n=18) recibieron terapia antibiótica por 7 días o menos y el 75 % (n=54) recibieron más de 7 días; el número mínimo fue de un día de tratamiento antibiótico y el máximo de 40 días (Tabla 1).
Tabla 1. Características demográficas de los pacientes a quienes se les realizó colecistostomía y que
recibieron tratamiento antibiótico en el Hospital Pablo Tobón Uribe, Medellín, Colombia. 2013 a 2021.
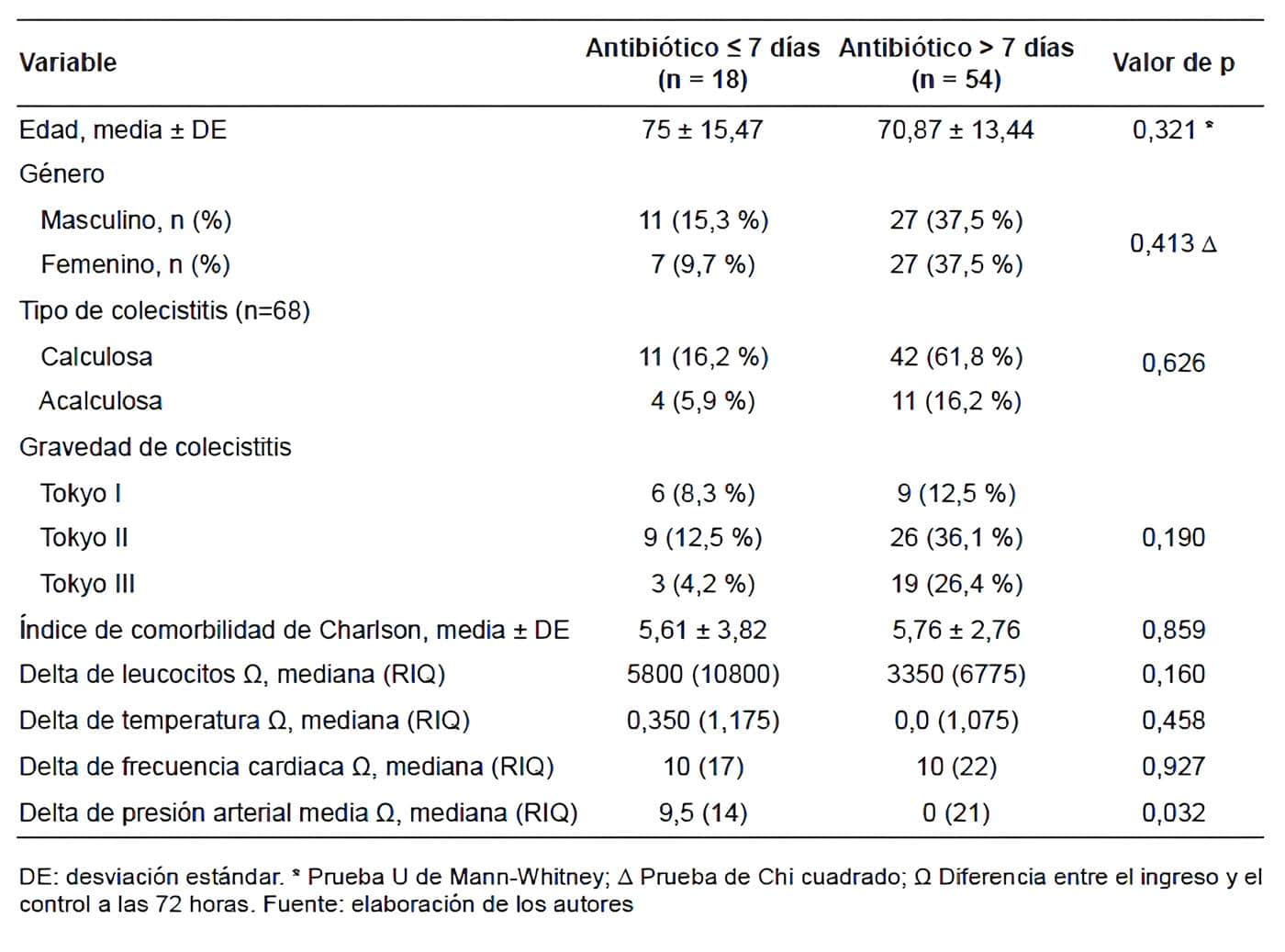
Entre ambos grupos de pacientes, la edad (75 vs 70 años; p=0,321), el índice de Charlson (5,6 vs 5,7 puntos; p=0,859) y la gravedad de la colecistitis según los criterios TG18, fueron similares.
No hubo diferencias con respecto a la temperatura, la frecuencia cardíaca, la presión arterial media y el conteo de leucocitos entre el ingreso y el control a las 72 horas después de la colecistostomía entre ambos grupos, expresado en la tabla 1 como delta de cada una de estas variables.
Con respecto a los desenlaces clínicos relevantes (Tabla 2), no se encontraron diferencias estadísticamente significativas en cuanto a la mortalidad a 30 días. Dos pacientes murieron en el grupo de menos de 7 días (11,1 %) y 5 pacientes murieron en el grupo de más de 7 días (9,2 %) (p=1,000).
El ingreso a UCI (5,5 % vs 14,8 %; p=0,434), la falla de órgano (22,2 % vs 35,1 %; p=0,390), la necesidad de soporte vasopresor (5,5 % vs 25,9 %; p=0,095) y la presencia de SIRS al ingreso (38,8 % vs 50 %; p=0,413) fueron más frecuentes en el grupo de más de 7 días, sin tener una diferencia estadísticamente significativa con respecto al otro grupo.
Solo un paciente (5,5 %) en el grupo de menos de 7 días y dos (3,7 %) en el grupo de más de 7 días permanecieron con vasopresor a las 72 horas después de la colecistostomía; mientras 3 pacientes (16,6 %) en el grupo de menos de 7 días y 6 (11,1 %) del grupo de más de 7 días persistieron con SIRS a las 72 horas.
Tabla 2. Desenlaces clínicos de importancia de acuerdo con el tiempo de antibioticoterapia.
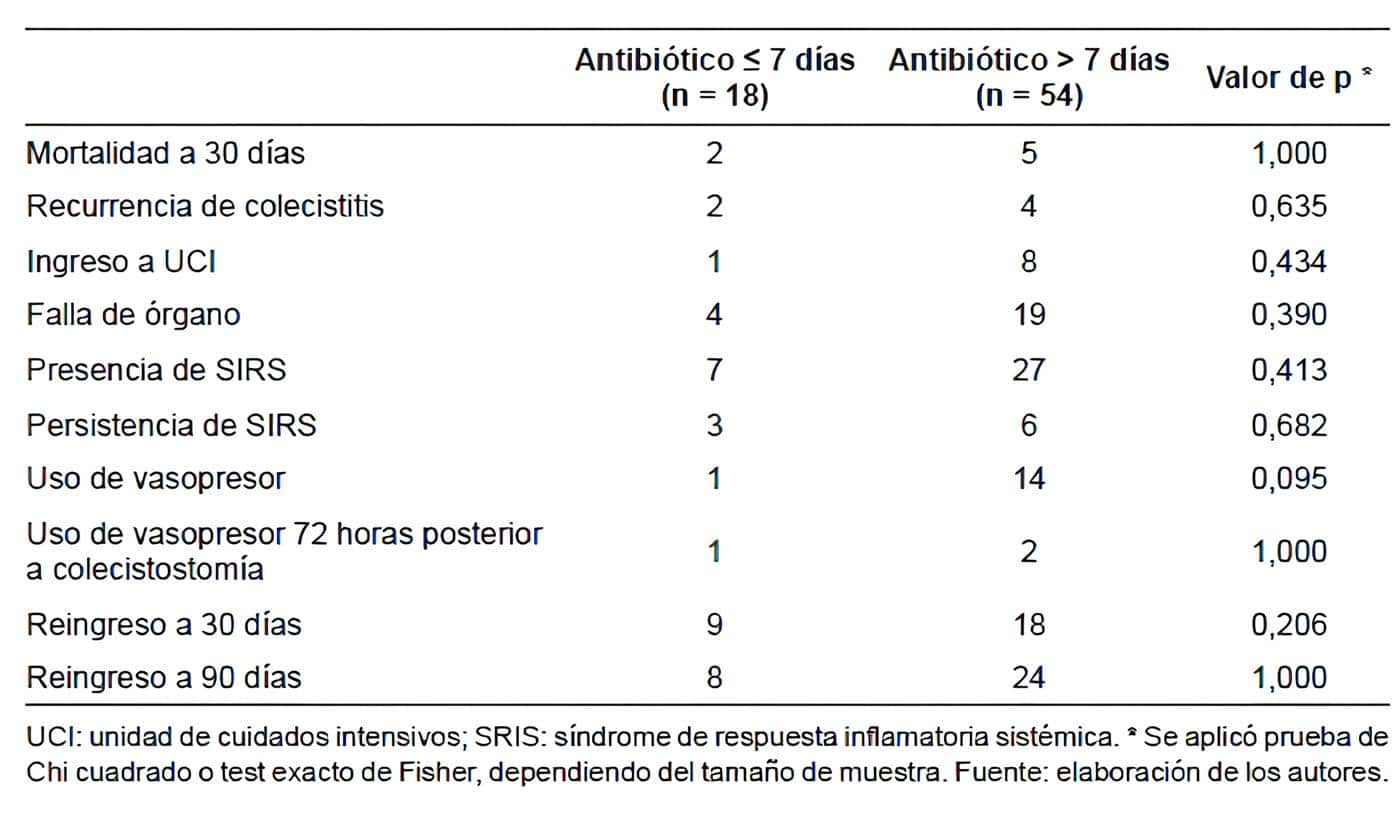
La recurrencia de la colecistitis también fue similar entre ambos grupos (11,1 % vs 7,4 %; p=0,635). El reingreso hospitalario a los 30 días (50 % vs 33,3 %; p=0,206) y a los 90 días (44,4 % vs 44,4 %; p=1,000) fue similar entre ambos grupos.
Dentro de las causas de reingreso se encontraron el dolor en el sitio de inserción del dren de la colecistostomía, cambios en el aspecto del drenaje, retiro accidental de dren y la presencia de dolor abdominal.
Se realizó cultivo de bilis en 52 (72,2 %) de los 72 pacientes incluidos. Respecto a los microorganismos aislados en el número total de cultivos, el 36,5 % correspondió a Klebsiella pneumoniae silvestre, 28,8 % a Escherichia coli silvestre, 17,3 % a Enterococcus faecalis y 11,5 % a Enterococcus gallinarum. Además, se aislaron diferentes especies de hongos como Candida albicans, Candida glabrata y Candida tropicalis.
Es importante aclarar que, en 15 de estos 52 pacientes, se aisló más de un microorganismo de manera simultánea. Se realizaron hemocultivos en 37 (51,3 %) de los 72 pacientes incluidos, siendo los principales microorganismos aislados Salmonella spp silvestre, Klebsiella pneumoniae silvestre, Enterococcus cloacae, Proteus mirabilis, Klebsiella oxytoca y Streptococcus anginosus (cada uno 5,4 % del número total de hemocultivos tomados).
Ningún paciente en el estudio presentó infección por Clostridium difficile como complicación asociada al uso de antibióticos. El antibiótico más usado fue piperacilina/tazobactam (65,2 %), seguido de ciprofloxacina (34,7 %) y ampicilina/sulbtactam (33,3 %).
En el análisis de regresión logística binomial para el desenlace de mortalidad a 30 días se encontró para la duración del antibiótico un OR de 0,956 (IC95% 0,797-1,146; p=0,625) y para los días de estancia hospitalaria el OR fue de 1,019 (IC95% 0,920-1,129; p=0,711).
Discusión – Pacientes con Colecistitis Aguda
La duración de la antibioticoterapia en pacientes con colecistitis aguda manejados con colecistostomía continúa siendo un tema de debate debido a la poca evidencia actual sobre el tema.
Los resultados de este estudio muestran que no hay diferencias significativas en cuanto a la mortalidad a 30 días, la recurrencia de la colecistitis, la persistencia de SIRS a las 72 horas luego de la colecistostomía y la necesidad de soporte vasopresor prolongado entre ambos grupos.
La duración de los antibióticos en estos pacientes parece estar determinada tanto por los factores clínicos dependientes de los pacientes como por el criterio clínico y preferencias del médico tratante, lo cual explica, como lo muestra nuestro trabajo, una gran variabilidad al respecto.
Por lo general se tiende a prolongar el antibiótico en los pacientes gravemente enfermos, con falla orgánica, múltiples comorbilidades o que ingresan a la UCI.
En las diferentes guías de manejo existen recomendaciones que varían, tanto en el número de días de la antibioticoterapia como en los estudios en los cuales basan dichas recomendaciones.
Las guías de infecciones intraabdominales de la Infectious Diseases Society of America (IDSA por sus siglas en inglés) 9 recomiendan que el foco infeccioso intraabdominal sea drenado en las primeras 24 horas del ingreso, y si el paciente tiene sepsis o choque séptico, el foco se debe drenar lo antes posible; este apartado aplica también para el paciente que tiene diagnóstico de colecistitis aguda y que va a ser llevado a colecistostomía.
Los autores recomiendan dar el menor tiempo posible de antibióticos para evitar la resistencia microbiana y los efectos adversos asociados al uso prolongado de antibióticos, estableciendo ciclos de 5 a 7 días en aquellos pacientes en los que no se va a realizar un control de la fuente de infección.
Pero en casos en los que se realice control de la fuente de infección, como en los pacientes con colecistitis aguda manejada con colecistostomía, no se debería dar tratamiento antibiótico por más de 4 días.
Esta recomendación es aplicable al paciente que presenta mejoría de su cuadro clínico y paraclínico, sin bacteriemia ni inmunosupresión, y que no cursa con sepsis ni choque séptico persistente 9, pues en estos pacientes la literatura es escasa y no es posible hacer recomendaciones al respecto.
Adicionalmente, los ciclos cortos de antibiótico no se recomiendan para pacientes con bacteriemia por cocos Gram positivos, algunas infecciones fúngicas o víricas, o en aquellos en los que se demuestre la presencia de un microorganismo multirresistente 10.
Las guías TG18 6 recomiendan una duración de la antibioticoterapia de 4 a 7 días en aquellos pacientes en quienes se haya hecho un control de la fuente de infección, sin embargo, esta recomendación se limita únicamente a aquellos pacientes con colecistitis aguda grado III.
Cabe recordar que los criterios establecidos por esta guía para definir una colecistitis aguda grado III están basados en la presencia de falla de órgano, por lo que muchos pacientes que son manejados con colecistostomía, debido al tiempo de evolución o las comorbilidades asociadas, escapan a esta recomendación.
Las guías más recientes de manejo de infección intrabdominal, que se publicaron en el año 2021, en una colaboración entre la World Society of Emergency Surgery (WSES), la Global Alliance for Infections in Surgery (GAIS), la Surgical Infection Society-Europe (SIS-E), World Surgical Infection Society (WSIS), y la American Association for the Surgery of Trauma (AAST) 11, no hacen una recomendación clara sobre el número de días de antibioticoterapia en los pacientes que son sometidos a colecistostomía debido a una colecistitis aguda complicada o aquellos que no son candidatos al manejo quirúrgico definitivo.
Ambas guías recomiendan el uso inicial de antibióticos de amplio espectro, de acuerdo con la epidemiología local, debido a que los resultados definitivos de los cultivos microbiológicos suelen tomar entre 3 a 4 días.
Posteriormente, se debe ajustar la terapia de acuerdo con el perfil de sensibilidad de los microorganismos aislados, aunque existe evidencia limitada con buenos resultados clínicos sobre el uso de antibióticos de espectro reducido en pacientes con colecistitis aguda moderada manejados con colecistostomía 12.
En el caso de nuestro estudio, y como se mencionó previamente, el antibiótico más usado fue la piperacilina, una penicilina de amplio espectro, que sumado a un inhibidor de betalactamasas, como lo es el tazobactam, ofrecen un cubrimiento adecuado no solo para enterobacterias, sino también para el género Enterococcus y la mayoría de bacterias anaerobias 13, las cuales son descritas en diferentes series como los principales patógenos desencadenantes de infecciones biliares 14, lo cual también concuerda con nuestros hallazgos, dado que Klebsiella pneumoniae fue el microorganismo más frecuentemente aislado.
Adicionalmente, la ciprofloxacina el segundo antibiótico más usado en nuestro estudio y también considerado un antimicrobiano de amplio espectro, ofrece un cubrimiento adecuado en casos de colecistitis aguda 15.
En nuestro medio este antibiótico no es comúnmente usado como antibiótico empírico debido a las tasas de resistencia bacterianas locales. Pero es ampliamente usado cuando se tienen cultivos que demuestran una adecuada sensibilidad a este.
No obstante, uno de los más preocupantes efectos adversos del uso de los antibióticos es la infección por Clostridium difficile, entidad que ha sido considerada como la principal causa de colitis asociada al uso de antibióticos y que se presenta con mayor frecuencia durante el primer mes luego del uso de antimicrobianos, especialmente quinolonas y penicilinas de amplio espectro 16.
Es importante resaltar que en ninguno de los pacientes incluidos en nuestro estudio se aisló este microorganismo y tampoco hubo reingresos por signos o síntomas sugestivos de colitis por Clostridium difficile.
Quizás uno de los cambios más dramáticos en la práctica clínica con respecto a la duración de la antibioticoterapia en los pacientes con infección intrabdominal se dio posterior a la publicación del estudio STOP-IT 17, en el cual se aleatorizaron en dos grupos los pacientes con infecciones intraabdominales complicadas y con un adecuado control de la fuente, incluyendo el drenaje percutáneo; un grupo recibió antibióticos hasta 2 días después de la resolución del SIRS (grupo control) mientras el otro grupo recibió 4 días de tratamiento antibiótico (grupo experimental).
Al momento del análisis de resultados, no se encontraron diferencias estadísticamente significativas en cuanto a mortalidad, infección de sitio operatorio y recurrencia de la infección intraabdominal, por lo que los autores concluyeron que en pacientes con infecciones intraabdominales en quienes se realizó un adecuado control de la fuente, los ciclos cortos de antibióticos (aproximadamente 4 días) se asociaban a desenlaces clínicos similares a los ciclos prolongados (aproximadamente 8 días).
Sin embargo, cabe mencionar que en este estudio los pacientes con infección biliar solo correspondieron al 9,7 % en el grupo experimental y se desconoce cuántos de estos pacientes tuvieron diagnóstico de colecistitis aguda y fueron manejados con colecistostomía.
Los resultados de nuestro estudio son consistentes con reportes previos en la literatura en cuanto a la duración de la antibioticoterapia y su asociación con los desenlaces clínicos en pacientes con colecistitis aguda manejados con colecistostomía 18.
Existen varias limitaciones de este estudio que deben ser tomadas en consideración, entre las cuales se encuentran su naturaleza retrospectiva y el hecho de haber sido realizado en un solo centro. Adicionalmente, es posible que algunos de los pacientes hayan sido readmitidos en otros centros médicos, lo que causaría perdida de datos en los análisis realizados. A pesar de ser una muestra pequeña, el número de pacientes es similar a otras series publicadas 18.
Nuestros hallazgos proveen información que podría respaldar, junto con la literatura emergente, el uso de ciclos cortos de antibióticos en los pacientes con colecistitis aguda manejados con colecistostomía, teniendo en cuenta que el uso prolongado de antibióticos está asociado con un aumento en el número de días de estancia hospitalaria y los costos al sistema de salud, un aumento en las complicaciones de los pacientes, como la infección por Clostridium difficile, y un aumento en las tasas de resistencia bacteriana, aspecto considerado actualmente como un problema de salud pública a nivel mundial.
Conclusiones – Pacientes con Colecistitis Aguda
Se comparó la administración de un curso de 7 días o menos de antibiótico con un curso de más de 7 días, durante un período de 9 años, en el que se realizó colecistostomía percutánea para el tratamiento de 72 pacientes con colecistitis aguda y no hubo diferencias estadísticamente significativas en cuanto a mortalidad, reingreso, estancia en UCI ni uso de vasopresores.
Estos hallazgos apoyan la escasa bibliografía actual que sugiere que cursos cortos de antibióticos no se asocian con peores desenlaces clínicos. Y, por lo tanto, esta podría ser una práctica clínica para considerar por parte de los cirujanos generales.
Cumplimiento de normas éticas
Consentimiento informado: Este estudio es una revisión de historias clínicas retrospectiva, y como tal, no hay necesidad de un consentimiento informado. El diseño y la metodología de este trabajo fue aprobado por el Comité de Ética del Hospital Pablo Tobón Uribe, en Medellín, Colombia.
Conflictos de interés: Ninguno declarado por los autores.
Fuentes de financiación: financiado por los autores.
Contribución de los autores
– Concepción y diseño del estudio: Santiago Salazar-Ochoa, Camila Arias-González, Santiago Barrantes-Moreno, Sara Patiño-Franco, Carlos Andrés Delgado-López.
– Adquisición de datos: Santiago Salazar-Ochoa, Camila Arias-González, Santiago Barrantes-Moreno, Sara Patiño- Franco.
– Análisis e interpretación de datos: Santiago Salazar-Ochoa, Camila Arias-González, Santiago Barrantes-Moreno, Sara Patiño-Franco, Carlos Andrés Delgado-López.
– Redacción del manuscrito: Santiago Salazar-Ochoa, Camila Arias-González, Santiago Barrantes-Moreno, Sara Patiño-Franco, Carlos Andrés Delgado-López.
– Revisión crítica y aprobación del documento final: Santiago Salazar-Ochoa, Camila Arias-González, Santiago Barrantes-Moreno, Sara Patiño-Franco, Carlos Andrés Delgado-López.
Referencias – Pacientes con Colecistitis Aguda
1. Elwood DR. Cholecystitis. Surg Clin North Am. 2008; 88:1241-52. https://doi.org/10.1016/j.suc.2008.07.008
2. Alemi F, Seiser N, Ayloo S. Gallstone disease: Cholecystitis, Mirizzi syndrome, Bouveret syndrome, gallstone ileus. Surg Clin North Am. 2019;99:231-44. https://doi.org/10.1016/j.suc.2018.12.006
3. Toro-Calle J, Guzmán-Arango C, Ramírez-Ceballos M, Guzmán-Arango N. ¿Son los criterios de la ASGE suficientes para la estratificación del riesgo de coledocolitiasis? Rev Colomb Gastroenterol. 2020;35:304-10. https://doi.org/10.22516/25007440.464
4. Escalante-Arbeláez D, Bernal-Gutiérrez M, Buitrago-Gutiérrez G. Mortalidad perioperatoria y volumen quirúrgico de colecistectomías en el régimen contributivo en Colombia. Rev Colomb Cir. 2021;36:83-90. https://doi.org/10.30944/20117582.705
5. Gallaher JR, Charles A. Acute cholecystitis: A review. JAMA. 2022;327:965-75. https://doi.org/10.1001/jama.2022.2350
6. Wakabayashi G, Iwashita Y, Hibi T, Takada T, Strasberg SM, Asbun HJ, et al. Tokyo Guidelines 2018: surgical management of acute cholecystitis: safe steps in laparoscopic cholecystectomy for acute cholecystitis (with videos). J Hepato-Biliary-Pancreat Sci. 2018;25:73-86. https://doi.org/10.1002/jhbp.517
Bibliografía – Pacientes con Colecistitis Aguda
7. Bone RC, Balk RA, Cerra FB, Dellinger RP, Fein AM, Knaus WA, et al. Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. The ACCP/SCCM Consensus Conference Committee. American College of Chest Physicians/Society of Critical Care Medicine. Chest. 1992;101:1644-55. https://doi.org/10.1378/chest.101.6.1644
8. Shea JA, Berlin JA, Escarce JJ, Clarke JR, Kinosian BP, Cabana MD, et al. Revised estimates of diagnostic test sensitivity and specificity in suspected biliary tract disease. Arch Intern Med. 1994;154:2573-81. https://doi.org/10.1001/archinte.1994.00420220069008
9. Mazuski JE, Tessier JM, May AK, Sawyer RG, Nadler EP, Rosengart MR, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect. 2017;18:1-76. https://doi.org/10.1089/sur.2016.261
10. Ho VP, Kaafarani H, Rattan R, Namias N, Evans H, Zakrison TL. Sepsis 2019: What surgeons need to know. Surg Infect. 2020;21:195-204. https://doi.org/10.1089/sur.2019.126
11. Sartelli M, Coccolini F, Kluger Y, Agastra E, Abu-Zidan FM, Abbas AES, et al. WSES/GAIS/SIS-E/WSIS/AAST global clinical pathways for patients with intra-abdominal infections. World J Emerg Surg. 2021;16:49. https://doi.org/10.1186/s13017-021-00387-8
12. Wu PS, Chou CK, Hsieh YC, Chen CK, Lin YT, Huang YH, et al. Antibiotic use in patients with acute cholecystitis after percutaneous cholecystostomy. J Chin Med Assoc. 2020;83:134-40. https://doi.org/10.1097/JCMA.0000000000000244
Lecturas Recomendadas – Pacientes con Colecistitis Aguda
13. Quintero GA, Fajardo R, Serrano MM, Álvarez A, García A, Franco JE, et al. Eficacia y seguridad de la Piperacilina/ Tazobactam en el tratamiento de la infección intraabdominal en Colombia. Rev Colomb Cir. 2001;16:216-21.
14. Li L, Zhu C, Huang H. Clinical epidemiology and outcomes of biliary tract infections caused by Klebsiella pneumoniae. Ann Transl Med. 2019;7:304. https://doi.org/10.21037/atm.2019.06.03
15. Carrillo-Alduenda JL, Flores-Murrieta FJ, Rodríguez-Alcocer AN. Actualización en la prescripción de fluoroquinolonas. Med Interna Mex. 2018;34:89-105. https://doi.org/10.24245/mim.v34i1.1429
16. Deshpande A, Pasupuleti V, Thota P, Pant C, Rolston DDK, Sferra TJ, et al. Community-associated Clostridium difficile infection and antibiotics: a meta-analysis. J Antimicrob Chemother. 2013;68:1951-61. https://doi.org/10.1093/jac/dkt129
17. Sawyer RG, Claridge JA, Nathens AB, Rotstein OD, Duane TM, Evans HL, et al. Trial of short-course antimicrobial therapy for intraabdominal infection. N Engl J Med. 2015;372:1996-2005. https://doi.org/10.1056/NEJMoa1411162
18. Loftus TJ, Brakenridge SC, Dessaigne CG, Sarosi GA, Zingarelli WJ, Moore FA, et al. Antibiotics may be safely discontinued within one week of percutaneous cholecystostomy. World J Surg. 2017;41:1239-45. https://doi.org/10.1007/s00268-016-3861-y
Autores – Pacientes con Colecistitis Aguda
1 Santiago Salazar-Ochoa, Camila Arias-González, Santiago Barrantes-Moreno, Sara Patiño-Franco, Médico, residente de Cirugía general, Universidad Pontificia Bolivariana, Medellín, Colombia.
2 Carlos Andrés Delgado-López, Médico, especialista en Cirugía general, Hospital Pablo Tobón Uribe, Medellín, Colombia.
Fecha de recibido: 22/10/2022 – Fecha de aceptación: 5/11/2022 – Publicación en línea: 06/03/2023
Correspondencia: Santiago Salazar-Ochoa, Carrera 6 A # 23 A sur – 85. Teléfono: 3002205588.
Dirección electrónica: santiago.salazar.ochoa1190@gmail.com
Citar como: Salazar-Ochoa S, Arias-González C, Barrantes-Moreno S, Patiño-Franco S, Delgado-López CA. Duración de la antibioticoterapia en pacientes con colecistitis aguda manejados con colecistostomía. ¿Afecta los desenlaces clínicos? Rev Colomb Cir. 2023;38:474-82. https://doi.org/10.30944/20117582.2283
Este es un artículo de acceso abierto bajo una Licencia Creative Commons – BY-NC-ND https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es