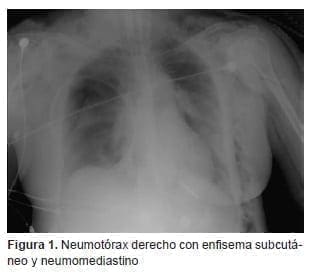
 Se trata de una mujer de 67 años de edad, sin antecedentes patológicos respiratorios relevantes, que fue sometida a laringectomía radical por una recidiva de neoplasia de cuerdas vocales. En el periodo posoperatorio inmediato, después de cambiar la intubación orotraqueal por intubación traqueal, presentó una grave y súbita disminución de la saturación de oxígeno y enfisema subcutáneo progresivo que se extendía hasta la cara, el cuello, el tórax y el abdomen superior. En la radiografía de tórax se observaba un neumotórax derecho asociado a neumomediastino, por lo cual requirió urgentemente un drenaje pleural (figura 1).
Se trata de una mujer de 67 años de edad, sin antecedentes patológicos respiratorios relevantes, que fue sometida a laringectomía radical por una recidiva de neoplasia de cuerdas vocales. En el periodo posoperatorio inmediato, después de cambiar la intubación orotraqueal por intubación traqueal, presentó una grave y súbita disminución de la saturación de oxígeno y enfisema subcutáneo progresivo que se extendía hasta la cara, el cuello, el tórax y el abdomen superior. En la radiografía de tórax se observaba un neumotórax derecho asociado a neumomediastino, por lo cual requirió urgentemente un drenaje pleural (figura 1).
Ante la sospecha de una lesión aguda de la vía aérea, se examinó con un fibrobroncoscopio flexible y se demostró una extensa lesión longitudinal de la tráquea, la cual se extendía desde el tercio medio de la tráquea hasta el bronquio principal derecho, con exposición del mediastino.
El deterioro respiratorio continuó hasta progresar a un colapso respiratorio, por lo cual se procedió a la intubación urgente y selectiva del bronquio izquierdo, guiada con broncoscopia, para asegurar la vía aérea. A pesar de esta maniobra, la paciente continuó en falla respiratoria, con presiones altas en la vía aérea, disminución de la saturación de oxígeno y progresión del enfisema.
Ante una falla respiratoria hipoxémica resistente secundaria a la disrupción de la tráquea, la imposibilidad de garantizar la buena permeabilidad de la vía aérea y la estabilidad hemodinámica sin necesidad de soporte vasoactivo, se decidió iniciar el tratamiento con oxigenación con membrana para circulación extracorpórea veno-venosa.
Se insertó una cánula venosa no habitual, subclavia izquierda-femoral derecha, para lograr una adecuada exposición de todo el hemitórax derecho y, así, garantizar un buen acceso quirúrgico. Se procedió a la oxigenación con membrana para circulación extracorpórea, sin anticoagulación para disminuir el riesgo de sangrado durante la cirugía y después de ella, con lo cual se logró asegurar la vía aérea de la paciente, la consiguiente estabilización respiratoria y una buena oxigenación.
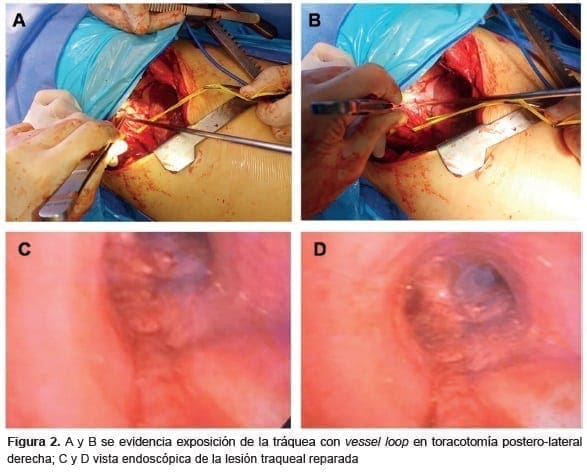
Posteriormente, se procedió a la reparación quirúrgica de la lesión traqueal. Mediante un abordaje por toracotomía postero-lateral derecha, se identificó la lesión en la porción membranosa, que se extendía desde la unión del tercio superior con el medio hasta el bronquio fuente derecho, con una longitud aproximada de nueve centímetros, que se asociaba con un extenso neumomediastino. Se liberó toda la cara posterior de la tráquea y de la carina, y se procedió a hacer un cierre primario con sutura monofilamento absorbible. Esta sutura traqueal se reforzó con un colgajo de músculo intercostal (figura 2).
Se dejó un drenaje pleural y se colocó la cánula de traqueostomía por encima del inicio de la lesión; se reexpandió el pulmón de forma controlada, se verificó la estanquidad de la sutura y se inició la asistencia respiratoria mecánica en modo protector.
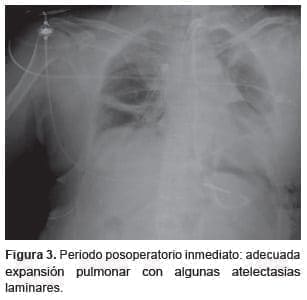 La evolución posoperatoria temprana fue satisfactoria (figura 3). El intercambio gaseoso fue óptimo y el índice PAFI (PaO2/FIO2) iba en ascenso; la saturación venosa de oxígeno y el lactato sérico eran adecuados, y hubo una disminución progresiva del flujo en la circulación extracorpórea; además, se logró una correcta restitución de la vía aérea, por lo que se decidió retirar dicho soporte en el periodo posoperatorio temprano y se continuó con asistencia respiratoria mecánica en modo protector, controlada por presión y con PEEP (Positive End Expiratory Pressure) baja, iniciándose posteriormente el destete del respirador según el protocolo.
La evolución posoperatoria temprana fue satisfactoria (figura 3). El intercambio gaseoso fue óptimo y el índice PAFI (PaO2/FIO2) iba en ascenso; la saturación venosa de oxígeno y el lactato sérico eran adecuados, y hubo una disminución progresiva del flujo en la circulación extracorpórea; además, se logró una correcta restitución de la vía aérea, por lo que se decidió retirar dicho soporte en el periodo posoperatorio temprano y se continuó con asistencia respiratoria mecánica en modo protector, controlada por presión y con PEEP (Positive End Expiratory Pressure) baja, iniciándose posteriormente el destete del respirador según el protocolo.
En la fibrobroncoscopia de control al cuarto día posoperatorio, la cánula estaba en buena posición, con su extremo distal inmediatamente por encima del inicio de la sutura de la porción membranosa de la tráquea, y se observó un buen proceso de cicatrización.
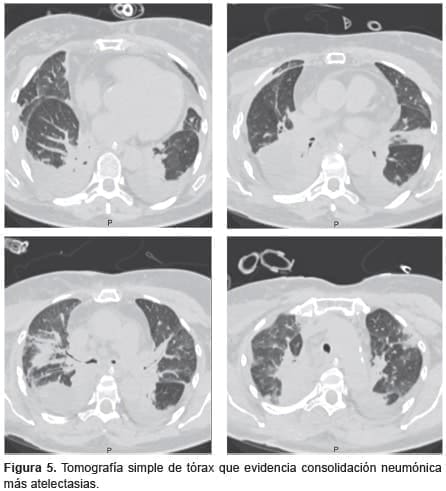
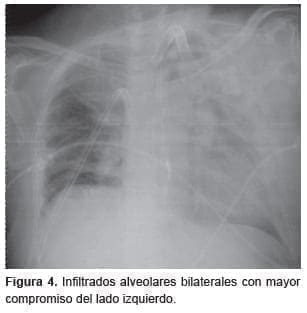 Al quinto día postoperatorio hubo aumento en los reactantes de fase aguda y se observaron infiltrados alveolares en la placa de tórax (figura 4). Se aislaron bacilos Gram negativos (Enterobacter cloacae) en el lavado broncoalveolar y se hizo diagnóstico de neumonía lobar, por lo cual se inició la administración de cefepime. La tomografía de tórax de control mostró consolidación con atelectasias subsegmentarias (figura 5).
Al quinto día postoperatorio hubo aumento en los reactantes de fase aguda y se observaron infiltrados alveolares en la placa de tórax (figura 4). Se aislaron bacilos Gram negativos (Enterobacter cloacae) en el lavado broncoalveolar y se hizo diagnóstico de neumonía lobar, por lo cual se inició la administración de cefepime. La tomografía de tórax de control mostró consolidación con atelectasias subsegmentarias (figura 5).
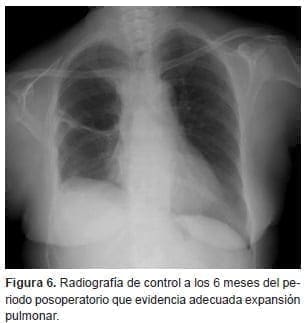
En la fibrobroncoscopia de control, la sutura estaba íntegra con adecuada cicatrización y había algunos tapones mucosos. La evolución continuó hacia la mejoría, pudiendo ser dada de alta a los 17 días del periodo posoperatorio. Los hallazgos fueron normales hasta el último control realizado (figura 6).