Felipe Jorge Aragón1, José Miguel Hernández2, Cristina Robaina3, Ángela Patricia López3, Jeysson David Inca pié3, Jesús Alexander Rivas3
Palabras clave: hernia inguinal; herniorrafia; anestesia local; procedimientos quirúrgicos ambulatorios.
Resumen
Introducción. La hernia inguinal es uno de los padecimientos más comunes que ameritan manejo quirúrgico y puede ser reparada utilizando anestesia local. El bloqueo ilioinguinal-iliohipogástrico es una técnica novedosa y poco evaluada para practicar la hernioplastia inguinal.
Objetivos. Evaluar la seguridad y la efectividad de esta técnica en nuestro medio hospitalario.
Material y métodos. Se llevó a cabo un estudio observacional y prospectivo que incluyó a todos los pacientes operados con anestesia local por la técnica del bloqueo ilioinguinal-iliohipogástrico, desde el 2009 hasta el 2014. Se estudiaron las variables demográficas, el tipo de hernia según la clasificación de Nyhus, las técnicas quirúrgicas empleadas, el tiempo quirúrgico, las complicaciones posoperatorias inmediatas (menos de 30 días) y el dolor posoperatorio evaluado mediante la escala visual análoga a las 24 y 72 horas, y a los 10 y 30 días.
Resultados. La hernia inguinal indirecta se presentó en 409 pacientes (88,3 %). Los defectos de la pared posterior representaron el 11,6 %. El 63,9 % de los casos fueron tratados a base de prótesis y el 8,2 % tuvieron algún tipo de complicación sin relación con la técnica anestésica, en los primeros 30 días del posoperatorio. Los valores medios de la escala visual análoga fueron bajos para las primeras 24 horas y 30 días. El nivel de aceptación del método anestésico fue de 95,5 %.
Conclusiones. La hernioplastia inguinal con anestesia local mediante bloqueo ilioinguinal-iliohipogástrico es una técnica factible, segura y efectiva para este tipo de operación, lo que la hace ideal para su aplicación en centros quirúrgicos de cualquier nivel y en lugares con recursos limitados.
Introducción
La hernia inguinal es uno de los padecimientos más comunes que ameritan manejo quirúrgico y, según el hospital donde se estudie, es quizá el procedimiento quirúrgico más frecuente 1.
Desde el siglo XIX se comenzó a utilizar la anestesia general para la reparación de hernias inguinales; con la aparición posterior de la anestesia regional y su aplicación en estos procedimientos, se disminuyó la morbimortalidad inherente a la técnica anestésica y se permitió la intervención de pacientes de alto riesgo quirúrgico 2. En la década del 50, Shouldice publicó su experiencia con una técnica quirúrgica propia, empleando de rutina la anestesia local; desde entonces esta técnica se ha usado con una frecuencia cada vez mayor para la herniorrafia inguinal con resultados excelentes 3. La evidencia actual sostiene que la anestesia local tiene una recuperación intrahospitalaria más corta, lo que favorece el manejo ambulatorio de los pacientes, con menor morbilidad y menor costo 4,5. Sin embargo, a pesar de estas ventajas este tipo de anestesia es raramente usado fuera de los centros quirúrgicos dedicados a hernias 6-8.
Desde la introducción de la anestesia local para realizar este tipo de operación, se han utilizado diferentes técnicas de infiltración del anestésico local para lograr el bloqueo nervioso total de la zona operatoria. El llamado “bloqueo de campo” fue el primer método que se utilizó y aún se utiliza en muchos centros donde se opera la hernia inguinal con anestésicos locales 9. En 1994, Amid, et al., publicaron en el número de diciembre de 1994 de Annals of Surgery, la técnica del “paso a paso” utilizada por ellos en los 20 años anteriores 10. Esta infiltración era más efectiva que el método anterior y tuvo mejor acogida entre los cirujanos que se dedicaban a practicar hernioplastias con anestesia local.
El bloqueo ilioinguinal-iliohipogástrico fue descrito inicialmente para lograr la analgesia posoperatoria en intervenciones quirúrgicas del hemiabdomen inferior 11. Sus indicaciones se extendieron luego al tratamiento del dolor agudo y crónico de la región inguinal, y al tratamiento quirúrgico de la hernia inguinal no complicada 5. La técnica aprovecha la neuroanatomía de la región inguinal y bloquea directamente las principales ramas nerviosas que inervan la zona que se va a operar. Se puede hacer a ciegas o bajo visión ultrasonográfica, siendo este último método más efectivo que el primero 12. Los estudios comparativos demuestran la superioridad de esta técnica sobre las demás 13,14, hecho que nos motivó a utilizarla intensivamente en nuestro servicio de cirugía general a partir de su introducción en el 2009 por Martín Herrmann de Ginebra (Suiza).
Los objetivos principales de este estudio fueron evaluar los resultados de esta técnica en nuestro medio hospitalario, su seguridad y su efectividad.
Materiales y métodos
Se llevó a cabo un estudio observacional y prospectivo que incluytó a todos los pacientes operados con anestesia local por la técnica del bloqueo ilioinguinal-iliohipogástrico, desde su introducción en nuestro hospital en el año 2009 hasta el 2014. Se estudiaron las variables demográficas, el tipo de hernia según la clasificación de Nyhus, las técnicas quirúrgicas empleadas, el tiempo quirúrgico, las complicaciones posoperatorias inmediatas (menos de 30 días) y el dolor posoperatorio evaluado mediante la escala visual análoga a las 24 y 72 horas, y a los10 y 30 días. Se elaboró una encuesta para medir el grado de aceptación del método anestésico por parte de los pacientes.
La técnica anestésica usada para el bloqueo ilioinguinal-iliohipogástrico fue la siguiente: con el paciente en decúbito supino y previa antisepsia de la piel, se hace una punción a dos cm de la espina ilíaca anterosuperior del lado por operar en sentido medial, con la aguja perpendicular al plano cutáneo, introduciéndose progresivamente hasta sentir el chasquido de penetración de la aponeurosis del músculo oblicuo mayor, y se depositan en ese plano de 5 a 7 ml de la mezcla anestésica (lidocaína al 0,5 %, epinefrina, bicarbonato en un total de 40 a 60 ml de solución).
Luego se continúa avanzando hasta sentir un segundo chasquido que nos indica que hemos atravesado la fascia del músculo oblicuo menor y nos encontramos entre este y el músculo transverso abdominal, y se depositan entonces 5 ml de la solución anestésica. Se retira la aguja y, sin sacarla del punto de inserción, se inclina 45o con respecto al plano cutáneo y en dirección al ombligo, instilándose 5 ml de la solución. Este segundo movimiento permite bloquear T12, que también participa en al inervación de la región inguinal.
El tercer movimiento se hace dirigiendo la aguja hacia el canal inguinal en un ángulo de 45o, con el objetivo de sobrepasar la fascia del músculo oblicuo mayor e inundar el canal inguinal con 10 a 15 ml del anestésico.
Posteriormente, se hace la infiltración subdérmica y subfascial profunda en el área donde se proyecta la incisión y, por último, se infiltra el área del tubérculo púbico para bloquear la rama genital del nervio genitocrural. Antes de manipular el saco, se infiltran aproximadamente 7 ml de solución anestésica en el cuello del saco y alrededor del anillo inguinal profundo. Al terminar la operación y antes de cerrar la incisión, se infiltran 10 ml de bupivacaína al 0,5 % en el plano subfacial y subdérmico.
Durante la cirugía, se cuenta con la presencia de un anestesiólogo para monitorizar las constantes vitales del paciente, asistir la sedación y evaluar la tolerancia del paciente al acto quirúrgico.
Para el procesamiento de los datos, se empleó el programa SPSS®, versión 20 (IBM SPSS, Inc., Chicago, IL). Las variables categóricas se describen con frecuencias y porcentajes, y las numéricas, con media o con mediana. Todos los pacientes dieron su consentimiento para el procedimiento. El estudio fue aprobado por el Comité de Ética de nuestro hospital.
Resultados
En los cinco años evaluados en el presente estudio, en el Hospital Provincial General Docente “Dr. Antonio Luaces Iraola” se operaron 1.260 hernias inguinales, 463 de ellas con anestesia local mediante la técnica del bloqueo ilioinguinal-iliohipogástrico. Todas las hernioplastias con anestesia local se practicaron para hernias primarias y unilaterales. Predominó el paciente masculino en edad madura, con un índice de masa corporal (IMC) bajo y con puntaje de I en la clasificación de la ASA (American Society of Anesthesiologists) (tabla 1).

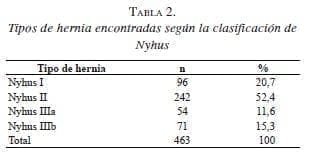
La hernia inguinal indirecta se presentó en 409 (88,3 %) pacientes. Los defectos de la pared posterior representaron el 11,6 %. Las 71 hernias indirectas con gran dilatación del anillo, desplazamiento de los vasos epigástricos y destrucción de la fascia de la pared posterior (Nyhus IIIb) eran perfectamente reducibles, no tenían signos clínicos de deslizamiento y se presentaron en pacientes con IMC bajo. En este tipo de casos siempre se utiliza la maniobra de Ombredanne para evitar el dolor transoperatorio y la lesión de las estructuras del cordón (tabla 2).
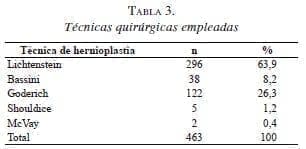
Desde la introducción de las técnicas de hernioplastia sin tensión, en el año 1998, estas se han venido utilizando con mayor frecuencia y con mejores resultados. En la presente serie, el 63,9 % de los casos fueron tratados a base de prótesis, mientras que las técnicas clásicas a base de sutura han perdido espacio en la práctica quirúrgica diaria. Es de notar que la técnica de Goderich (26,3 %) es la preferida por nuestros cirujanos a la hora de hacer una herniorrafia con tensión, dado los muy buenos resultados que se han obtenido con el paso del tiempo (tabla 3). La mediana del tiempo quirúrgico fue de 56 minutos (rango, 42-70).
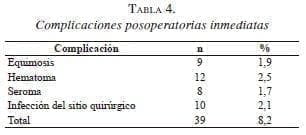
El 8,2 % de los pacientes tuvieron algún tipo de complicación en los primeros 30 días del posoperatorio. La mayoría consistió en infección del sitio quirúrgico, equimosis y hematomas. Tres pacientes con hematomas y cuatro con sepsis del sitio quirúrgico reingresaron para tratamiento parenteral con analgésicos y antibióticos. Ningún caso con seroma necesitó evacuación por punción (tabla 4).
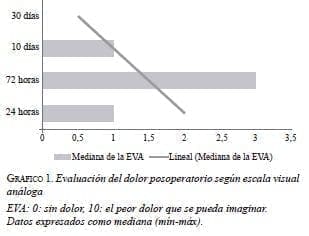
El dolor posoperatorio fue evaluado mediante la escala visual análoga con la calificación que los pacientes aportaron para el dolor que presentaron a las 24 horas, 72 horas, 10 días y 30 días. Los valores medios de la escala visual análoga para las primeras 24 horas fueron de 1, para las 72 horas, de 3 y, para los 10 y 30 días, de 1 y 0, respectivamente (gráfico 1).
El nivel de aceptación del procedimiento anestésico se analizó mediante la respuesta a la siguiente pregunta: si tuviera que ser operado de una hernia inguinal nuevamente, ¿se operaría con el mismo tipo de anestesia?; 442 pacientes contestaron de forma afirmativa, para 95,5 % de aceptación del método anestésico.
1 Médico, especialista de II Grado en Cirugía General; profesor asistente, investigador agregado, Hospital Provincial General Docente “Dr. Antonio Luaces Iraola”, Ciego de Ávila, Cuba
2 Médico, especialista de I Grado en Cirugía General; profesor instructor, Hospital Provincial General Docente “Dr. Antonio Luaces Iraola”, Ciego de Ávila, Cuba
3 Médico, residente de 3er año de Cirugía General, Hospital Provincial General Docente “Dr. Antonio Luaces Iraola”, Ciego de Ávila, Cuba
Fecha de recibido: 27 de mayo de 2016
Fecha de aprobación: 9 de septiembre de 2016
Citar como: Aragón FJ, Hernández JM, Robaina C, López AP, Incapié JD, Rivas JA. Anestesia local para hernia inguinal mediante bloqueo ilioinguinal-iliohipogástrico. Rev Colomb Cir. 2016;31:262-8.Todos los pacientes de esta serie se manejaron de forma ambulatoria y su estadía hospitalaria fue menor de 24 horas. No se reportaron reacciones secundarias atribuibles al uso de anestésicos locales. Solo cinco pacientes presentaron reacciones vaso-vagales en la sala de recuperación y fueron tratados exitosamente con atropina intramuscular, oxígeno por catéter nasal y líquidos parenterales. Estos eventos no impidieron que los pacientes se trataran ambulatoriamente después de un periodo de vigilancia prudencial que no sobrepasó las 24 horas.
Discusión
La hernia inguinal es indiscutiblemente un padecimiento común en nuestro medio y su resolución es uno de los procedimientos quirúrgicos más comunes en cualquier hospital. Afecta generalmente a pacientes jóvenes que representan el pilar productivo del país y, por lo tanto, es imprescindible la pronta recuperación, la mínima secuela posoperatoria y el rápido retorno al trabajo. La utilización de la anestesia local para operar este tipo de hernia ofrece múltiples ventajas sobre otros métodos anestésicos, como ha sido ampliamente demostrado por diversos estudios y ratificado por el tiempo 15,16.
En la presente serie, la mayoría de las hernias fueron indirectas, lo cual corresponde con la incidencia global de este tipo de hernia y resulta similar a lo reportado en otros informes 17. No se incluyeron hernias bilaterales puesto que se operan de forma secuencial para no sobrepasar la dosis máxima de anestésicos locales, aunque está muy bien establecido que se pueden operar simultáneamente 18. Tampoco se incluyeron hernias reproducidas, las cuales constituyen una contraindicación formal a este tipo de proceder por lo difícil que es lograr una anestesia adecuada en tejido cicatricial 19. Las técnicas con tensión han perdido fuerza después de la aparición de las técnicas a base de prótesis 20.
De acuerdo con esta tendencia, avalada por sus resultados, en nuestro servicio se emplea la técnica de Lichtenstein para resolver la mayoría de las hernias inguinales que se operan, independientemente de su variedad y clasificación, estandarizando así el tratamiento de esta entidad como promueven la American Hernia Society y la European Hernia Society 21. Sin embargo, la nacionalmente extendida y probada técnica del profesor Goderich la utilizamos preferentemente en hernias Nyhus I, aunque puede ser utilizada con éxito en todos los tipos herniarios 22. El tiempo quirúrgico (mediana de 56 minutos) resulta comparable con el de otros autores 23. Es necesario destacar que, aunque la anestesia la aplica el cirujano y la manipulación y disección del tejido tiene que ser más cuidadosa y gentil con este método, los tiempos quirúrgicos son comparables a hernioplastias realizadas con otros tipos de anestesia y las diferencias no son significativas 24.
Aunque se han reportado algunas complicaciones derivadas directamente de la técnica de bloqueo anestésico ilioinguinal-iliohipogástrico, las complicaciones encontradas estuvieron dentro de los límites tolerados según la literatura médica y fueron atribuidas a las características propias de la hernia, como sacos herniarios grandes que ameritaron disección extensa, y no al tipo y la técnica de la anestesia empleada 25.
Después de una cirugía de hernia inguinal, el dolor moderado o intenso puede aumentar el tiempo de ingreso hospitalario, causar reingreso inesperado, demora en el retorno de las actividades normales y aumentar los costos asociados 26. Callesen, et al., informaron dolor calificado como moderado o intenso en el 60 % de los casos al primer día de la herniorrafia y en el 33 % de los casos al sexto día de la cirugía 27.
En la presente serie, el dolor posoperatorio experimentado en las primeras 24 horas fue bajo, debido a la infiltración que hacemos de los planos subfaciales y subcutáneo con bupivacaína al 0,5 % al terminar la operación. Esta acción garantiza analgesia efectiva por seis a ocho horas, lo que le permite al paciente una deambulación precoz, el traslado hacia su hogar sin dolor y la disminución del consumo de analgésicos, lo cual coincide con otros reportes 28. Los altos valores de escala visual análoga obtenidos en nuestros pacientes a las 72 horas se debieron a la ausencia del efecto analgésico de la infiltración de bupivacaína al 0,5 % y a los diferentes esquemas del control de dolor posoperatorio que suelen usar los pacientes, aun bajo orientación médica, disminuyendo estos valores progresivamente hasta hacerse casi nulos para los 30 días de posoperatorio, cuando solo algunos pacientes refieren todavía dolor en la zona quirúrgica.
El nivel de aceptación de la técnica anestésica fue bueno, la mayoría de nuestros pacientes repetirían la experiencia. Creemos que estos resultados se deben al cuidado que prestamos para que el paciente no sufra dolor transoperatorio, que es la principal causa de rechazo al método, y esto incluye: selección adecuada del paciente, utilización de bicarbonato en la mezcla anestésica para minimizar la sensación de ardor al infiltrar, uso de agujas de pequeño calibre y largas, paciencia suficiente para esperar que el anestésico se fije adecuadamente en los tejidos, movimientos de infiltración exactos sin maniobras groseras y manipulación gentil de los tejidos. Son los centros con interés en este tipo de cirugía los que reportan mejor aceptación, sin embargo, se pueden lograr resultados muy similares en centros hospitalarios de segundo nivel e, incluso, en lugares con recursos limitados 29.
Conclusiones
La hernioplastia inguinal con anestesia local mediante bloqueo ilioinguinal-iliohipogástrico es una técnica factible, segura y efectiva para este tipo de operación. Produce anestesia de todo el campo quirúrgico, disminuye la posibilidad de dolor transoperatorio, disminuye la cantidad de punciones necesarias para aplicar la anestesia y permite tiempos operatorios normales, un bajo índice de complicaciones relacionadas con la técnica anestésica, poco dolor posoperatorio y un nivel de aceptación alto por parte del paciente, lo que la hace ideal para su aplicación en centros quirúrgicos de cualquier nivel y en lugares con recursos limitados.
Local anesthesia for inguinal hérnia repair with ilioinguinal-iliohypogastric blockade
Abstract
Introduction: Repair of inguinal hernia is one of the most common surgical procedures, and it can be performed under local anesthesia. The ilioinguinal-iliohypogastric blockade is a novel and poorly evaluated technique for inguinal hernia repair.
Objectives: To evaluate safety and effectiveness of this technique in our hospital environment.
Material and methods: Prospective observational study involving all patients operated under local anesthesia with ilioinguinal-iliohypogastric blockade in the period 2009 to 2014. Demographic variables, type of hernia according to the Nyhus classification, surgical techniques employed, operating time, immediate postoperative complications (<30 days) and postoperative pain assessed by visual analog scale (VAS) at 24 hours, 72 hours, 10 days and 30 days were studied.
Results: Indirect inguinal hernia occurred in 409 patients (88.3%). Direct hernias represented 11.6 %, and 63.9 % of cases were treated with mesh. 8.2% of our patients had complications in the first 30 postoperative days unrelatedmto the anesthetic technique. EVA mean values were low for the first 24 hours and 30 days. The level of acceptance of the anesthetic method was 95.5 %
Conclusions: Inguinal hernia repair under local anesthesia with ilioinguinal-iliohypogastric blockade is feasible, safe and effective for this type of operation, which makes it ideal for use in surgical centers at any level of care and in places with limited resources.
Keywords: hernia, inguinal; herniorrhaphy; anesthesia, local; ambulatory surgical procedures.
Referencias
1. Medina-León JR, Cervantes-Castro J, Belmonte C, Guerrero VH, Ocejo A, Hernández X, et al. Plastia inguinal con anestesia local. Rev Sanid Milit Mex. 2008;62:118-22.
2. Ramírez LR. Hernioplastia ambulatoria de pared abdominal bajo anestesia local y locorregional por bloqueo de nervios periféricos. Cir Gen. 2005;27:286-90.
3. Shouldice EB. The Shouldice repair for groin hernias. Surg Clin North Am. 2003;83:1163-87.
4. Yilmazlar A, Bilgel H, Donmez C, Guney A, Yilmazlar T, TokatO. Comparison of ilioinguinal-iliohypogastric nerve block versus spinal anesthesia for inguinal herniorrhaphy. South Med J. 2006;99:48-51.
5. Santos G de C, Braga GM, Queiroz FL, Navarro TP, Gómez RS. Assessment of postoperative pain and hospital discharge after inguinal and iliohypogastric nerve block for inguinal hernia repair under spinal anesthesia: A prospective study. Rev Assoc Med Bras. 2011;57:545-9.
6. Vázquez-Mellado A, Vázquez JA, Gutiérrez I, Mayagoitia JC, Fernández LA, Cornejo LM. Anestesia local versus bloqueo peridural en la plastia inguinal libre de tensión. Estudio comparativo. Cir Gen. 2004;26:252-5.
7. Kulacoglu H. Current options in inguinal hernia repair in adult patients. Hippokratia. 2011;15:223-31.
8. Sanjay P, Woodward A. Inguinal hernia repair: Local or general anaesthesia? Ann R Coll Surg Engl. 2007;89:497-503.
9. Finnerty O, Carney J, McDonnell JG. Trunk blocks for abdominal surgery. Anaesthesia. 2010;65(Suppl.1):76-83.
10. Amid PK, Shulman AG, Lichtenstein IL. Local anesthesia for inguinal hernia repair. Step-by-step procedure. Ann Surg. 1994;220:735-7.
11. Bainton A. Ilioinguinal/iliohypogastric nerve block. Anaesthesia. 1982;37:696-7.
12. Bærentzen F, Maschmann C, Jensen K, Belhage B, Hensler M, Børglum J. Ultrasound-guided nerve block for inguinal hernia repair: A randomized, controlled, double-blind study. Reg Anesth Pain Med. 2012;37:502-7.
13. Demirci A, Efe EM, Türker G, Gurbet A, Kaya FN, Anil A, et al. Iliohypogastric/ilioinguinal nerve block in inguinal hernia repair for postoperative pain management: Comparison of the anatomical landmark and ultrasound guided techniques. Braz J Anesthesiol. 2014;64:350-6.
14. Kulacoglu H, Ergul Z, Esmer AF, Sen T, Akkaya T, Elhan A. Percutaneous ilioinguinal-iliohypogastric nerve block or step-by-step local infiltration anesthesia for inguinal hernia repair: What cadaveric dissection says? J Korean Surg Soc. 2011;81:408-13.
15. Ekci B, Gumus M, Onur E. Open 3-step local anesthesia technique is a more applicable method as compared with spinal anesthesia in inguinofemoral hernia repair. Saudi Med J. 2011;32:147-51.
16. Gürkan I, Utebey G, Özlü O. Comparison of ilioinguinaliliohypogastric nerve block versus spinal anesthesia techniques for single sided inguinal herniorrhaphy. Agri. 2013;25:108-14.
17. Yalcin S, Ergul E. A single-surgeon, single-institute experience of 115 Lichtenstein hernia repairs under local anesthesia. Bratisl Lek Listy. 2009;110:43-4.
18. Kark AE, Belsham PA, Kurzer MN. Simultaneous repair of bilateral groin hernias using local anaesthesia: A review of 199 cases with a five-year follow-up. Hernia. 2005;9:131-3.
19. Simons MP, de Lange DH, Aufenacker TJ, Simmermacher RKJ, Miserez M. European practice guidelines for the treatment of inguinal hernia: a summary. Ned Tijdschr Geneeskd. 2013;157:A5903.
20. Basile F, Biondi A, Donati M. Surgical approach to abdominal wall defects: history and new trends. Int J Surg. 2013;11(Suppl.1):S20-3.
21. Simons MP, Aufenacker T, Bay-Nielsen M, Bouillot JL, Campanelli G, Conze J, et al. European Hernia Society guidelines on the treatment of inguinal hernia in adult patients. Hernia. 2009;13:343-403.
22. Goderich JM, Goderich D. Herniorrafía inguinal: Técnica por sobrecapas de Fascia Transversalis. Revista Cubana de Cirugía. 1998;37:41-6.
23. Sanjay P, Woodward A. Local anaesthetic inguinal hernia repair performed under supervision: early and long-term outcomes. Ann R Coll Surg Engl. 2009;91:677-80.
24. Dhankhar DS, Sharma N, Mishra T, Kaur N, Singh S, Gupta S. Totally extraperitoneal repair under general anesthesia versus Lichtenstein repair under local anesthesia for unilateral inguinal hernia: a prospective randomized controlled trial. Surg Endosc. 2014;28:996-1002.
25. Zadra N. Bowel hematoma following an iliohypogastricilioinguinal nerve block: the needle’s tip makes the difference. Paediatr Anaesth. 2007;17:502.
26. Callesen T. Inguinal hernia repair: anaesthesia, pain and convalescence. Dan Med Bull. 2003;50:203-18.
27. Callesen T, Bech K, Nielsen R. Pain after groin hernia repair. Br J Surg. 1998;85:1412-4.
28. Kulacoglu H, Alptekin A. Current options in local anesthesia for groin hernia repairs. Acta Chir Iugosl. 2011;58:25-35.
29. Goutorbe P, Lacroix G, Pauleau G, Daranda E, Goin G, Bordes J, et al. Treatment of inguinal hernia in a difficult environment: feasibility and efficacy of ilioinguinal and iliohypogastric blocks. Med Sante Trop. 2013;23:202-5.
Correspondencia: Felipe Jorge Aragón, MD
Correo electrónico: fjap@ali.cav.sld.cu
Ciego de Ávila. Cuba