Juan Carlos Mejía1, Herman René Cruz2, Daniela María Areiza3, Álvaro Sanabria4
Palabras clave: cavidad peritoneal; peritonitis; infecciones intraabdominales; lavado peritoneal; irrigación terapéutica.
Resumen
Introducción. El control adecuado del foco infeccioso en la peritonitis es la piedra angular del tratamiento.
Objetivo. Evaluar los resultados de la limpieza peritoneal comparada con el lavado peritoneal rutinario, en términos de complicaciones abdominales tempranas y muerte, en pacientes con peritonitis secundaria focal o difusa.
Materiales y métodos. Se hizo un análisis retrospectivo de los pacientes con peritonitis que consultaron al Hospital Universitario San Vicente Fundación, entre 2009 y 2015, que cumplieran los criterios de inclusión y que fueron sometidos a cirugía para un control infeccioso inicial, con limpieza de la cavidad o con lavado peritoneal rutinario.
Resultados. Se incluyeron 406 pacientes, 169 con limpieza peritoneal y 237 con lavado peritoneal. Se encontró que tener peritonitis en más de un cuadrante (odds ratio, OR=3,2; IC95% 1,74-5,79), líquido purulento o fecaloide (OR=3,7; IC 95% 1.80-7.73) y origen no apendicular (OR=2,41; IC95% 1,32-4,38), se asociaba con la práctica del lavado. Los factores relacionados con el desarrollo general de complicaciones fueron: ostomía (OR=3,25; IC95% 1,22-8,66), abdomen abierto (OR=7,0; IC95% 3,0-16,4) e ingreso a la unidad de cuidados intensivos (OR=3,93; IC95% 1,90-8,13). El lavado se asoció con el desarrollo de peritonitis residual (OR=4,83; IC95% 2,02-11,5) al compararlo con la limpieza peritoneal.
Conclusiones. El manejo conservador de la peritonitis, controlando el foco infeccioso solo con limpieza, parece tener menos complicaciones (peritonitis residual, abdomen abierto, bacteriemia, necesidad de cuidados intensivos) y menor mortalidad que el lavado rutinario. Se requieren más estudios para validar dichos hallazgos.
Introducción
Durante más de un siglo, los cirujanos han intentado disminuir la tasa de morbimortalidad de los pacientes con peritonitis 1, ideando tratamientos locales o sistémicos, entre los cuales el lavado peritoneal ha tenido un papel preponderante en el control infeccioso inicial. Sin embargo, en múltiples ocasiones se han discutido los riesgos de la irrigación con grandes cantidades de líquido en la cavidad peritoneal como mecanismo de limpieza.
Como lo manifestó Torek, en 1906 2, cuando se irriga con suero, la pus y el material contaminante, más que ser lavados, se diluyen; posteriormente, esto se explicó por el efecto de retirar los factores quimiotácticos, de opsonización y de reacción inmunitaria peritoneal 2, lo cual puede desencadenar una anergia inmunológica peritoneal que se asocia con mayor riesgo de bacteriemia, más complicaciones infecciosas 3, mayores tasas de ingreso a unidades de cuidados intensivos 4, estancias hospitalarias prolongadas y muerte como consecuencia de estas. Los proponentes del secado sugieren que la limpieza puede evitar estos riesgos. Sin embargo, existen pocos estudios en que se evalúe esta técnica y se ha estudiado muy poco el comportamiento de una técnica aparentemente menos lesiva, como es el retiro del foco infeccioso sólo secando la cavidad con gasas húmedas, sin necesidad de irrigar la cavidad peritoneal, conocida y aplicada por algunos con buenos resultados. Es así, como se plantea este estudio con el objetivo de evaluar la morbilidad y la mortalidad de esta conducta, en comparación con el lavado peritoneal rutinario.
Materiales y métodos
Se planteó un estudio retrospectivo de cohortes, en el cual se evaluaron dos grupos de pacientes: el grupo A, en el cual se hizo el lavado peritoneal de rutina con instilación de volúmenes mayores de 500 ml; y el grupo B, en el cual el foco infeccioso se controló solo mediante limpieza con compresas húmedas. Para tal fin, se hizo una búsqueda filtrando la historia clínica electrónica del Hospital Universitario de San Vicente Fundación de Medellín, de todos los pacientes con peritonitis o sus causas potenciales (úlcera péptica con perforación, diverticulitis con perforación, hernia gangrenada con perforación, apendicitis con perforación o absceso), desde marzo de 2011 hasta enero de 2015, y que cumplieran con los criterios de inclusión y exclusión.
Se incluyeron los pacientes mayores de 15 años de edad con diagnóstico de peritonitis focal o difusa, secundaria a una condición médico-quirúrgica no traumática, al ingreso o como hallazgo intraoperatorio.Se excluyeron aquellos con cirugía previa en otra institución, en quienes no se pudo controlar la causa de la peritonitis en el primer procedimiento quirúrgico (heridas no diagnosticadas, revisión programada de vitalidad intestinal –second look–, cirugía de control de daños). El diagnóstico de peritonitis fue hecho por cirujanos, durante o después del acto quirúrgico, pudiendo este diagnóstico ser consecuencia de una intervención previa en la misma institución o durante el mismo ingreso.
Para evaluar la gravedad de los pacientes y de la enfermedad, se utilizó el sistema de clasificación del estado físico de la American Society of Anesthesiology (ASA) y el índice de peritonitis de Mannheim 5-8 como variable continua. El resultado principal fue la frecuencia de complicaciones infecciosas intraabdominales y los resultados secundarios fueron la presencia de peritonitis residual y la necesidad de reintervención. Los resultados infecciosos intraabdominales (la infección del sitio operatorio, superficial, profunda, de órgano o de espacio, la dehiscencia de suturas o la fístula intestinal posoperatoria), los establecieron los cirujanos tratantes, según los criterios de los Centers for Disease Control and Prevention (CDC) de Atlanta y de acuerdo con el protocolo clínico establecido en la institución. Se consideró una peritonitis residual cuando se requirió una reintervención abierta o un drenaje percutáneo y el líquido obtenido era purulento o su cultivo era positivo. La necesidad de reintervención fue establecida por el cirujano tratante y, en general, correspondió a casos de persistencia del cuadro infeccioso, de sospecha de peritonitis residual o absceso intraabdominal, de dehiscencia o de fístula posoperatoria.
Las variables continuas se presentan como promedio y desviación estándar, y las variables categóricas, como frecuencias y rangos. La comparación entre variables categóricas se hizo con la prueba de ji al cuadrado y, las de las variables continuas, con la t de Student. Se calculó la razón de momios (odds ratio, OR) con un intervalo de confianza de 95 %, usando una tabla de 2 x 2 para el análisis univariado; y se hizo un análisis multivariado de regresión logística con aquellas variables con una p menor de 0,2 en el análisis univariado.
Como la decisión de lavar o secar la cavidad depende de variables establecidas antes o durante el procedimiento quirúrgico, se planeó inicialmente un análisis multivariado para determinar los factores que podrían determinar la decisión sobre el tratamiento (análisis 1) y poder ajustar, así, las comparaciones subsecuentes con los resultados con dichas variables. Los demás análisis multivariados se hicieron para cada resultado escogido, con ajuste según las variables expuestas (análisis 2 a 4).
El estudio fue aprobado por el Comité de Ética del Hospital San Vicente Fundación.
Resultados
Se incluyeron 406 pacientes que cumplían los criterios de selección. En 169 (41,6 %) de ellos, el foco infeccioso peritoneal se controló solo con limpieza y secado con compresas húmedas, y en 237 (58,4 %), con irrigación peritoneal con un promedio de 2.950 ml. Las características de los pacientes se presentan en la tabla 1. No hubo diferencias respecto al sexo (54 % Vs. 46 %; p=0,84). La principal causa de abdomen agudo quirúrgico no traumático y de peritonitis, fue la apendicitis (50,7 %).
Tabla 1.
Características de los pacientes por grupo
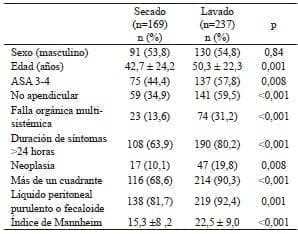 ASA: clasificación de la American Society of Anesthesiology
ASA: clasificación de la American Society of Anesthesiology
La clasificación de la ASA fue similar en ambos grupos y el índice de Mannheim mostró diferencias estadísticamente significativas en ambos grupos; fue menor en el grupo de secado (tabla 2). Se encontró que los pacientes sometidos a lavado tenían condiciones más serias que aquellos sometidos a secado, pues tenían mayor edad, mayor frecuencia de causa no apendicular, falla orgánica multisistémica, síntomas de más de 24 horas de duración cuando se operaron, presencia de neoplasia, peritonitis de más de un cuadrante y líquido peritoneal purulento o fecaloide; además, requirieron cirugías más complejas (resección y anastomosis, ostomía y drenaje) y, por ende, tuvieron un tiempo quirúrgico más prolongado, mayor frecuencia de abdomen abierto e ingreso a cuidado intensivo, y mayor tasa de estancia hospitalaria y complicaciones (tabla 3). De igual forma, requirieron más reintervenciones y, en ellos, la mortalidad fue mayor.
Tabla 2.
Clasificación de la peritonitis según el índice de Mannheim
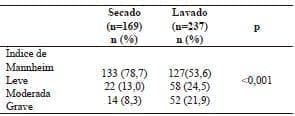
Tabla 3.
Resultados clínicos según el tipo de limpieza de la cavidad peritoneal
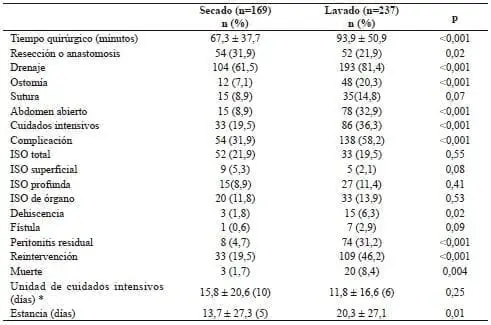 * 33 pacientes estuvieron en la unidad de cuidados intensivos en el grupo de secado y 105 en el grupo de lavado
* 33 pacientes estuvieron en la unidad de cuidados intensivos en el grupo de secado y 105 en el grupo de lavado
ISO: infección del sitio operatorio
Se hizo una regresión logística para determinar qué factores se relacionaron con la decisión de hacer lavado o secado; se encontró que los factores relacionados fueron tener: falla orgánica múltiple (OR=1,9; IC95% 1,03-3,62), peritonitis en más de un cuadrante (OR=3,2; IC95% 1,74- 5,79), líquido purulento o fecaloide (OR=3,7; IC95% 1,80- 7,73), una clasificación ASA de 3 o 4 (OR=0,55; IC95% 0,30-1,0) y peritonitis de origen no apendicular (OR=2,41; IC95% 1,32-4,38). Posteriormente, se hizo un análisis de regresión logística para identificar el efecto que tuvo el tipo de manejo de la cavidad sobre la frecuencia de complicaciones, ajustado por los factores ya reconocidos. En razón de que el índice de Mannheim reúne los factores previamente identificados como relacionados con hacer o no hacer lavado peritoneal y dada la alta colinealidad con estos, se optó por utilizar dicho índice; resultó que el tipo de manejo del abdomen no tenía relación con el desarrollo de cualquier complicación (OR=1,47; IC95% 0,84-2,57). Los factores relacionados con desarrollar complicaciones, fueron practicar ostomía (OR=3,25; IC95% 1,22-8,66), dejar el abdomen abierto (OR=7,0; IC95% 3,0-16,4) y requerir ingreso a la unidad de cuidados intensivos (OR=3,93; IC95% 1,90-8,13) (tabla 4).
Tabla 4.
Análisis de regresión logística para el resultado principal: complicaciones infecciosas intraabdominales
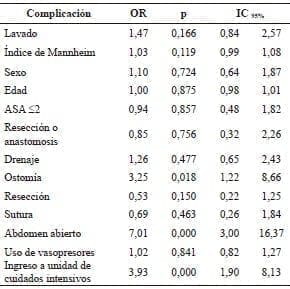 ASA: clasificación de la American Society of Anesthesiology
ASA: clasificación de la American Society of Anesthesiology
Cuando se repitió este mismo análisis con respecto a la presencia de peritonitis residual, el lavado fue un factor de riesgo (OR=4,83; IC95% 2,02-11,5). Otros factores relacionados fueron la necesidad de dejar el abdomen abierto (OR=8,23; IC95% 4,13-16,40) y requerir ingreso a la unidad de cuidados intensivos (OR=3,38; IC95% 1,40-8,16).
Al hacer el análisis de regresión logística con respecto a la necesidad de reintervención, se encontró que el lavado también era un factor de riesgo (OR=1,89; IC95% 1,01-3,55), asociado a la necesidad de abdomen abierto (OR=14,6; IC95% 6,70-32,03) y de ingreso a a la unidad de cuidados intensivos (OR=2,93; IC95% 1,44-5,98).
1 Médico, residente del Departamento de Cirugía, Universidad de Antioquia, Medellín, Colombia
2 Médico, cirujano general, Hospital Universitario San Vicente Fundación; profesor, Departamento de Cirugía, Universidad de Antioquia, Medellín, Colombia
3 Estudiante de Medicina, Universidad de Antioquia, Medellín, Colombia
4 Médico, cirujano de Cabeza y Cuello, MSc, PhD, Unidad de Oncología, Hospital Pablo Tobón Uribe; profesor, Departamento de Cirugía, Universidad de Antioquia, Medellín, Colombia
Fecha de recibido: 26 de junio de 2015
Fecha de aprobación: 11 de septiembre de 2015
Citar como: Mejía JC, Cruz HR, Areiza DM, Sanabria Á. Efecto del secado frente al lavado peritoneal sobre la mortalidad y las complicaciones en la peritonitis secundaria. Rev Colomb Cir. 2015;30:279-85.
Discusión
Existen en la literatura médica múltiples artículos sobre el control infeccioso inicial en caso de peritonitis, en los cuales se compara la irrigación con grandes cantidades de solución salina 4, las soluciones con antibióticos 9-11, la irrigación con agentes bactericidas 9,12 y los lavados posquirúrgicos continuos 13-15; hasta el momento, un ensayo clínico publicado por Hunt en 1982 16, es similar a este estudio. En él ya se concluía que no existen diferencias estadísticamente significativas en cuanto a mortalidad ni complicaciones infecciosas, al comparar grupos con irrigación contra los grupos sin irrigación. Además, en otro estudio controlado 9, se asignaron aleatoriamente tres grupos de manejo, a los cuales les hizo control sin lavado, lavado con solución salina normal y lavado con solución salina normal más cloranfenicol, sin que se encontraran diferencias estadísticamente significativas en mortalidad (21 % Vs. 21 % Vs. 10 %, respectivamente), estancia general (13 Vs. 13 Vs. 10 días) e incidencia de complicaciones generales (10 % Vs. 24 % Vs. 7 %, respectivamente); se concluyó que no existían diferencias en cuanto a no lavar, lavar solo con solución salina o lavar con solución salina más antibióticos. Sin embargo, el escaso número de pacientes (87, en total) no permite asignarle un peso metodológico adecuado.
Para lograr tener una comparación equiparable de los datos con la literatura mundial, se decidió utilizar el índice de Mannheim para el análisis de los datos y la clasificación de gravedad, ya que en estudios previos se ha demostrado que tiene una adecuada sensibilidad y especificidad para predecir la mortalidad. Con un índice menor de 21 puntos, la tasa de mortalidad es de 2,3 %; con uno de 21 a 29 puntos, se aumenta a 22,5 % (rango, 10,6 a 50 %) y, con uno mayor de 29 puntos, la mortalidad puede llegar a ser 59 % (rango, 41 a 87 %) 5-8.
Estos resultados se pueden explicar porque la instilación de abundante cantidad de líquido en la cavidad peritoneal, produce dilución de los factores quimiotácticos secretados por las células mesoteliales, lo cual disminuye la capacidad de migración de los neutrófilos 17. Además, la irrigación con líquido en el peritoneo hace que los macrófagos locales se desprendan de la superficie serosa y floten, lo que les impide cumplir su función de migración y fagocitosis bacteriana, fenómeno conocido como “incapacidad para nadar” 1,18. Por lo tanto, el retiro suave y cuidadoso del material infeccioso, utilizando solo cantidades suficientes de líquido para evacuar los elementos macroscópicos, parece ser mucho más beneficioso que la aplicación indiscriminada y traumática de grandes cantidades de líquido, buscando dejar un peritoneo “impecable” pero indefenso.
Similar a lo descrito en la literatura científica 19, no se observó diferencia según el sexo en los grupos comparados. Si bien es cierto que los pacientes sometidos a lavado peritoneal presentaban mayores índices de gravedad, dados por mayor edad, mayor frecuencia de causa no apendicular, presencia de falla orgánica multisistémica antes de la cirugía y, por consiguiente, índice de Mannheim más alto, al hacer un análisis de regresión logística, se observó que estos pacientes tenían de forma independiente mayores tasas de peritonitis residual, lo que implica mayor número de reintervenciones, y conlleva mayor riesgo de bacteriemia e ingreso a la unidad de cuidados intensivos por sepsis; esto resulta en un aumento de las tasas de mortalidad en el grupo de lavado, nuevamente con resultados estadísticamente significativos. No se encontró relación del tipo de manejo de la cavidad con la presencia de complicaciones infecciosas intraabdominales, lo cual puede explicarse porque muchas de las complicaciones incluidas no dependen del tipo de manejo de la cavidad, como pueden ser las dehiscencias de sutura o la infección superficial del sitio operatorio.
Contrario a lo publicado por Seiler 19 y Moussavian 4, la irrigación de la cavidad peritoneal con grandes cantidades de líquido, no sólo presenta mayores tasas de reintervención, abdomen abierto y complicaciones infecciosas como peritonitis residual, sino que, además, parece ser un factor asociado independiente para el resultado de muerte en los pacientes con peritonitis focal o difusa de causa no traumática.
Ante estos hallazgos, se puede inferir que el lavado peritoneal intraoperatorio con grandes volúmenes de líquido, no ha demostrado ventajas clínicas y, por el contrario, existe una tendencia al aumento de la mortalidad. Por esto, según las guías para el manejo de la infección intraabdominal, su uso no está justificado en peritonitis de causa apendicular 20 y su utilidad en la peritonitis por otras causas aún debe ser aclarada por medio de estudios comparativos y aleatorios, que superen las desventajas metodológicas de los estudios hasta ahora publicados. En ausencia de una evidencia fuerte a favor y con claros efectos adversos sobre la reacción inmunitaria local del peritoneo, el lavado peritoneal debe ser una conducta mirada cuidadosamente y aplicada de manera limitada en los pacientes con peritonitis secundaria, a los cuales no se les pueda hacer una limpieza adecuada.
Conclusiones
Contrario a la información disponible hasta el momento, el manejo conservador de la peritonitis, consistente en el control del foco infeccioso solo con limpieza, sin irrigar la cavidad peritoneal, parecer tener menos tasas de complicaciones generales, lo cual se refleja en menor necesidad de abdomen abierto e ingreso a cuidados intensivos, así como menores tasas de reingreso hospitalario y muerte. Sin embargo, por tratarse solo de un estudio retrospectivo y ante la ausencia de estudios de alta calidad de asignación aleatoria, se requieren estudios con mayor peso metodológico para validar los hallazgos aquí obtenidos.
Los resultados de este estudio pueden verse sobreestimados en razón de las comparaciones redundantes, pero creemos que los resultados escogidos y las variables que demostraron asociación estadísticamente significativa, concuerdan con el conocimiento actual de la fisiopatología de la cavidad peritoneal y el efecto de los tratamientos sobre los resultados finales. Además, el escaso número de enfermedades de origen no apendicular y de peritonitis grave en el grupo de secado, debe tenerse en cuenta a la hora de extrapolar los resultados de este estudio. Sin embargo, parecer existir una tendencia hacia una mejor evolución en el grupo de pacientes manejados de forma conservadora, lo cual deja la puerta abierta a un estudio controlado de asignación aleatoria que permita obtener conclusiones y recomendaciones claras.
Conflicto de intereses
Los autores no presentaron conflictos de interés con casa farmacéutica o institución alguna.
Effect of peritoneal cleaning versus peritoneal lavage upon mortality and complications in secondary peritonitis
Abstract
Introduction: Control of infection in peritonitis is the cornerstone of treatment. The objective of this study was to evaluate the results of peritoneal cleaning compared to routine peritoneal lavage in terms of early abdominal complications and mortality in patients with focal or diffuse secondary peritonitis.
Methods: We conducted a retrospective analysis of patients with peritonitis admitted to the Hospital Universitario San Vicente Fundación (Medellín, Colombia) in the period 2009 to 2015, which met the inclusion criteria and that were taken to surgery for initial infection control by cleaning or routine peritoneal lavage.
Results: 406 patients were included, 169 underwent peritoneal cleaning and 237 peritoneal lavage. The finding of peritonitis in more than one quadrant (OR 3.2; 95% CI 1.74-5.79), liquid fecaloid/purulent (OR 3.7; 95% CI 1.80- 7.73), and not of appendicular origin (OR 2.41; 95% CI 1.32-4.38) was associated with the election of peritoneal lavage. Factors related to the development of complications were, ostomy (OR 3.25 95% CI 1.22-8.66), open abdomen (OR 7.0; 95% CI 3.0-16.4), and admission to intensive care unit (OR 3.93 95% CI 1.90-8.13). Lavage is associated with the development of residual peritonitis (OR 4.83, 95% CI 2.02-11.5) when compared with the group of peritoneal cleaning.
Conclusions: Conservative management of peritonitis controlling the infectious focus with only cleaning seems to have less complications (residual peritonitis, open abdomen, bacteremia, admission to ICU), and lower mortality than routine lavage. Further studies are needed to validate these findings.
Key words: Peritoneal cavity; peritonitis; intraabdominal infections; peritoneal lavage; therapeutic irrigation.
Referencias
1. Sanabria A. Controversias frente al lavado peritoneal y el uso de antibióticos en peritonitis: revisión sistemática de la literatura. Rev Colomb Cirugía. 2003;18:10.
2. Platell C, Papadimitriou JM, Hall JC. The influence of lavage on peritonitis. J Am Coll Surg. 2000;191:672-80.
3. Qadan M, Dajani D, Dickinson A, Polk HC, Jr. Meta-analysis of the effect of peritoneal lavage on survival in experimental peritonitis. Br J Surg. 2010;97:151-9.
4. Moussavian MR, Richter S, Kollmar O, Schuld J, Schilling MK. Staged lavage versus single high-volume lavage in the treatment of feculent/purulent peritonitis: A matched pair analysis. Lan¬genbecks Arch Surg. 2009;394:215-20.
5. Barrera E, Rodríguez M, Borda G, Najar N. Predictive mortality value of the peritonitis index of Mannheim. Rev Gastroenterol Peru. 2010;30:211-5.
6. Billing A, Frohlich D, Schildberg FW. Prediction of outcome using the Mannheim peritonitis index in 2003 patients. Peritonitis Study Group. Br J Surg. 1994;81:209-13.
7. Notash AY, Salimi J, Rahimian H, Fesharaki M, Abbasi A. Evaluation of Mannheim peritonitis index and multiple organ failure score in patients with peritonitis. Indian J Gastroenterol. 2005;24:197-200.
8. Bosscha K, Reijnders K, Hulstaert PF, Algra A, van der Werken C. Prognostic scoring systems to predict outcome in peritonitis and intra-abdominal sepsis. Br J Surg. 1997;84:1532-4.
9. Schein M, Gecelter G, Freinkel W, Gerding H, Becker PJ. Pe¬ritoneal lavage in abdominal sepsis. A controlled clinical study. Arch Surg. 1990;125:1132-5.
10. Whiteside OJ, Tytherleigh MG, Thrush S, Farouk R, Galland RB. Intra-operative peritoneal lavage–who does it and why? Ann R Coll Surg Engl. 2005;87:255-8.
11. Shweni PM, Pitsoe SB, Mokgokong ET. Continuous antibiotic peritoneal lavage compared with simple drainage for severe intraperitoneal sepsis of gynaecological and obstetric origin. S Afr Med J. 1980;57:117-20.
12. O’Brien PE, Tait N, Bushell M. Management of diffuse perito¬nitis by prolonged postoperative peritoneal lavage. Aust N Z J Surg. 1987;57:181-4.
13. Dalton AC, Courtney RA, Miller HH. Peritonitis treated with pro¬longed, intermittent peritoneal lavage. JAMA. 1969;207:1345-7.
14. McKenna JP, Currie DJ, MacDonald JA, Mahoney LJ, Finlayson DC, Lanskail JC. The use of continuous postoperative peritoneal lavage in the management of diffuse peritonitis. Surg Gynecol Obstet. 1970;130:254-8.
15. Hallerback B, Andersson C, Englund N, Glise H, Nihlberg A, Solhaug J, et al. A prospective randomized study of continuous peritoneal lavage postoperatively in the treatment of purulent peritonitis. Surg Gynecol Obstet. 1986;163:433-6.
16. Hunt JL. Generalized peritonitis. To irrigate or not to irrigate the abdominal cavity. Arch Surg. 1982;117:209-12.
17. Dunn DL, Barke RA, Ahrenholz DH, Humphrey EW, Simmons RL. The adjuvant effect of peritoneal fluid in experimental peritonitis. Mechanism and clinical implications. Ann Surg. 1984;199:37-43.
18. Maddaus MA, Ahrenholz D, Simmons RL. The biology of peritonitis and implications for treatment. Surg Clin North Am. 1988;68:431-43.
19. Seiler CA, Brugger L, Forssmann U, Baer HU, Buchler MW. Conservative surgical treatment of diffuse peritonitis. Surgery. 2000;127:178-84.
20. Sartelli M, Viale P, Catena F, Ansaloni L, Moore E, Malangoni M, et al. 2013 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2013;8:3.
Correspondencia: Juan Carlos Mejía, MD
Correo electrónico: jucameva@gmail.com
Medellín, Colombia
