La escisión total del mesorrecto, en conjunto con la resección anterior baja del recto o la resección abdomino-perineal, incluye la disección precisa con la remoción total del mesorrecto, desde el sitio distal hasta al tumor, todo como una sola unidad 23,24. Al contrario de las disecciones ciegas del mesorrecto, la remoción del mesorrecto debe ser profunda y bajo visión directa. Se deben preservar los nervios autonómicos, practicar hemostasia completa y evitar la lesión de las coberturas del mesorrecto. La reducción de márgenes positivos se reduce de 25 % en cirugía convencional a l 7 % en casos de resección total del mesorrecto (figura 1).
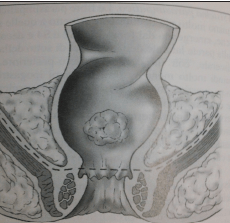 Figura 1. Disección correcta, margen distal hasta el plano de los elevadores.
Figura 1. Disección correcta, margen distal hasta el plano de los elevadores.
Reproducida con permiso de: Croce E, Olmi S. Chirurgia del colon, del retto e dell’ano. Milano: Masson Spa; 2004.
La cirugía convencional lesiona la circunferencia del mesorrecto durante la disección ciega a través de planos sin identificar, de manera que el mesorrecto residual queda en la pelvis. La alta tasa de recurrencia pélvica en la cirugía convencional es una alarma de la inadecuada resección del mesorrecto en la pelvis. Varios grupos quirúrgicos utilizan la técnica de resección total del mesorrecto; ellos han reportado recurrencias locales de 5 a 7 % en los estadios II y III 25,26.
Es importante resaltar que el éxito total del control local de la enfermedad se refleja en la supervivencia de estos pacientes; según estudios publicados, se llega al 78 % al usar este tipo de técnica.
La disección meticulosa, sin embargo, no está exenta de consecuencias. Se ha informado que se presentan un mayor tiempo operatorio y aumento de las fístulas anastomóticas. Las anastomosis de 3 a 6 cm del margen anal tienen un riesgo de 17 % de fistulización, por eso, en algunos centros se practica rutinariamente una ostomía de protección.
La cirugía convencional rectal está asociada con una incidencia significativa de disfunción sexual y urinaria 27. Presumiblemente, esto está relacionado con el daño del plexo autonómico parasimpático y simpático debido a la disección ciega.
Existen puntos reconocidos donde la lesión nerviosa puede presentarse durante la resección rectal. La más proximal es la lesión del plexo nervioso simpático que rodea la aorta. Estos troncos nerviosos simpáticos pueden lesionarse cerca a la entrada de la pelvis donde estos nervios se dividen 28.
La extensión de la resección de los márgenes rectales aún es controvertida. Aunque la diseminación del cáncer rectal es hacia arriba en el trayecto linfático, los tumores por debajo de la reflexión peritoneal se diseminan distalmente por vía linfática intramural o extramural, o por vía vascular. Cuando la diseminación intramural sucede distalmente, generalmente es a 2 cm del tumor, a no ser que la lesión está pobremente diferenciada.
Finalmente, los datos de estudios prospectivos de asignación aleatoria de Estados Unidos no han mostrado diferencias significativas en cuanto a la supervivencia o la recurrencia local cuando se comparan los márgenes distales de menos de 2 cm, de 2 a 2,9 cm y de más de 3 cm. Como resultado de esto, un margen distal de 2 cm es aceptable para la resección del cáncer rectal. Aunque un margen proximal de 5 cm se recomienda, el margen radial aún es más crítico.
Parece razonable concluir que un margen distal de 2 cm se justifica sobre márgenes mayores de resección. Incluso márgenes más pequeños distales pueden ser aceptables en ciertos pacientes en los que se busca preservar los esfínteres. En estos casos se deben practicar cortes por congelación para confirmación.
Resección abdomino-perineal
Este tipo de cirugía se utiliza cuando el tumor compromete el esfínter anal o está tan cerca que no es posible salvar el mecanismo esfinteriano sin alcanzar un adecuado margen distal 29. También, hay pacientes con tumores de recto medio y con pobre continencia anal que se benefician de la resección abdomino-perineal, aun cuando sean candidatos para tratamientos más conservadores.
Incisión y exploración
El abdomen es incidido por la línea media. En pacientes delgados generalmente se mantiene la incisión por debajo del ombligo. Igualmente, se pueden hacer incisiones transversas sin interferir con el sitio de la ostomía definitiva. También, se puede practicar la resección por vía laparoscópica con la extracción de la pieza quirúrgica a través del perineo 30; sin embargo, están por determinarse los beneficios de la cirugía laparoscópica en estos pacientes.
Resección total del mesorrecto
Una correcta resección del mesorrecto comienza con la ligadura de la arteria hemorroidal superior o la arteria mesentérica superior. Una vez se avanza a la resección presacra, se debe tener cuidado de no lesionar los nervios simpáticos; la disección es justo anterior o medial a estos nervios 31. Usando el electrocauterio o las tijeras, se rechazan estas estructuras posteriores y se deja intacto el mesorrecto. La disección anterior es tal vez una de las partes más difíciles en los hombres 32-33. Se debe intentar incluir las dos hojas de la fascia de Denonvillier. Esta fascia está compuesta por peritoneo, el cual se encuentra entre las vesículas seminales, la próstata anterior y el recto posterior. En mujeres, el peritoneo se incide a nivel de la bolsa de Douglas y el tabique recto-vaginal se separa 34,35.
Resección baja de recto con preservación de esfínteres
La resección baja de recto con preservación de esfínteres se ha convertido en un procedimiento de rutina para los cánceres de recto medio y distal, con eficacia y seguridad demostradas 36,37. La resección baja de recto incluye la disección y anastomosis por debajo de la reflexión peritoneal con ligadura de las arterias hemorroidales superiores y media. La resección baja de recto extendida incluye, además, la movilización completa del recto, con división de los ligamentos laterales y movilización posterior a través de la fascia de Waldeyer hasta la punta del coxis. Además, se hace la disección del plano entre la pared anterior del recto y la vagina en mujeres, o la disección entre el recto y la próstata hasta su borde inferior en hombres, con el objetivo de lograr un margen distal al tumor de 2 cm, tal como se observa en la figura 2 38.
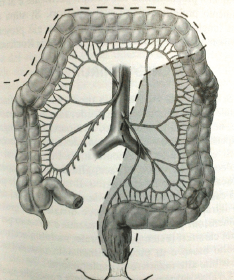 Figura 2. Límites para la resección anterior baja de recto
Figura 2. Límites para la resección anterior baja de recto
Reproducida con permiso de: Croce E, Olmi S. Chirurgia del colon, del retto e dell’ano. Milano: Masson Spa; 2004.
Anastomosis colo-anal
El último procedimiento para la conservación de esfínteres es la resección ultrabaja de recto con anastomosis colo-anal. La cirugía preserva los mecanismos esfinterianos en tumores muy bajos de recto, en los cuales el margen distal es el mínimo para una cirugía aceptable según los criterios oncológicos 39,40. La anastomosis colo-anal se puede hacer con una bolsa en J. Debido a la gran capacidad de dicha bolsa, es posible mantener la función anorrectal, especialmente en etapas tempranas del posoperatorio. Se crea doblando la parte distal del colon entre 5 y 8 cm para crear un canal común entre las dos partes del colon. Después se hace la anastomosis en la región anal. Otra alternativa a la bolsa en J es la coloplastia. Esta cirugía es similar a una estricturoplastia: el colon distal se divide en sentido longitudinal por 8 a 10 cm, a 4 o 6 cm del margen del colon distal (figura 3).
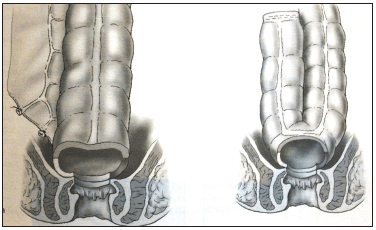 Figura 3. Anastomosis colo-anal directa (a) y anastomosis colo-anal en J (b)
Figura 3. Anastomosis colo-anal directa (a) y anastomosis colo-anal en J (b)
Reproducida con permiso de: Croce E, Olmi S. Chirurgia del colon, del retto e dell’ano. Milano: Masson Spa; 2004.
