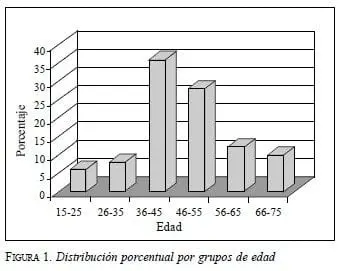
Durante los siete meses del estudio se practicaron 318 endoscopias, pero el rigor de la investigación (criterios de inclusión y exclusión) redujo la serie a 55 pacientes con diagnóstico endoscópico de gastritis crónica. Hubo 35 mujeres (63,6%) y 20 hombres (36,4%). El promedio de edad fue de 46,5 años ± 13,8; rango 15-75 (figura 1).
La epigastralgia fue el síntoma principal (43,6%); y en orden de frecuencia le siguieron los pacientes con síntomas de epigastralgia y agrieras combinadas (23,6%); los asintomáticos (18,2%) y el síntoma agrieras (14,5%).
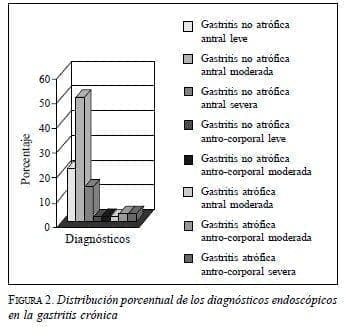
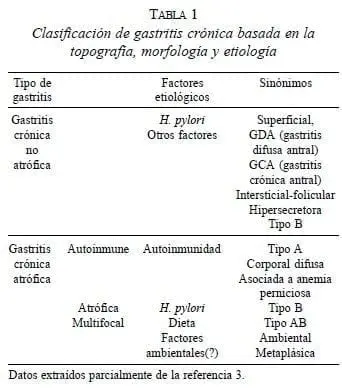
Los principales diagnósticos endoscópicos encontrados fueron: gastritis no atrófica antral leve (21,8%), gastritis no atrófica antral moderada (50,9%), gastritis no atrófica antral severa (14,5%), gastritis no atrófica antro-corporal leve (1,8%), gastritis no atrófica antro-corporal moderada (1,8%), gastritis atrófica antral moderada (1,8%), gastritis atrófica antro-corporal moderada (3,6%) y gastritis atrófica antro-corporal severa (3,6%) (figura 2). Es decir, se hizo diagnóstico de gastritis crónica no atrófica de localización antral en 87,2% (n=48) de los pacientes y en el 3,6% (n=2) el diagnóstico fue antro-corporal. Se efectuó diagnóstico de gastritis atrófica en 9,1% (n=5), antral en un caso y antro-corporal en cuatro.
El diagnóstico endoscópico de gastritis se realizó por el hallazgo de eritema (parches y/o estrías) en los 55 pacientes (98,2%), hiperplasia en cinco (9,1%), visualización de los vasos de la submucosa por transparencia en cinco (9,1%) y disminución de la altura de los pliegues en cinco (9,1%).
La severidad de los cambios endoscópicos se clasificó en el grupo de las gastritis no atróficas como leve en trece pacientes (23,6%), moderada en 29 (52,7%) y severa en ocho (14,5%). En las atróficas la categoría de moderada se estableció en tres pacientes (5,4%) y severa en dos (3,6%).
De los pacientes con diagnóstico endoscópico de gastritis antral leve (doce pacientes), sólo cuatro fueron confirmados histopatológicamente (33,3%); en aquellos con gastritis antral moderada (28 pacientes), sólo fueron comprobados por histopatología doce (42,8%), y en los casos con diagnóstico de gastritis antral severa y de gastritis antrocorporal ninguno fue confirmado por el laboratorio.
Desde el punto de vista histopatológico, 28 pacientes (50,9%) fueron diagnosticados como gastritis no atróficas antrales y 24 (43,6%) como gastritis no atróficas antro-corporales. Con base en la severidad de las gastritis no atróficas (n=52) se diagnosticaron: 18 gastritis antrales moderadas y diez leves. Asimismo, trece antro-corporales moderadas, nueve leves y dos severas. En cuanto a las atróficas sólo tres de los cinco pacientes diagnosticados endoscópicamente fueron confirmados por histología.
En lo referente a los criterios de actividad (neutrófilos), sólo 12 de los 55 pacientes exhibieron criterios histopatológicos.
Hubo 12 pacientes con metaplasia intestinal, considerando el grupo de los atróficos y los no atróficos. La metaplasia fue completa en diez e incompleta en uno y otro con combinación de ambas metaplasias. Se registraron cinco casos de metaplasia completa antral, seis corporales y uno antro-corporales. La metaplasia completa fue corporal y la mixta antro-corporal. En las gastritis atróficas sólo hubo dos casos de metaplasia completa y de localización corporal. El H. pylori se encontró en 74,5% de los pacientes con gastritis crónica; llama la atención que solamente hubo un caso de densidad elevada, y que predominó la densidad leve en 28 pacientes (50,9%) sobre la densidad moderada observada en diez (18,1%).
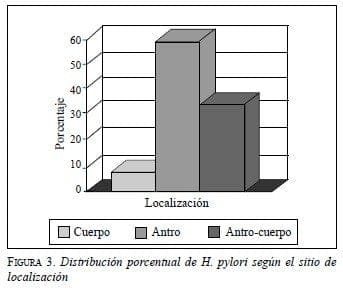
En toda la serie sólo hubo un caso de displasia leve, una paciente con diagnóstico histopatológico de gastritis crónica no atrófica antro-corporal moderada, que por otra parte no demostraba actividad. Se encontró H. pylori en 41 pacientes (74,5%), que de acuerdo con el muestreo de biopsias sugerido por el Sistema Sydney, mostró la distribución que aparece en la figura 3.
Discusión
Se concluyó que la endoscopia fue altamente sensible para el diagnóstico de gastritis crónica, pero observamos que no hay buena correlación de la gastritis crónica por el estudio endoscópico y el histopatológico; es decir, no todos los pacientes seleccionados por el endoscopista para ser incluidos en la investigación, por tener hallazgos sugestivos de gastritis crónica, presentaron cambios compatibles con dicho diagnóstico en la histopatología. Pero esto no significó que haya existido una correlación estadísticamente significante al especificar dichos diagnósticos y tener en cuenta la propuesta del Sistema Sydney de leve, moderado y severo, tanto en el campo endoscópico como histopatológico, inclusive cuando la endoscopia se vio en la obligación de determinar el compromiso por regiones anatómicas. Es importante anotar este hecho, puesto que las series muestran una correlación baja, Khakoo y cols. (8) donde en 98 casos con diagnóstico de gastritis endoscópica se encontró histología normal en 26 de ellos (27%). Recordemos, además, que no se incluyeron pacientes en los cuales el endoscopista no captaba anormalidades, pues con alguna frecuencia (62%) la histopatología demuestra hallazgos de gastritis sin que se detecten en la endoscopia (8).
Si bien el parcheado eritematoso se considera de poco valor para el diagnóstico de gastritis por histopatología (9), en nuestra serie fue importante para la correlación.
Con respecto a los signos endoscópicos de hiperplasia y nodularidad, se encontró una asociación del 100% con la presencia de H. pylori. Los signos endoscópicos de visualización de los vasos submucosos por transparencia y disminución en la altura de los pliegues se correlacionaron bien con el diagnóstico de atrofia. El endoscopista debe ser muy cauto en no abusar en la insuflación en el momento de juzgar estos signos. Los demás signos endoscópicos no fueron importantes para establecer el diagnóstico de gastritis crónica en nuestro estudio.
Si relacionamos la presencia de H. pylori con la actividad (neutrófilos) encontramos su presencia en nueve (75%) de doce casos. Es llamativo que en la mayoría de ellos la presencia de neutrófilos estuvo en un nivel de severidad por encima del observado en la infección por H. pylori.
En nuestra serie, sólo dos pacientes tuvieron diagnóstico de metaplasia intestinal incompleta, importante desde el punto de vista de premalignidad (4, 10); en uno de ellos localizada en la incisura, dato interesante puesto que Pelayo Correa insiste en no ignorar la incisura para la toma de las biopsias, ya que las lesiones más tempranas y más avanzadas se encuentran en este sitio (4).
Después de efectuar el análisis estadístico no se encontró una significancia estadística en la correlación de los diagnósticos endoscópicos con los histopatológicos. Además, tampoco se observó significancia estadística al correlacionar la sintomatología con los resultados endoscópicos o histopatológicos.
Conclusiones
1. El Sistema Sydney simplifica la clasificación de gastritis crónica en dos grandes grupos (atróficas – no atróficas) y procura eliminar la sinonimia que genera confusión.
2. En nuestra serie, diferente de otras, fue posible hacer el diagnóstico de gastritis crónica por los hallazgos endoscópicos y distinguir la no atrófica de la atrófica por histopatología (4, 9).
3. No se encontró correlación entre el diagnóstico endoscópico y el histopatológico cuando tratamos de efectuar diagnósticos de localización (antral, antro-corporal) o cuando hemos de categorizar la gastritis por niveles de severidad.
4. Similar a lo reportado en la literatura, los signos endoscópicos de hiperplasia y nodularidad siempre se relacionaron con presencia de H. pylori (9, 11, 12).
5. La frecuencia encontrada para H. pylori fue 74,5%, lo cual coincide con lo informado en otros estudios (1, 13, 14).
Agradecimientos
A los doctores Alejandro Vélez Hoyos y Andrés Ángel Mejía, médicos patólogos, por su colaboración en el estudio histopatológico al ceñirse al Sistema Sydney. Al doctor Jaime Ordóñez, por su asesoría metodológica.
Chronic Gastritis. Correlation of the Sydney Classification with Endoscopic Diagnosis
Abstract
The concept of chronic gastritis has always been controversial. With the aim of avoiding diagnostic confusions, a classification and grading system was established at a meeting held in Sidney (Australia).
The objective of this study was determining the utility and possibility of reproduction of the Sidney System for grading and classifying chronic gastritis and determining its correlation with endoscopic diagnosis. The study included 55 patients submitted to upper gastrointestinal endoscopy and in whom the diagnosis of chronic gastritis was established; the study was descriptive, prospective, and longitudinal. A classification of the endoscopic findings based on the Sidney classification was used as visual guide, a classification which was also proposed for the histopathologic reading.
The diagnosis of chronic gastritis was corroborated by histopathology in all patients. The predominant endoscopic finding was patchy erythema or linear erithema, present in 98,2% of patients. There was no endoscopic-histopathologic correlation in respect to anatomic location (antral-antrocorporeal) or to grading (levels of severity).
Important relationships were registered between the endoscopic signs of hiperplasia and nodularity and the presence of Helicobacter pylori, the presence of incomplete intestinal metaplasia at the incisura angularis and H. pylori – activity (neutrophiles). We recomended the use of the visual guide for unifying diagnostic criteria and nomenclature and we have corroborated the utility and reproducibility of the Sidney System.
Key words: gastritis, classification, atrophic gastritis, metaplasia, digestive system endoscopy, histopathology.
Referencias
1. Heatley RV, Wyatt JI. Gastritis and duodenitis. En: Haubrich, Schaffner, Berk, editors. Bockus Gastroenterology. 5th ed, Philadelphia Pennsylvania 1995, 1: 635-655.
2. Correa P. Gastritis crónica. Trib Méd 1994; 89(6): 263.
3. Correa P, Yardley J. Grading and classification of chronic gastritis. One american response to the Sydney System. Gastroenterology 1992; 102: 355-359.
4. Dixon M, Gentan R, Yardley J, Correa P. Classification and grading of gastritis: he updated Sydney System. Am J Surg Pathol, 1996; 20(10): 1161-1181.
5. Sierra F, Gutiérrez O, Gómez M, Camargo H, Serrano B, Otero W. Campylobacter pylori en úlcera duodenal, gastritis crónica y dispepsia no ulcerosa. Act Méd Col 1990; 15(2): 74-83.
6. Araya J, Villaseca M, Roa I, Roa J. Helicobacter pylori y gastritis crónica: relación entre infección y actividad inflamatoria en población de alto riesgo de cáncer gástrico. Rev Méd Chile, 2000; 128(3): 259-265.
7. Matute G, Jaramillo ML. El laboratorio de patología. Medicina UPB 1998; 17(1): 29-42.
8. Khakoo SI, Lobo AJ, Schusslen P, Shepherd NA, Wilkinson SP. Histological assessment of the Sydney classification of endoscopic gastritis. Gut, 1994; 35: 1172-1175.
9. Sauerbruck F, Schreiker MA, Schusslen P, Permanetter W. Endoscopy in the diagnosis of gastritis, diagnostic value of endoscopic criteria in relation to histological diagnosis. Endoscopy, 1984; 16: 101-104.
10. Rokkas, Filipe MI, Sladen GE. Detection of a increased incidence of early gastric cancer in patients with intestinal metaplasia type III who are closely followed up. Gut, 1991; 32: 1110-1113.
11. Czinn SJ, Dahms BB, Jacobs GH, Kallen B, Rothstein PC. Campylobacter-like organisms in association with symptomatic gastritis in children. J Pediatr 1986; 109: 80-83.
12. Grellier L, Tanner P, Grainger DL. Antral nodularity: macroscopic marker for Helicobacter pylori gastritis. Gut 1993; 34 (suppl 1): S35.
13. Boixeda D, Martín-De-Argila C, Cantón R, Álvarez Baleriola I, Gisbert JP, Barcena R, et al. Prevalencia de la infección por Helicobacter pylori en adultos sintomáticos. Rev Enferm Dig 1994; 86(2): 569-576.
14. Sierra AF, Torres PD. Helicobacter pylori: un dogma que nace. Medicina & Laboratorio, 1997; 7: 425-439.
Correspondencia:
Juan José Gaviria Jiménez, MD
Apartado Aéreo 56006
gaji@epm.net.co
Medellín – Colombia

un remedio casero que me encontre casualmente y dio resultado contra el reflujo gastrico es, una naranja en gajos y un vaso de agua con bicarbonato antes de acostarse, todas las noches, duermo de un tiron coma lo que coma, carne, cerveza, picante, cafe, pan dulce etc. hagan la prueba, adios medicamentos, felices sueños