JOSÉ FÉLIX PATIÑO, MD, FACS (HON)*
La enfermedad por reflujo gastroesofágico se reconoce hoy como una entidad con el potencial de complicaciones serias como estenosis del esófago, esofagitis erosiva y el desarrollo de esófago de Barrett, una alteración metaplásica del epitelio que recubre el esófago con un definido riesgo de transformación maligna (Shaheen & Ransohoff 2000a,b).
En la definición de Spechler (2002b), el esófago de Barrett es la condición en la cual un epitelio columnar anormal reemplaza al epitelio escamoso estratificado normal del esófago distal, condición que resulta cuando existe reflujo y el jugo gástrico lesiona el epitelio escamoso estratificado y la mucosa así lesionada cicatriza mediante un proceso metaplásico en el cual las células escamosas son reemplazadas por células columnares.
La incidencia del esófago de Barrett ha venido creciendo en los últimos años (Cameron et al 1990,1992; Peters 1997), en tal forma que hoy es una entidad relativamente común (Mahue-Giangreco & Bernstein 2001), a pesar de los importantes avances en el tratamiento médico de la enfermedad por reflujo gastroesofágico (ERGE) con fármacos muy eficaces, como el omeprazol (Kline 2001; Klinkenberg-Knoll 1994), y en el tratamiento quirúrgico.
La prevalencia, según cuatro grandes estudios retrospectivos en pacientes sometidos a endoscopia del tracto gastrointestinal superior, es de 0,45%-2,2% (Cameron et al 1990). Mahue-Giangreco y Bernstein (2001) señalan una prevalencia del esófago de Barrett de 0,8% a 3,9% de los pacientes que son sometidos al mismo procedimiento; en los pacientes con ERGE, la prevalencia es de 3% a 30%.
En una serie de 1.181 pacientes sometidos a endoscopia en el Walter Reed Medical Center,
Hirota et al (1999) encontraron una prevalencia de metaplasia intestinal de 13,2%; entre los pacientes con metaplasia intestinal, 1,6% eran Barrett tradicional de segmento largo, 6% eran de segmento corto y 4,3% eran casos de metaplasia intestinal del cardias.
Puesto que muchos pacientes se mantienen asintomáticos, o presentan síntomas, como pirosis, por los cuales no siempre se consulta, es muy probable que muchos casos de esófago de Barrett permanezcan desconocidos.
Los hallazgos de una mayor prevalencia del Barrett en autopsias (7 en 733) en comparación con los hallazgos en estudios de población confirma la anterior aseveración (Cameron et al 1990). La prevalencia podría ser estimada en otra forma, como lo señalan Cameron y asociados (1990): si una persona en 10 sufre pirosis frecuente y una de cada ocho de ellas tiene Barrett, sería probable que una de cada 80 personas tenga Barrett.
La enfermedad por reflujo gastroesofágico, ERGE (Patiño 2001a), es una compleja entidad nosológica de etiología multifactorial, de carácter progresivo y de gran frecuencia en la población general, que resulta del reflujo anormal del contenido duodenogástrico al esófago.
Su presencia puede dar lugar al epitelio de Barrett, el cual a su vez puede evolucionar hacia un adenocarcinoma del esófago, un neoplasma de marcada agresividad.
Como lo anotan Klingler y asociados de la Clínica Mayo (1997), no es claro si la ERGE es un problema de base que causa defectos de tipo genético, o si por el contrario, es el resultado de alteraciones genéticas. Está demostrado que existe un defecto genético potencial en el esófago de Barrett, y se han reportado familias con esófago de Barrett en las cuales parece existir un factor hereditario autosómico dominante que resulta en una fuerte predisposición al adenocarcinoma esofágico.
En general 5-10% de la población manifiesta pirosis o regurgitación pasajeras o de carácter intermitente, fenómeno que lleva a muchas personas.
Especialmente en los países industrializados, a automedicarse con antiácidos. Según Mahue-Giangreco y Bernstein (2001), en los Estados Unidos 20% de población adulta relata pirosis por lo menos una vez por semana.
Esta es la forma leve de la ERGE; pero al otro extremo del espectro patológico aparecen los pacientes con sintomatología sostenida o con complicaciones tales como ulceración esofágica, estenosis, esófago de Barrett o alteraciones secundarias de las vías respiratorias y del pulmón.
Hoy se considera que más importante que el pH del material de reflujo es su composición, y se ha demostrado que los pacientes que desarrollan epitelio de Barrett exhiben una mayor exposición al reflujo tanto ácido como alcalino (reflujo duodeno-gástrico), en comparación con los que sólo tienen esofagitis de reflujo, y que existe una incrementada exposición al reflujo alcalino en aquellos que desarrollan complicaciones (Attwood et al 1989).
La estenosis, una complicación seria y frecuente de la ERGE, se presenta cuando la esofagitis ha avanzado a grados extremos de ulceración y fibrosis. En la experiencia de Csendes y Sepúlveda (1997), de Santiago, Chile, 95% de las estenosis esofágicas secundarias a reflujo representan una complicación del esófago de Barrett.
Gutiérrez y colaboradores (1995) de la Universidad Nacional de Colombia, han revisado su experiencia con 150 casos de mucosa gástrica heterotópica cervical, 139 de ellos con confirmación histológica; el epitelio predominante fue el de tipo fúndico (76%), apreciándose dos tipos de epitelio en una tercera parte de los casos.
No se observaron cambios de metaplasia intestinal ni de displasia. Se encontraron bacterias con la forma de Helicobacter pylori en 67% de los pacientes en esta serie. Los autores concluyen que el riesgo de encontrar un área de mucosa gástrica heterotópica está incrementado en pacientes con antecedente de síntomas de reflujo gastroesofágico crónico y, particularmente, disfagia.
El esófago de Barrett es la complicación más grave de la ERGE de larga duración.
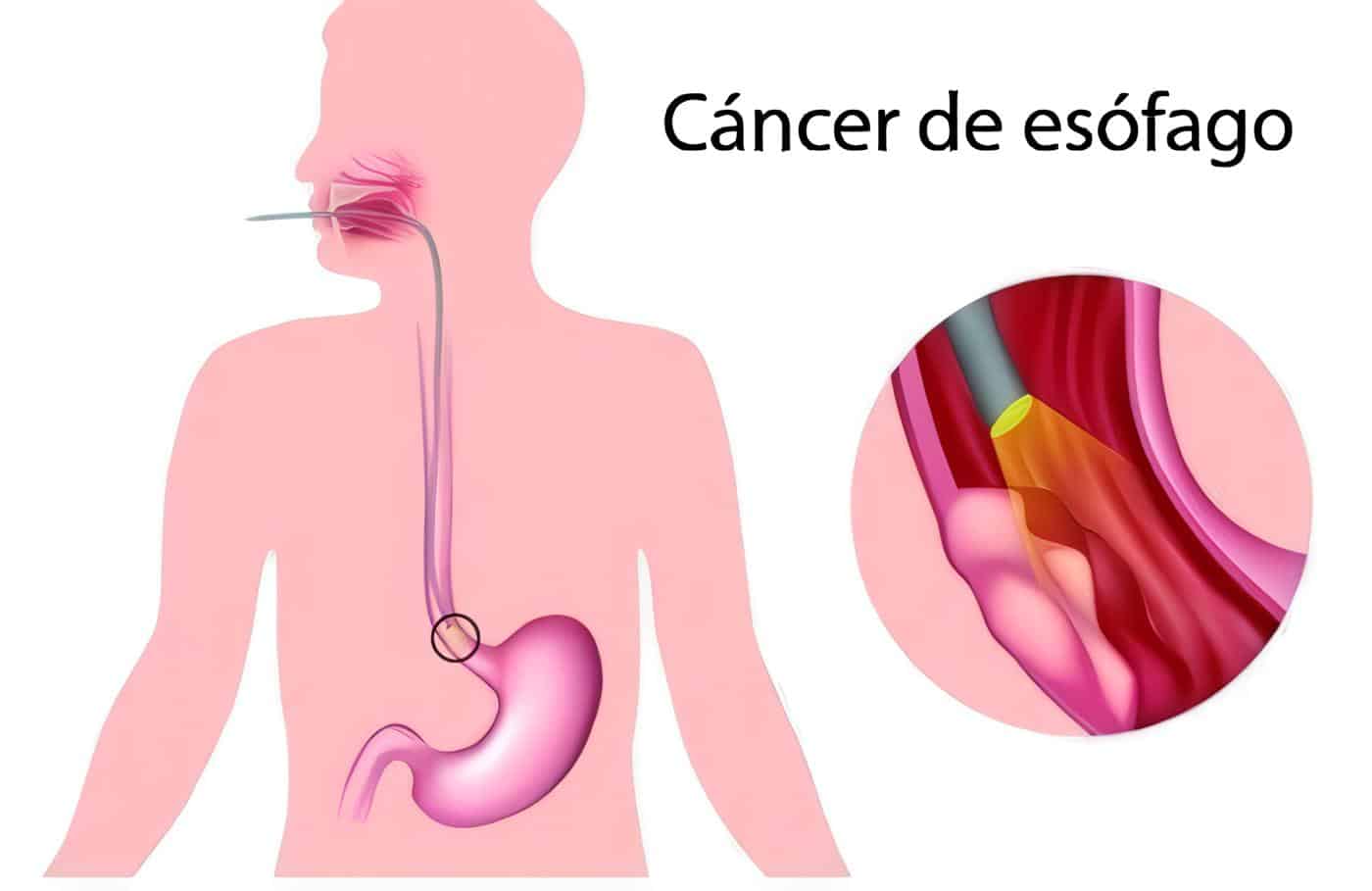
Por su alto potencial de transformación maligna. El adenocarcinoma se relaciona fuertemente con la presencia del epitelio de Barrett, secundario a reflujo gastroesofágico (RGE), pero en Colombia también es evidente un incremento en la incidencia del adenocarcinoma primario del esófago (INC 2001).
La mayoría de los adenocarcinomas del esófago se originan en epitelio de Barrett, y hay evidencia de que los carcinomas epidermoides (escamocelulares) también pueden estar asociados con esófago de Barrett. Rubio y Aberg (1991) encontraron epitelio columnar especializado (Barrett) en la porción distal del esófago en un grupo de 18 especímenes resecados de carcinoma escamocelular del esófago. Esto sugiere que en los casos de esófago de Barrett, se debe también estudiar el epitelio escamoso, el cual puede demostrar cambios displásicos (DeMeester 1993).
S.R. DeMeester (2001) y DeMesteer, Peters y DeMeester (2001) hacen una breve revisión histórica de la entidad clinicopatológica conocida como esófago de Barrett, y relatan como Sir Norman Barrett, un distinguido cirujano británico, en 1950 planteó que las diferentes secciones que conforman el tracto gastrointestinal se definen según el tipo histológico de su mucosa.
Con tal definición, Barrett afirmó que el esófago termina en la unión escamo-columnar y que las úlceras que aparecen en la porción distal del epitelio escamocelular del esófago, pero proximales a la unión esófagogástrica, se desarrollan en mucosa gástrica jalonada por tejido cicatricial hasta el mediastino o, lo más probable, representan ejemplos de un esófago corto congénito.
En 1953 Allison y Johnstone afirmaron que era más apropiado considerar “esa anomalía congénita que desde fuera aparece como esófago y desde dentro como estómago, como «esófago recubierto de mucosa gástrica».
” En 1957 Barrett revirtió su opinión inicial.
Para aceptar que la estructura tubular descrita en sus pacientes era esófago distal recubierto con mucosa de tipo columnar gástrico. A pesar de su errada interpretación original, la entidad lleva su nombre y se la conoce con el epónimo de “esófago de Barrett”.
Lea también: Esófago de Barrett, Morfología e Histología
Cuadro Clínico
Los síntomas del esófago de Barrett son los mismos del reflujo gastroesofágico (RGE): en la serie de Melguizo (2001), de Medellín, Colombia, se registró pirosis en 87% de los casos, agrieras en 83%, regurgitación en 70% y epigastralgia en 67%; el 57% tenía hernia hiatal, la mayoría menor de 2 cm; un 17% presentó síntomas extraesofágicos. En 77% la evolución de la enfermedad era de más de 10 años, y el 77% estaba entre los 40 y los 59 años de edad, 66% eran mayores de 50 años; el promedio de edad fue 51 años. La relación hombre:mujer fue 1,7: 1.
Lagergren et al (1999) han analizado el RGE sintomático como factor de riesgo de adenocarcinoma del esófago, encontrando que tanto la frecuencia como la gravedad del reflujo, la ocurrencia de reflujo nocturno y la duración mayor de 20 años del reflujo, son factores de riesgo de valor significativo.
Melguizo refiere que en la literatura, la edad promedio en el momento del diagnóstico es 55 años y la relación hombre:mujer es 3-5,5:1. En la reciente revisión de Spechler (2002a), se dice que el grupo de mayor riesgo lo constituyen hombres obesos de más de 50 años de edad, siendo bajo el riesgo en las mujeres de raza negra y en las de razas asiáticas.
Según Mahue-Giangreco y Bernstein (2001) de la University of Southern California, Los Angeles, el esófago de Barrett es una enfermedad que afecta principalmente a los hombres blancos y la relación hombre:mujer oscila entre 2:1 y 4:1, con una relación de blancos a negros de 10:1 a 20:1.
El diagnóstico de esófago de Barrett se establece en personas con larga historia de reflujo, especialmente hombres blancos de edad media, generalmente por encima de los 50 años.
No es infrecuente una historia de reflujo sintomático por años, y luego una mejoría de la pirosis, lo que aparentemente se debe al desarrollo de epitelio columnar en el esófago, el cual es menos sensible al ácido. “Por ello, una historia típica de síntomas de reflujo que parecen haber desaparecido en forma espontánea, debe incrementar la preocupación por el desarrollo de un esófago de Barrett”, como lo señalan DeMeester, Peters y DeMeester (2001) en su reciente y comprensiva revisión.
Estos autores, de la University of Southern California, Los Angeles, describen bien cómo el diagnóstico de esófago de Barrett o de metaplasia del cardias se hace mediante:
1) una cuidadosa endoscopia del esófago y de la unión gastroesofágica (UGE);
2) biopsias del esófago distal a nivel de la unión escamocolumnar y la UGE.
La biopsia de la UGE en el área inferior a la línea Z (unión escamo-columnar) puede ser más demostrativa de la ERGE que la biopsia tomada en el esófago distal (Lembo et al 1999).
La apariencia endoscópica del esófago distal en el esófago de Barrett es característica: la UEG aparece distal a la unión escamocolumnar, o sea, que hay mucosa interpuesta entre las dos interfaces, o se ven lengüetas de mucosa de apariencia gástrica ascendiendo al esófago por encima de la UGE.
La identificación endoscópica de la UGE puede ser difícil en presencia de una hernia hiatal o de esofagitis severa. Los endoscopistas generalmente definen la UGE como el sitio donde los pliegues de la mucosa gástrica se unen al esófago tubular. Una unión escamocolumnar que se encuentre proximal a la UGE constituye una característica del esófago d Barrett.
Desde el punto de vista histológico,
El diagnóstico de esófago de Barrett o de metaplasia intestinal del cardias lo establece el hallazgo de células caliciformes en medio de las células mucosas que solas componen el epitelio simple columnar (mucosa cardial), que son las células diagnósticas de metaplasia intestinal.
La denominada mucosa cardial, o sea el epitelio de la unión GE (junctional epithelium en la literatura inglesa), la que está conformada por un epitelio simple de células mucosas únicamente, se diferencia de la mucosa oxíntica del fundus gástrico, que contiene células parietales y principales. Las características de estos tipos de epitelio aparecen en un cuadro, según Paull et al, a continuación.
La endosonografía, o ecografía endoscópica, que permite observar el grado de invasión de la pared, es de utilización rutinaria, el “patrón oro”, en el diagnóstico y la estadificación del cáncer de esófago. El procedimiento también puede, en determinados casos de esófago de Barrettt en que la biopsia sólo demuestra metaplasia, detectar la presencia de un carcinoma no visible en la endoscopia.