JEAN PIERRE VERGNAUD*, CARLOS LOPERA**, SIMÓN PENAGOS***
Resumen
Entre enero de 1999 y junio de 2001 se realizaron 148 colecistectomías laparoscópicas (cl) en pacientes con colecistitis aguda (ca) en la Clínica ces, Medellín. Se excluyó un paciente por hallazgo incidental de cáncer de colon. Todas las vesículas se extrajeron protegiendo la pared con una endobolsa. El 72,8% de las intervenciones correspondió a pacientes del sexo femenino. El promedio de edad fue de 42,9 años, con edades que oscilaron entre 19 y 82 años. La etiología fue litiásica en el 97,3% de los casos y acalculosa en el 2,7% restante. El 56% de los pacientes presentó una colecistitis edematosa simple (grado 1), el 28,6% un plastrón vesicular (grado 2), el 13,6% una colecistitis gangrenosa (grado 3) y el 2,8% un absceso perivesicular (grado 4). La tasa de conversión fue 10,9%. Ésta se relacionó significativamente con la edad (44,4% para >65 años y 9,1% para <65 años) y con la clasificación laparoscópica de la colecistitis (grado 1 en 2,5%, grado 2 en 20,0%, grado 3 en 26,3% y grado 4 en 25%; en el sexo femenino fue de 9,3% y de 15% en el masculino; según el tiempo de evolución de la enfermedad y el momento de la cirugía: <72 horas, 6,0%, y 13% para >72 horas; ni la clasificación de asa, ni la presencia de fiebre, leucocitosis y velocidad de sedimentación globular influyeron en forma significativa. El tiempo quirúrgico promedio fue de 63,7 minutos. El porcentaje de complicaciones fue de 9,5% (3 pacientes con absceso intaabdominal, 2 con fuga biliar menor y uno con lesión de la vía biliar, uno con coleperitoneo, uno con infección de la herida quirúrgica, uno con derrame pleural derecho y uno con seroma de la herida quirúrgica). El promedio de la estancia hospitalaria fue 2,9 días y la mortalidad a 30 días fue nula. En conclusión, la cl es una técnica segura en pacientes con ca. Ésta puede ser clasificada en grados dependiendo de la severidad de la enfermedad y el pronóstico de la cl de urgencia realizada en pacientes con ca grado I es similar al de la realizada en casos electivos.
Introducción
Desde hace 50 años existe un consenso que favorece al tratamiento quirúrgico temprano de la colecistitis aguda (ca). Sin embargo, la CA era considerada como contraindicación para la técnica mínimamente invasiva1. Esta conducta no resistió la prueba del tiempo, y ya para 1991 algunos grupos reportaban buenos resultados con la colecistectomía laparoscópica (cl) en el manejo de la ca2,3.
Los cirujanos bien capacitados en cirugía laparoscópica pueden realizar una colecistectomía segura en pacientes con ca, con una tasa de conversión de alrededor de 16%, una tasa de complicaciones de 10% y una tasa de mortalidad de 0,3%4. El manejo temprano del paciente permite durante las primeras 48 a 72 horas del ingreso realizar una cirugía urgente y técnicamente factible. Esta conducta ofrece como ventajas un procedimiento en un terreno con inflamación temprana, evita recurrencia de episodios de colecistitis aguda y es efectivo desde el punto de vista de costos, pues permite una terapia definitiva durante la misma hospitalización5.
El objetivo de este estudio es describir la experiencia en el manejo laparoscópico de los pacientes con ca en una clínica privada universitaria de segundo nivel y puntualizar algunas pautas que permitan un procedimiento más seguro y la toma de decisiones en este grupo de pacientes en quienes se practica una colecistectomía difícil.
Pacientes y Métodos
Este estudio descriptivo y retrospectivo incluyó todos los pacientes con diagnóstico de ca en quienes se realizó cl o en quienes se inició este abordaje y se convirtió a técnica abierta. El estudio fue realizado entre enero 1º de 1999 y junio 30 de 2001 en la Clínica ces, Medellín, Colombia. El diagnóstico de colecistitis aguda se basó en la combinación de un cuadro clínico compatible (signos peritoneales en el hipocondrio derecho, temperatura mayor de 37,5o y leucocitosis mayor de 11.000 por mililitro de sangre), evidencia ultrasongráfica (engrosamiento de la pared vesicular, signo de Murphy ultrasonográfico y la presencia de líquido perivesicular) y el hallazgo laparoscópico (edema de la pared vesicular, plastrón vesicular agudo, gangrena de la pared o perforación de la misma con o sin empiema vesicular). En los pacientes con sospecha o diagnóstico de coledocolitiasis se practicó una colangiografía retrógrada endoscópica preoperatoria con o sin papilotomía y extracción de los cálculos. En los pacientes en que se sospechó litiasis coledociana se realizó colangiografía intraoperatoria y ante la comprobación de esta condición, se dejó un dren transcístico y posteriormente se practicó colangiografía retrógrada endoscópica.
Se analizaron las siguientes variables: sexo, edad, tiempo de evolución de la enfermedad en horas, método diagnóstico (ultrasonografía, tomografía, gammagrafía, ultrasonografía previa más la clínica y la laparoscopia), hallazgos laparoscópicos (edema de la pared vesicular, plastrón vesicular agudo, gangrena de la pared o perforación de la misma con o sin empiema vesicular), conversión a cirugía abierta y su causa, complicaciones, muerte, colangiopancreatografía endoscópica previa, inicio de la vía oral, estancia hospitalaria y resultado de histopatología.
Se utilizaron dos trócares de 10 milímetros, uno subxifoideo y otro umbilical para la cámara, y dos subcostales derechos de 5 milímetros. La disección de la vesícula se hizo con tijeras o con electrocauterio, comenzando en el triángulo de Calot. A las vesículas distendidas se les aspiró su contenido para facilitar la disección. Se utilizó irrigación succión en los casos con inflamación severa para facilitar la identificación del conducto cístico y de la arteria cística. Así mismo, en casos de anatomía difícil, se realizó una disección fundocística hasta identificar el infundíbulo vesicular. La arteria cística y el conducto cístico se ligaron con clips de titanio. Un conducto cístico amplio o edematizado se ligó con endoloop o nudo laparoscópico. El dren subhepático no fue colocado sistemáticamente: se utilizó cuando había inflamación severa o salida de pus o líquido vesicular, según el criterio del cirujano. Todas las vesículas se extrajeron protegidas por una bolsa endoscópica (preservativo de látex, bolsa de polivinilo fabricada por los autores o bolsa que contiene 250 mililitros de solución salina).
Para el análisis estadístico se utilizó el Chi cuadrado, y un valor de p menor de 0,05 se tomó como estadísticamente significativo.
Resultados
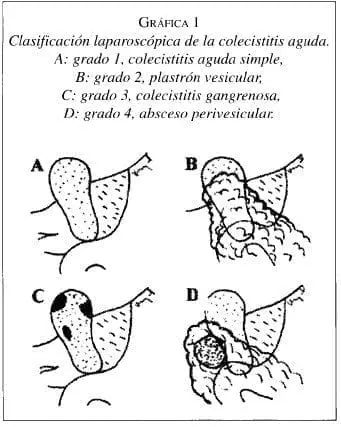
Se realizaron 148 colecistectomías laparoscópicas en pacientes con colecistitis. Se excluyó un paciente por hallazgo incidental de cáncer de colon y se reportaron los resultados de 147 procedimientos. El 72,8% de los procedimientos fue realizado en pacientes del sexo femenino y el 27,2 en pacientes del sexo masculino, con una relación de 2,7 mujeres por un hombre. El promedio de edad fue de 42,9 años con edades que variaron entre 19 y 82 años. La etiología fue litiásica en 97,3% de los pacientes y acalculosa en 2,7%; 56% de los pacientes presentaba una colecistitis edematosa simple (grado 1), 28,6% un plastrón vesicular (grado 2), 13,6% una colecistitis gangrenosa (grado 3) y 2,8% un absceso perivesicular (grado 4). Gráfica 1. No se incluyó el empiema o piocolecisto como variable, por cuantó estuvo presente en todos los grados de la clasificación laparoscópica. El 68,7% de los pacientes fue clasificado por el Servicio de Anestesia como asa I, el 24,5% como asa II y 6,8% como asa III. Se manejó ambulatoriamente el 7,5% del total.
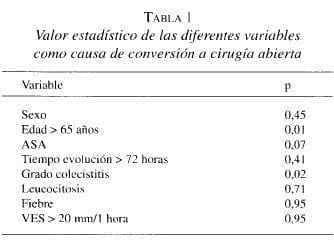
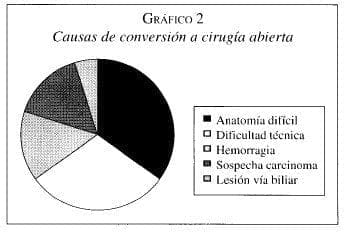
Se convirtieron 16 pacientes a cirugía abierta, para una tasa de 10,8%. Sólo dos variables de las analizadas mostraron una relación estadísticamente significativa. La edad (44,4% para >65 años y 9,1% para < 65 años) y la severidad de la colecistitis (grado I en 2,5%, grado II en 20,0%, grado III en 26,3% y grado IV en 25%). La tasa de conversión fue de 9,3% para el sexo femenino y de 15% para el masculino. Cuando el tiempo de evolución de la enfermedad fue menor de 72 horas se convirtió el 6,0% de las cl y el 13,0% si era mayor. Tabla 1. Las principales causas de conversión fueron una anatomía difícil y la dificultad técnica. Gráfico 2.
 |
 |
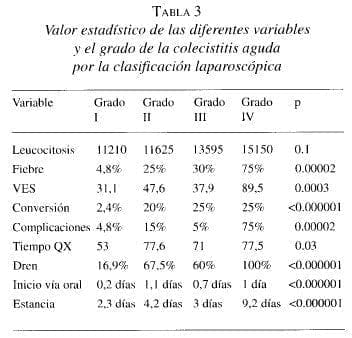
El tiempo quirúrgico promedio fue 63,7 minutos. Para los casos de colecistitis grado 1 el tiempo fue significativamente menor que para los casos de colecistitis aguda complicada (p=0.03). En 40,6% de los pacientes se utilizó un dren subhepático y ello se relacionó significativamente con la severidad de la enfermedad (grado 1 el 16,6%, grado 2 el 72,9%, grado 3 el 57,9% y grado 4 el 100% (p<0.00000001). El porcentaje de complicaciones fue 9,5%. Tabla 2. La posibilidad de presentar cualquier tipo de complicación se relacionó significativamente con el grado de la colecistitis (p=0.0002). El inicio de la vía oral promedio fue de 0,5 días y se relacionó significativamente con el grado de la colecistitis (p=0.001) y con la presencia de complicaciones (p=0.00002). El promedio de la estancia hospitalaria fue 3,1 días, con diferencia significativa entre los pacientes convertidos (5,6 días) y los no convertidos (2,6 días) y el grado de la colecistitis (p=0,003). La mortalidad intra y posoperatoria fue nula. Se presentó una lesión de la vía biliar tipo D de la clasificación de Strasberg, para un 0,7% del total de procedimientos. La colecistitis aguda complicada (grados 2, 3 y 4 de la clasificación laparoscópica) se presentó en el 43,5% de los pacientes y la diferencia entre las variables estudiadas es significativa si se comparan ambos grupos. Tabla 3. La tasa de infección del sitio del puerto fue 0,6% y la de los abscesos intrabdominales 2%. El uso o no de antibióticos profilácticos o terapéuticos no se asoció significativamente con la presencia de ambas infecciones (p=0,51 y p=0,42 respectivamente).
 |
 |
Discusión
Inicialmente se encontró cierta resistencia por parte de los cirujanos para realizar una cl en pacientes con ca, debido a la desventaja técnica que representaba trabajar en un área quirúrgica inflamada, con edema y necrosis, lo que presuponía un riesgo mayor de complicaciones. Sin embargo, esta vía ha venido siendo utilizada con más frecuencia como acceso inicial en el manejo de estos pacientes, y actualmente la cl se considera técnicamente posible en la mayoría de ellos. Estudios aleatorios que comparan la técnica laparoscópica y con la técnica abierta han demostrado que la vía mínimamente invasiva tiene tasas de complicaciones y de mortalidad más bajas, una estancia hospitalaria más corta y un inicio de las actividades habituales, incluyendo las laborales, más temprano6,7. La frecuencia de ca como indicación de colecistectomía en la era laparoscópica varía entre un 8% y un 25%8,9. En un período de 30 meses se realizó un total de 606 cl, de las cuales la cuarta parte tuvo como indicación la enfermedad aguda (24,2%).
La tasa de conversión en la ca varía entre 7% y 16%5,7, siendo la principal causa la distorsión de la anatomía en el triángulo de Calot. Sin embargo, esta tasa puede ser tan alta como 32% en los casos de colecistitis gangrenosa10. La tasa de conversión en este estudio fue 10,8%, sólo 2,5% en la colecistitis grado 1 o en la no complicada, una tasa similar (2,6%) a la reportada para la cl en un estudio de los autores que incluía tanto casos urgentes como electivos11. Para la colecistitis complicada (grados 2, 3 y 4), la tasa de conversión fue 22,2% y la diferencia fue significativa estadísticamente comparándola con la grado 1. En este grupo de pacientes, la principal causa de conversión sigue siendo la presencia de una anatomía difícil; le sigue en importancia la imposibilidad de proseguir el acto operatorio sin riesgo, lo cual también implica una dificultad anatómica en la mayoría de los casos.
La presencia del proceso inflamatorio agudo hace que la cl ofrezca mayor dificultad. Para que se realice en forma segura, recomendamos las siguientes maniobras:
• Descomprimir por punción externa las vesículas distendidas, lo cual facilita su manipulación.
• Usar pinzas con garra, en ocasiones con instrumentos de 10 milímetros, que permitan sujetar con firmeza una estructura que con frecuencia es gruesa y friable.
• Empujar el cálculo enclavado en la bolsa de Hartman para despejar el triángulo de Calot.
• Practicar disección roma del conducto y de la arteria cística con irrigación-succión o con una gasa.
• Realizar una disección segura de las anteriores estructuras según la técnica de la visión crítica del triángulo de Calot.
• Utilizar puertos laparoscópicos adicionales.
• En ocasiones es necesario realizar una colecistectomía fundocística o una colecistectomía subtotal ligando el infundíbulo con un endoloop.
De las variables medidas, sólo el grado de colecistitis y una edad mayor de 65 años se relacionaron significativamente con la posibilidad de conversión. Otros factores se han relacionado con dicha posibilidad, como son la experiencia del cirujano y el tiempo de evolución de la enfermedad al momento de la cl12. Las conversiones se agruparon por trimestre y no se encontró una diferencia significativa en el transcurso del tiempo (p=0,59). La mayoría de los procedimientos fue realizada por un residente, pero por el tipo de estudio, no podemos concluir que la experiencia y la tasa de conversión se relacionen. Sin embargo, la tasa de complicaciones no se aleja de lo reportado en la literatura, y, por lo tanto, podemos anotar que posiblemente la curva del aprendizaje para el procedimiento mínimamente invasivo en ca sea muy corta, similar a la de la litiasis vesicular no aguda.
En cuanto al tiempo de evolución de la enfermedad al realizarse la cirugía, algunos autores han tomado las 72 horas como el tiempo superior con el cual la tasa de conversiones se incrementa significativamente debido a la induración, hipervascularidad y presencia de abscesos o necrosis12. Aunque en la mayoría de los pacientes convertidos en este estudio el momento de realización de la cirugía fue de más de 72 horas de iniciado el episodio clínico, esta diferencia no fue estadísticamente significativa. Sin embargo, hay una tendencia a la posibilidad de conversión en pacientes operados después de las 72 horas (13% vs. 6%). Esta tendencia también la presentaron los pacientes del sexo masculino (15% vs. 9,3%).
La tasa de complicaciones de la cl en pacientes con ca reportada en la literatura varía entre 9,8%5 y 23%13; ésta puede ascender hasta un 50% si la vesícula se encuentra gangrenada10. Afortunadamente, son complicaciones menores en la mitad y las dos terceras partes de los casos. Las principales complicaciones mayores reportadas son la infección intraabdominal, el sangrado y el coleperitoneo. Las lesiones de la vía biliar y los cálculos residuales son menos frecuentes. La rata de complicaciones en este estudio fue de 9,5% y la mayoría de éstas fueron mayores, lo que implicó el riesgo de la vida del paciente o una hospitalización prolongada. Es esta serie, la posibilidad de presentar algún tipo de morbilidad se relacionó significativamente con el grado de colecistitis, debido a la dificultad creciente para realizar un procedimiento seguro al agravarse la severidad del proceso inflamatorio.
Abscesos intrabdominales ocurrieron en el 2% de los pacientes y se atribuyeron a la persistencia de líquido vesicular infectado residual o a la permanencia de cálculos olvidados. En los tres casos no se utilizó dren subhepático en el posoperatorio inmediato. La lesión de la vía biliar en pacientes con ca en quienes se practica cl varía entre 0% y 2%5,10 y, en teoría, dicha posibilidad puede ser mayor por la anatomía difícil, que implica una mayor dificultad para visualizar y reconocer las estructuras adecuadamente. La frecuencia de la lesión de la vía biliar en nuestro estudio corresponde a un caso, 0,7%, y se presentó en un paciente con carcinoma vesicular no diagnosticado preoperatoriamente. En este caso se habrá marcada distorsión de la anatomía y se evidenció intraoperatoriamente una lesión tipo D de Strasberg, la cual se reparó con éxito por vía abierta, sin ninguna eventualidad posquirúrgica. En la literatura la tasa de lesiones de la vía biliar en cl, que incluye casos urgentes y electivos, es de 0,5%, similar a la reportada en esta serie.
La infección del puerto laparoscópico fue de apenas 0,7%, muy baja si se tiene en cuenta que se trata de a una cirugía contaminada o sucia. Sin embargo, dicha tasa puede ser tan baja como 0%7. Este porcentaje de infección del sitio operatorio superficial tan bajo posiblemente se deba al uso sistematizado de endobolsas para extraer las vesículas y su contenido. Esta práctica no sólo puede disminuir significativamente la posibilidad de infección, sino también, la de presentar siembras tumorales en los puertos laparoscópicos en los casos de carcinoma vesicular no diagnosticado14.
El tiempo operatorio de la cl en pacientes con ca varía entre 70 y 108 minutos5,7. En nuestros pacientes el tiempo promedio fue 63,7 minutos; en la colecistitis grado 1 fue 53 minutos y, similar al tiempo reportado por Zuluaga y cols., de 55 minutos en una serie ambulatoria de cl electiva15. En la cl en ca no complicada, en general, la disección y visualización de las estructuras del triángulo de Calot no es dispendiosa y no requiere maniobras adicionales, por lo cual el tiempo operatorio no se prolonga. En las colecistitis grados 2, 3 y 4, el tiempo operatorio fue 75 minutos, significativamente mayor que en las colecistitis grado 1. Este tiempo es menor al reportado por Habib y cols., de 107 minutos, en un estudio que sólo incluía pacientes con colecistitis aguda gangrenosa10. Si se promedia el tiempo operatorio de nuestros pacientes con colecistitis gangrenosa, éste se disminuye a 71 minutos, debido posiblemente a que la disección de las vesículas gangrenadas ofrece menor dificultad técnica que en las grados 2 y 4.
Otras ventajas de la técnica mínimamente invasiva, demostradas en diferentes estudios que comparan la técnica abierta y la cl, incluyen el inicio de la vía oral tempranamente y una estancia hospitalaria más corta. El inicio de la vía oral en este estudio fue de 0,5 días en promedio; la mayoría de los pacientes presentaba una ca grado 1, en los cuales la tolerancia a la dieta se daba rápidamente. Otro factor que influyó para el inicio temprano de la vía oral fue el manejo ambulatorio de un porcentaje de estos pacientes. La estancia hospitalaria promedio varía entre 3,3 días y 5 días5,6. El promedio en nuestros pacientes fue 3,1 días y se correlacionó significativamente con el grado de las colecistitis. Los pacientes con colecistitis grado I tienen un promedio de estancia hospitalaria de 2,3 días, que equivale al día en el cual se les hace el diagnóstico y al primer día del posoperatorio, día en el cual la mayoría de éstos egresa. La estancia hospitalaria de cl es similar a la reportada para la colecistitis aguda no complicada, excepto la reportada para programas de cirugía ambulatoria.
En conclusión, la cl en colecistitis aguda es una técnica segura y debe ser la primera opción quirúrgica en estos casos. Los pacientes con ca se pueden agrupar dependiendo de los hallazgos laparoscópicos en grados de colecistitis, que son una expresión del grado de severidad de la enfermedad. La colecistitis grado 1 es la colecistitis edematosa simple, en la grado 2 hay un plastrón vesicular, en la grado 3 existe una colecistitis gangrenosa; y en la grado 4 un absceso perivesicular. Los grados 2, 3 y 4 se pueden agrupar en colecistitis aguda complicada, ya que se comportan desde el punto de vista clínico, de laboratorio y de imagen de una manera similar. La cl en colecistitis aguda grado 1 se comporta en forma similar a la realizada de manera electiva. En casos seleccionados, se pueden manejar de manera ambulatoria algunos pacientes con ca, la determinación de dicho manejo debe ser objeto de un próximo estudio.
Abstract
One hundred and forty-eight laparoscopic cholecystectomies (LC) in patients with acute cholecystitis (AC) were performed at Clinica CES, Medellín, Colombia in the period January 1999 – June 2001. One patient with the incidental finding of cancer of the colon was excluded from the study. All gallbladders were extracted contained in an endobag for protection of the abdominal wall; 72.8% of the patients were female. Mean age was 42.9% years (19 to 82 years); 97.3% of AC were due to calculi, and 2.7% were acalculous. Simple acute edematous cholecystitis (grade 1) was recorded in 56% of the patients in the series, and inflammatory phlegmon (grade 2) in 28.6%, gangrenous cholecystitis (grade 3) in 13.6%, and perivesicular abscess (grade 4) in 2.8%. Conversion rate was 10.9%, significantly related to age (44.4% in patients >65 years, and 9.1% in patients <65 years) and to the laparoscopic grading of severity of cholecystitis (grade 1, 2.5%; grade 2, 20%; grade 3, 26.3%; grade 4, 25%). Conversion rate was 9.3% in women, and 15% in males; 6.0% if surgery was performed within 72 hours of evolution of symptomatology, 13% if performed after 72 hours. ASA classification, fever white blood count, or sedimentation rate did not exhibit influence on the conversion rate. Mean operating time was 63,7 minutes. Complications rate was 9.5% (3 patients with intraabdominal abscess, 2 with minor bile leak, one bile duct injury, one peritoneal bile collection, one operative site infection, one right pleural effusion, one wound seroma). Mean hospital stay was 2,9 days; no 30-day mortality was recorded. We conclude that LC is a safe technique in patients with AC. AC can be graded according to severity; prognosis after emergency LC for patients with AC grade 1 is similar to that of the LC performed electively.
Referencias
1. Cushieri A, Berci G, McSherry CK: Laparoscopic cholecystectomy (editorial). Am J Surg 1990; 159: 273.
2. Flowers JL, Bailey RW, Scovill WA, et al.: The Baltimore experience with laparoscopic management of acute cholecystitis. Am J Surg 1991; 161: 388-92.
3. Jacobs M, Verdeja JC, Goldstein HS: Laparoscopic cholecystectomy in acute cholecistitis. J Laparoendosc Surg 1991; 1: 175-7.
4. Wilson RG, Macintyre IM, Nixon SJ, et al.: Laparoscopic cholecystectomy as a safe and effective treatment for severe acute cholecystitis. Br Med J 1992; 305: 394-6.
5. Poole GH, Yellapu S. Acute laparoscopic cholecystectomy. A controlled study. Surg Endosc 2000; 14: 106-9.
6. Lujan JA, Parrilla P, Robles R, et al.: Laparoscopic cholecystectomy vs. open cholecystectomy in the treatment of acute cholecystitis. A prospective study. Arch Surg 1998; 133: 173-5.
7. Kiviluoto T, Sirén J, Luukkonen P, Kivilaakso E: Randomized trial f laparoscopic versus open cholecystectomy for acute and gangrenous cholecystitis. Lancet 1998; 351: 321-5.
8. Arango LA, Ángel A, Mullet E, et al.: Colecistectomía por laparoscopia. Siete años de experiencia. Rev Colomb Cir 2000; 15: 1-5.
9. Cervantes J, Rojas G, Anton J. Colecistectomía. Análisis de la experiencia personal 5 años antes y después de la cirugía laparoscópica. Rev Colomb Cir 2000; 15: 17-21.
10. Habib FA, Kolachalam RB, Khilnani R, et al.: Role of laparoscopic cholecystectomy in the management of gangrenous cholecystitis. Am J Surg 2001; 181: 71-5.
11. Vergnaud JP, Penagos S, Lopera C, et al.: Colecistectomía laparoscópica. Experiencia en hospital de segundo nivel. Rev Colomb Cir 2000; 15: 8-13.
12. Rattner WD, Ferguson C, Warsahaw AL: Factors associated with successful laparoscopic cholecystectomy of acute cholecystitis. Ann Surg 1993; 217: 233-6.
13. Wiesen SM, Unger SW, Barkin JS, et al.: Laparoscopic cholecystectomy: the procedure of choice for acute cholecystitis. Am J Gastroenterol 1993; 88: 334-7.
14. Vergnaud JP, Lopera C, Penagos S, et al.: Metástasis en el puerto laparoscópico posterior a colecistectomía laparoscópica. Rev Colomb Cir 2000; 15: 52-6.
15. Zuluaga LA, Clavijo W, Villalba A. Colecistectomía laparoscópica ambulatoria en una unidad quirúrgica no hospitalaria. Rev Colomb Cir 2000; 15: 2-7.
Correspondencia:
Jean Pierre Vergnaud.
Correo electrónico: jpvergnaud@ces.edu.co
Departamento de Cirugía General,
Instituto de Ciencias de la Salud, ces
Medellín, Colombia.
1. Presentado en el XXVII Congreso Nacional Avances en Cirugía, Foro Quirúrgico Colombiano, Bogotá D.C. agosto de 2001.
* JEAN PIERREVERGNAUD, Instructor Cirugía General, Instituto de Ciencias de la Salud, CES, Medellín, Colombia.
** CARLOSLOPERA. Instructor Cirugía General, Instituto de Ciencias de la Salud, CES, Medellín, Colombia.
*** SIMÓNPENAGOS.Servicio de Endoscopia Digestiva, Hospital das Clínicas, Sao Pablo, Brasil.
