Un Enfoque Basado en la Evidencia
SANABRIA A., MD.; HENAO C., MD.; BONILLA R., MD.; CASTRILLÓN C., MD.; NAVARRO P., MD.; DÍAZ A. ESTADÍST.
Palabras clave: Apendicitis, Medicina basada en la evidencia.
Se realizó un estudio prospectivo en 102 pacientes adultos con diagnóstico prequirúrgico de apendicitis. Se originó una tasa de apendicectomías no terapéuticas del 19.6% y una tasa de apendicitis complicada del 32.4%. Se evaluaron los síntomas, signos y exámenes paraclínicos preoperatorios con los criterios de medicina basada en la evidencia para determinar su utilidad en el diagnóstico de apendicitis; se encontró que el sexo, la leucocitosis y la presencia del signo de Rovsing son las variables estadísticamente significativas. Para diferenciar la apendicitis complicada de la no complicada fueron útiles el sexo, la presencia de síntomas y signos asociados, los signos de irritación peritoneal, la taquicardia y la leucocitosis. La presentación clásica de dolor epigástrico que se irradia a la fosa ilíaca derecha sólo se presentó en el 50% de los pacientes con apendicitis. El mayor número de apendicectomías no terapéuticas se realizó en mujeres en edad fértil y existe una mayor incidencia de apendicitis complicada en mayores de 60 años. Concluimos que en mujeres en edad fértil, el examen clínico debe ser complementado con imágenes; que la presentación clínica clásica no es patognomónica de apendicitis y, por lo tanto, su cuadro clásico debe ser modificado para incluir otras presentaciones; y que en ancianos es necesario ser más agresivo en la intervención.
Introducción
La apendicitis aguda constituye la causa más común de abdomen agudo quirúrgico (1), y la apendicectomía, la cirugía de urgencia médica más frecuentemente realizada en un hospital general, alcanzando del 1 al 17% de todas las intervenciones quirúrgicas (2,3). Es una patología poco frecuente en menores de 10 años y alcanza su máxima incidencia entre los 10 a 30 años ocurriendo más comúnmente en hombres con una relación 3:2 (4,5).
Nuestra institución es un centro universitario de tercer nivel y sirve como hospital de referencia de urgencias. Estas características sugieren que la población de pacientes atendidos sea altamente seleccionada y, por tanto, presente cualidades especiales que los diferencian de los pacientes atendidos en un nivel inferior. Durante años, se ha enseñado en este centro a estudiantes, internos y residentes la aproximación clínica al diagnóstico de la apendicitis aguda, basado en las enseñanzas clásicas de los autores y las descripciones tradicionales de los libros de texto. Sin embargo, la aparición del concepto de medicina basada en la evidencia (MBEE) y su aplicación en el campo quirúrgico, ha hecho imperiosa la evaluación de los métodos diagnósticos clínicos y paraclínicos ante un paciente con sospecha de apendicitis y su confirmación o redefinición a partir de los hallazgos de nuestro medio. Previamente se han realizado algunas revisiones sobre el tema en esta institución (6-8), pero en ninguna de ellas se ha realizado un análisis estadístico con los conceptos aceptados de la MBEE.
El objetivo de este trabajo es realizar un seguimiento prospectivo de todos los pacientes adultos a quienes se les diagnosticó apendicitis aguda, para establecer las características clínicas, paraclínicas, quirúrgicas y patológicas y su utilidad en el diagnóstico de apendicitis, siguiendo los criterios actualmente aceptados sobre la MBEE.
Materiales y Métodos
Durante un período de 18 meses, todos los pacientes adultos mayores de 15 años que consultaron al servicio de Urgencias y a quienes se les realizó diagnóstico prequirúrgico de apendicitis aguda o peritonitis secundaria a apendicitis aguda por parte del cirujano de turno, fueron incluidos en el estudio. Se excluyeron aquellos con diagnóstico de abdomen agudo de etiología no especificada. A todos los pacientes se les realizó una evaluación prequirúrgica recopilando la edad, el sexo, las enfermedades coexistentes, el tiempo de evolución de los síntomas, desde el inicio hasta la primera evaluación médica; los síntomas (dolor periumbilical irradiado a la fosa ilíaca derecha, dolor en la fosa ilíaca derecha, dolor abdominal difuso, vómito, diarrea, anorexia y otros como fiebre no cuantificada, etc). Los signos (frecuencia cardíaca, temperatura axilar, dolor en la fosa ilíaca derecha, signo de Blumberg, signo de Rovsing, irritación peritoneal generalizada, lengua saburral y otros); y valores de hemoleucograma automatizado con recuento diferencial y velocidad de sedimentación globular (Método de Westergreen). En cirugía, se evaluó el diagnóstico operatorio de apendicitis y el grado de la misma, y estos hallazgos se compararon con los patológicos definitivos. Estos últimos fueron considerados como el estándar de oro, excepto en los pacientes con absceso o peritonitis, que fueron considerados como perforados aunque el reporte patológico no lo mencionara.
Se consideraron los siguientes criterios en la clasificación quirúrgica: apéndice sano: sin evidencia macroscópica de alteración; apendicitis edematosa: hiperemia leve, sin exudado superficial; apendicitis supurada: apéndice dilatada con superficie opaca y exudado fibrinopurulento; apendicitis gangrenosa: apéndice dilatado con necrosis en parches; apendicitis perforada: apéndice con necrosis trasmural y evidencia de solución de continuidad.
Los hallazgos patológicos que se tuvieron en cuenta fueron: apéndice sano: sin alteración microscópica; apendicitis edematosa: acúmulos pequeños y focales de polimorfonucleares en la mucosa, submucosa, lámina propia y muscular, infiltrado perivascular neutrofílico; apendicitis supurativa: infiltrado polimorfonuclear hasta la muscular con necrosis de mucosa y submucosa, microabcesos y exudado fibrinopurulento en la luz y la serosa; apendicitis gangrenosa: áreas de ulceración hemorrágica en la mucosa con infiltrado polimorfonuclear y necrosis gangrenosa de todo el espesor de la pared; apendicitis perforada: solución de continuidad macro y microscópicamente con exudado fibrinopurulento e infiltrado polimorfonuclear asociado a necrosis de toda la pared.
Los resultados se analizaron usando tablas de frecuencia. La comparación se hizo utilizando la prueba t student y de Mann-Whitney para variables continuas, y la prueba chi cuadrado y el test de Fisher para variables categóricas. Se consideró una p < 0.05 como estadísticamente significativa. La sensibilidad, especificidad y Odds Ratio de cada uno de los signos y síntomas, se calculó utilizando el teorema de Bayes y la tabla 2 x 2. Se realizó un análisis multivariado con regresión logística por etapas con el programa Statgraphics por el método backward y forward.
Resultados
Se recolectaron 102 pacientes en un período de 18 meses. Los pacientes fueron distribuidos en tres grupos así: grupo I de apendicitis no complicada (edematosa y supurada) con 49 pacientes (48%); grupo II de apendicitis complicada (gangrenosa, perforada) y peritonitis o absceso asociado, con 33 pacientes (32.4%); y grupo III sin apendicitis, 20 pacientes (19.6%).
El 54.9% de los pacientes fueron mujeres; 82% de ellas estaban en edad fértil (15 a 40 años). Del grupo III, el 75% fueron mujeres, de las cuales el 93% estaban en edad fértil.
El promedio de edad fue de 33.3 años (15 a 92 años); 11.8% de los pacientes tenían más de 60 años. No se halló diferencia estadísticamente significativa en la edad entre los grupos I y II (apendicitis) con el III. Una comparación en la frecuencia de apendicitis complicada entre pacientes menores y mayores de 60 años demostró una diferencia estadísticamente significativa (36.1% versus 70%, p= 0.04).
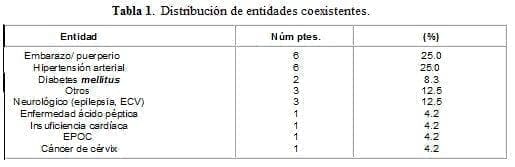
El 23.5% de los pacientes tuvieron alguna enfermedad o condición especial coexistente (25% eran mujeres en embarazo o puerperio). La distribución fue así: 20.7% en los grupos I y II versus 35.0% en el grupo III (p=0.14) (Tabla 1). El tiempo total de evolución de los síntomas fue de 56.1 horas (4-336 horas). El 27.5% de los pacientes tuvieron un tiempo de evolución mayor de 48 horas. Para cada grupo el tiempo de evolución en horas se distribuyó así: 33.0 horas (4-192) para el grupo I; 113.0 horas (10-336) para el II, y 36.5 horas (6-72) para el III. No hubo diferencias estadísticamente significativas entre los valores globales para pacientes con o sin apendicitis. Al comparar los valores entre el grupo complicado y el no complicado y sin apendicitis, se encontró una diferencia estadísticamente significativa (p=0.0006). En el grupo I la correlación clínicopatológica fue de 85.7% y en el grupo II fue de 93.98%. En el grupo III, el cirujano identificó correctamente el apéndice como sano en 25%.
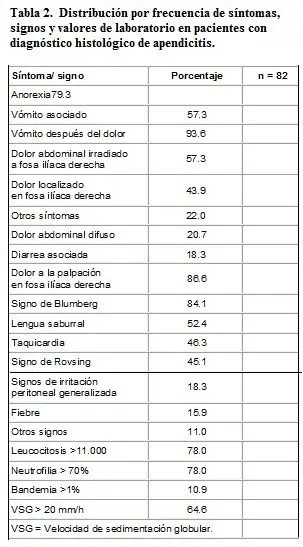
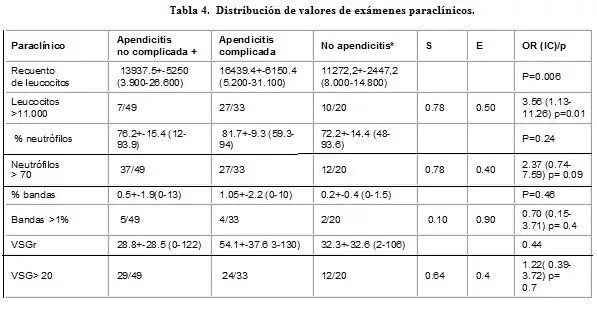
La frecuencia de los síntomas, signos y valores de laboratorio encontrados aparecen en la Tabla 2. La distribución por edad, sexo, antecedentes y los síntomas y signos según estos grupos, junto con la sensibilidad y especificidad en el diagnóstico de apendicitis aparecen en la Tabla 3. Los valores de leucocitos, recuento diferencial de neutrófilos, bandas y velocidad de sedimentación globular según estos grupos aparecen en la Tabla 4. En el análisis de regresión logística tipo backward, las variables que tuvieron un valor estadísticamente significativo entre pacientes con y sin apendicitis, fueron el sexo masculino, el dolor periumbilical irradiado a la fosa ilíaca derecha, el signo de Rovsing, el número de leucocitos, el porcentaje de neutrófilos y la bandemia. Al aplicar el método forward, las únicas variables con diferencia estadísticamente significativa fueron el sexo, el número de leucocitos y el signo de Rovsing.
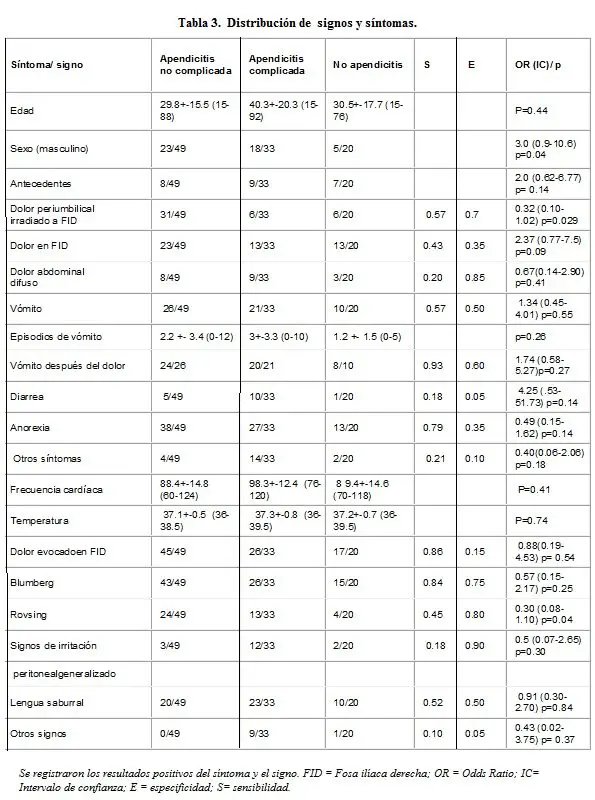
Al comparar el grupo II con el grupo III se encontró que el sexo (OR= 3.6) (0.91-14.95) (p= 0.03), la presencia de otros síntomas (OR= 0.15) (0.02-0.87) (p=0.01), los signos de irritación peritoneal generalizada (OR= 0.19) (0.03-1.14) (p=0.03), la presencia de otros signos (OR= 0.14) (0.01-1.30) (p= 0.04), la frecuencia cardíaca > 90 (OR= 0.31) (0.08-1.14) (p=0.04) y la presencia de leucocitosis > 11.000 (OR= 0.22) (0.05-0.91 (p=0.01), tuvieron diferencias estadísticamente significativas.
Doctores: Alvaro Sanabria Quiroga, R-IV; Carlos Henao Pérez, Prof de Cir.; Rómulo Bonilla Garnica, R-IV; Carlos Castrillón Góez, R-IV; Pablo Navarro Murgueitio, R-IV; Abel Díaz, Estadístico. Facultad de Medicina. Universidad de Antioquia. Hospital San Vicente de Paúl. Medellín. Colombia.
