Experiencias Clínicas
ARANGO L.A., MD, SCC; ANGEL A., MD, SCC; MULLET E., MD, SCC; OSORIO M., MD, SCC;
CHALA A.I., MD., SCC; LEON H.E., MD, SCC; JOVES J.de D., MD., SCC; DUSSAN C.A., MD.
Palabras clave: Dolor en hipocondrio derecho, Ecografía abdominal, Colelitiasis, Colecistitis aguda, Colecistectomía laparoscópica.
Presentamos nuestra experiencia con la cirugía laparoscópica de la vesícula biliar en el período comprendido entre 1992 y 1998, realizada en instituciones tanto oficiales como privadas de nuestra ciudad. Los datos se recolectaron mediante los archivos de estadística de dichos centros asistenciales, y a través de una encuesta telefónica efectuada por los estudiantes de Medicina de VIII semestre de la Facultad de Ciencias para la Salud de la Univ. de Caldas.
De un total de 1.325 historias clínicas, se pudo establecer contacto con 967 pacientes, los cuales entraron al estudio y se analizaron según las diferentes variables.
Introducción
La colecistectomía es el procedimiento quirúrgico electivo más frecuente en nuestras clínicas y hospitales. Este procedimiento lleva más de 100 años y se ha ganado con el tiempo su lugar desde que Langhembur la realizó por primera vez (1).
La técnica utilizada por muchos años ha sido la abierta, en la cual se realiza un acceso por línea media o subcostal, de acuerdo con la preferencia de cada escuela, apareciendo en los últimos años variaciones como la realización de la minilaparotomía. Dichas variaciones técnicas persiguen la disminución del dolor, una menor incapacidad y disminuir las secuelas de tipo estético (2).
En el año de 1987 en Lyon (Francia), Mouret realizó otra variante técnica que es la Colecistectomía Laparoscópica, la cual puso en juego la aplicación de una tecnología basada en lentes y en instrumental especial, que hasta ese momento había sido casi exclusivo de los ginecólogos en la valoración de la pelvis. El procedimiento resultó exitoso y fue adoptado por otros cirujanos a través de todo el mundo, dentro de los que vale la pena resaltar a Dubois, Reddick y Olsen (3).
Esta técnica en menos de 10 años se ha convertido en el estándar para el tratamiento de la patología calculosa biliar, tanto en su estado agudo como en el crónico, encontrando en todo el mundo múltiples cirujanos adeptos a ella que han alcanzado los resultados de sus creadores, incluso sobrepasando las expectativas de reproducción y de validez interna y externa de otras técnicas populares.
Nosotros iniciamos nuestra experiencia desde el año de 1990. Inicialmente asistimos a los cursos dictados por la Sociedad Colombiana de Cirugía, y luego continuamos con un adiestramiento formal en Santiago de Chile, en el año de 1991.
Nuestro Hospital fue el primero en realizar la técnica en el ámbito nacional en la población de sala general, introduciendo el procedimiento a grupos de personas de bajos recursos.
Así mismo, fuimos los primeros en Colombia en adiestrar docentes y residentes de cirugía, bajo un esquema organizado y secuencial (utilización de cámara, luego pinzas y luego realización de la cirugía, como lo aprendimos en Chile). Preparados por medio de esta metodología, en la actualidad todo el grupo de cirugía del Hospital de Caldas / Universidad de Caldas, se encuentra en capacidad de realizar la técnica, y nuestros residentes desde esa época terminan la especialización con una experiencia adecuada y certificada.
Para nosotros la laparoscopia es el gold estandar en el tratamiento de la enfermedad litiásica vesicular, y la realizamos incluso en los estados agudos, habiendo adquirido experiencia suficiente en esta patología, demostrada por el bajo número de complicaciones y por la excelente evolución de nuestros enfermos.
Con el presente estudio se pretende evaluar los resultados obtenidos con el procedimiento durante un lapso de 7 años y hacer algunas propuestas en su aplicación.
Materiales y Métodos
Estudio de tipo descriptivo, con la revisión de casos no concurrentes.
La revisión se realizó entre los años de 1992 y 1998. Para tal fin se envió una enfermera a las diferentes instituciones en donde se habían realizado los procedimientos, quien se encargó de recolectar los datos de cada paciente y tomar sus números telefónicos.
Se diseñó una encuesta, la cual fue efectuada en forma telefónica por los estudiantes de VIII semestre de Medicina de nuestra Facultad. Esta encuesta evaluó las siguientes variables:
• Sexo
• Diagnóstico
• Síntomas postoperatorios más importantes
• Complicaciones intraoperatorias
• Conversión
• Complicaciones postoperatorias
• Reintegro a las labores normales
• Tiempo quirúrgico
• Días de hospitalización.
• Satisfacción.
En el registro tomado por la enfermera se encontraron 1.325 historias de procedimientos laparoscópicos durante el período señalado (7 años), pero sólo se localizaron 967 pacientes con quienes se efectuó la encuesta telefónica y se llevó a cabo su seguimiento. Para el análisis de los datos se creó una base de datos en EPI-INFO v.6.
Resultados
La mayoría de los pacientes fueron llevados a cirugía con el diagnóstico de colelitiasis, y el principal motivo de consulta fue el dolor típico en hipocondrio derecho luego de una comida rica en grasa; también sobresalieron otros síntomas atípicos gastrointestinales, predominando la llenura post-prandial.
El diagnóstico se estableció en un gran porcentaje de los pacientes mediante una ecografía abdominal, en la que se observaron los cálculos. Este grupo lo conforman 834 pacientes (90 %) de la serie.
De todo el grupo estudiado, 74 pacientes (8%) llegaron a un servicio de urgencias y fueron rotulados con el diagnóstico de colecistitis aguda a través del reporte de la ecografía, en la que se reportaron cambios inflamatorios, principalmente el de engrosamiento de la pared vesicular.
De los 967 pacientes, 19 (2%), fueron diagnosticados clínicamente como posible colelitiasis, pero los exámenes iniciales no fueron concluyentes. Bajo las circunstancias anteriores y al continuar los síntomas, se les sospechó una disquinesia biliar y se llevaron a prueba de Boyden ecográfica radiológica o a una gamagrafía de vaciamiento vesicular. Al comprobarse que su contractilidad en Boyden era de menos del 50% del valor inicial o cuando en la gamagrafía se observó retardo en el vaciamiento de la vesícula, se hizo el diagnóstico de disquinesia y se propuso el tratamiento quirúrgico. Es de aclarar que la disquinesia puede ser dependiente de la vesícula o del esfínter de Oddi, y que en la primera se utiliza inicialmente el tratamiento médico con ácido ursodesoxicólico, lo cual definitivamente produce muchos efectos colaterales y tiene una mínima respuesta. La disquinesia que depende del esfínter de Oddi se trata con CPRE y papilotomía.
En nuestro medio realizamos la comprobación por medio de la prueba de Boyden (prueba que mide el tamaño vesicular pre y posprandial: 45 minutos, debiendo contraerse la vesícula en un 75% de su tamaño inicial), ya que no tenemos la forma fácil y económica de inyectarle a los apacientes colecistoquinina, que sería la prueba ideal de contractilidad vesicular.
Predominó el sexo femenino con 693 pacientes sobre el masculino con 234 lo que establece una relación de 3:1.
Los síntomas postoperatorios más importantes en las primeras 48 horas fueron, dolor leve (escala subjetiva de valores), en 919 (95 %) enfermos; dolor moderado en 39 (4 %). Este síntoma fue de difícil tratamiento, pero cedió en las primeras 24 horas; dolor severo en 9 (1%). Este síntoma mejoró sólo después de 48 horas y suponemos que se debió al Co2 del neumoperitoneo. Emesis postoperatoria en 512 (53%), la mayoría con 1 episodio; sólo 10 pacientes (1.03%) persistieron con este síntoma por más de 48 horas, y se atribuyó en gran parte al efecto anestésico, así como al reflujo biliar que se genera poscolecistectomía.
Otros síntomas no son catalogados como importantes y por lo tanto no se hace referencia a ellos.
Al analizar las complicaciones intraoperatorias, éstas ocurrieron en 9 pacientes (1.4%), y corresponden a 2 lesiones del colédoco; 1 sangrado intraquirúrgico; 1 lesión del diafragma; y 5 lesiones hepáticas. Lo anterior constituye en nuestro concepto, un bajo índice de complicaciones, el cual puede ser comparado con el encontrado en la literatura, siendo incluso uno de los más bajos hasta el momento.
En cuanto a la conversión de laparoscópica a abierta, encontramos que de los 853 pacientes sometidos a colecistectomía laparoscópica electiva, fue necesario convertir a cirugía abierta a 33 (4%), y de los 74 pacientes rotulados como colecistitis aguda, fue necesario convertir a 6, lo que demuestra así el excelente entrenamiento del grupo ejecutor. Además, en los pacientes intervenidos como agudos no se presentaron complicaciones derivadas del acto quirúrgico (Tabla 1).

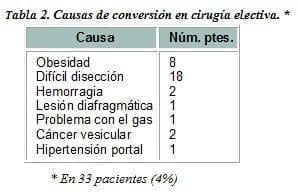
Las causas de conversión en cirugía electiva se observan en la Tabla 2.
Las causas de conversión en cirugía de urgencia se muestran en la Tabla 3.

En cuanto a las complicaciones postoperatorias, se presentaron en 19 pacientes (2%), predominando la infección de los sitios de punción, las hernias umbilicales y la neumonía.
Una de las más importantes variables evaluada en este estudio es el reintegro a las actividades normales. Esta es una de las principales justificaciones para realizar el procedimiento, persiguiendo que los pacientes tengan corta incapacidad; 870 pacientes (90%) se reintegraron a sus actividades en los primeros 5 días, lo que y habla de la rápida recuperación con este tipo de cirugía, debido al menor trauma y a la menor respuesta inflamatoria tisular ya comprobada en otros estudios (Tabla 4).

El tiempo quirúrgico se estableció entre los 17 y 130 minutos, con promedio de 45 minutos para cada procedimiento.
No se produjo mortalidad relacionada con esta cirugía. Igualmente, no se registraron lesiones viscerales ni vasculares, ni complicaciones derivadas del neumoperitoneo.
Al evaluar el grado de satisfacción, encontramos que 919 pacientes (95%), se declararon satisfechos y recomendaron la cirugía para otros pacientes (Tabla 5).

Discusión
La colecistectomía laparoscópica es en la actualidad el procedimiento de primera elección para el tratamiento de la enfermedad vesicular (tanto litiásica como disquinética).
Muchos reportes en la literatura avalan esta técnica como el estándar de oro para el tratamiento de la inflamación aguda vesicular, incluyendo la gangrena o los estados de colecistitis enfisematosa. La terapéutica en estadios agudos depende en gran parte de la experiencia de cada cirujano y de la oportunidad de trabajar en grupo.
Los resultados obtenidos en 967 pacientes analizados, son óptimos y demuestran cómo este procedimiento tiene iguales resultados, en cuanto a complicaciones, que la cirugía abierta, superándola en cuanto a la generación de dolor e incapacidad. No pensamos que sea una cirugía estética y por lo tanto no descartamos la posibilidad de que se necesite ampliar las incisiones, incluyendo la umbilical, para extraer vesículas de gran tamaño. La colecistectomía laparoscópica es ideal en pacientes obesos o inmunocomprometidos.
El diagnóstico es fácil y la ecografía es el examen de primera línea, pero no debe olvidarse que la ausencia de cálculos o de alteración de las paredes de la vesícula, no descarta su enfermedad y que la disquinesia biliar debe tenerse en cuenta, estableciéndose el diagnóstico por medio de una colecistografía oral o ecografía con prueba de Boyden o con la realización de una gamagrafía de la vesícula biliar. Las contraindicaciones son cada vez menos frecuentes y para nosotros persisten la hipertensión portal con ascitis, los trastornos de coagulación, las contraindicaciones anestésicas y el cáncer vesicular comprobado previamente.
En la colecistitis aguda hemos realizado muchos procedimientos y no hemos tenido inconvenientes. Estos procedimientos han sido realizados por las personas de mayor experiencia en el grupo y aunque los tiempos operatorios se aumentan, la disección juiciosa, evaluando bien las estructuras, realizando apertura roma del triángulo de Callot por delante y por detrás, efectuando ligadura metálica de las estructuras (conducto cístico y arteria cística) bajo visión adecuada, nos ha llevado a hacer del procedimiento en estadios agudos algo seguro.
Recomendamos en casos de conductos císticos gruesos, realizar la ligadura con suturas del cístico, con anudado interno o externo, seguido de la aplicación de clips de titanio.
El dolor como síntoma postoperatorio, hemos visto que se presenta en la mayoría de nuestros enfermos en forma leve o moderada ( 95%) , siendo este dolor de fácil tratamiento con analgésicos comunes y no se constituye por definición en un síntoma incapacitante para el enfermo; tratando de evitar que sea muy fuerte y pensando que se debe, en la gran mayoría de los casos, a la presencia de neumoperitoneo residual, al final de la cirugía dejamos por 3 minutos el aspirador por encima del hígado evacuando así el gas residual. A pesar de todo lo anterior todavía tenemos pacientes con un umbral alterado para el dolor y que lo experimentan como severo (1 %). Para estos enfermos empleamos analgésicos mayores y ansiolíticos.
El vómito postoperatorio se presentó en nuestra serie en forma frecuente y pensamos que se debe al reflujo de bilis al estómago luego de la cirugía, que causa una gastritis alcalina pasajera. Este síntoma es de fácil control y mejora con el uso de procinéticos tipo cisaprida y el de bloqueadores de bomba de protones o drogas protectoras de la mucosa gástrica como el sucralfato.
Tuvimos muy pocas complicaciones en el intraoperatorio y cuando se presentaron, fueron tratadas convencionalmente evitando así la mortalidad. Los pacientes con lesiones del colédoco fueron detectados en la evolución postoperatoria y debieron ser llevados a hepático-yeyunostomía con asa de Chain, con resultados satisfactorios.
Se presentó una lesión diafragmática en una de las cirugías y en el video de ésta se observó cómo la lesión fue causada por el movimiento no coordinado de la pinza del fondo vesicular, la cual se soltó y el ayudante pensó estar ejerciendo tracción de la vesícula hacia arriba, lesionado el diafragma. La reparación se hizo por laparoscopia y se colocó luego un intracath 18 en el hemitórax derecho conectado a trampa de agua para desalojar el neumoperitoneo. No se tuvo consecuencia grave derivada de esta complicación que es una falla técnica, ya que las pinzas deben moverse bajo visualización directa.
Tenemos como regla que si en los primeros 20 minutos no logramos estar contentos con la disección y si no reconocemos las estructuras, debemos convertir. La conversión es una variedad técnica y no una complicación.
La obesidad sigue siendo una causa importante de conversión y es en nuestra serie la segunda causa para hacerlo.
Todo paciente debe estar avisado de que esta posibilidad existe, para que no se sienta engañado.
Las complicaciones postoperatorias en nuestra serie no difieren de las encontradas en la cirugía abierta.
No tuvimos mortalidad, lo que es muy satisfactorio. Cada cirugía la hacemos como si fuera la primera vez. No tomamos atajos para hacer que la cirugía sea más rápida y llevamos reglas muy precisas que se inician en la realización del neumoperitoneo, el cual ejecutamos con aguja de Verres, aspirando para asegurarse de no estar en una víscera y colocando una gota de agua en el pabellón de la aguja; si la gota se consume, estaemos en la cavidad. Iniciamos con bajas presiones y vamos ascendiendo hasta llegar a 15 mm. En pacientes con EPOC o problemas cardíacos manejamos presiones de 8 a 10 mmHg.
Si hay adherencias, colocamos el primer trocar con técnica abierta y los otros bajo visión dirigida en el monitor.
Si luego de la disección nos quedan dudas dejamos drenes, no habiendo tenido complicaciones con éstos. Recomendamos drenes blandos tipo Penrose.
No tenemos muchas complicaciones sépticas y no podemos comparar nuestros resultados con otras instituciones en las que se han presentado abscesos secundarios a la pérdida de cálculos en la cavidad luego de la ruptura vesicular. No tenemos los datos de cuántos cálculos pudimos haber dejado olvidados, pero tampoco hemos tenido hasta el momento, complicaciones secundarias por esta causa. La vesícula cuando es grande y está rota la extraemos en un preservativo introducido por el trocar subxifoideo. Luego sacamos todo el contenido por el área umbilical.
La rápida incorporación al trabajo y a las actividades ordinarias luego de esta cirugía, hace de este procedimiento una técnica ideal para disminuir las largas incapacidades y costos en todo nivel.
Conclusiones
La cirugía laparoscópica de la vesícula biliar es el estándar de oro en la actualidad para el tratamiento de la colelitiasis en cualquiera de sus formas. Por lo tanto, es el procedimiento de elección.
Los pacientes con estado agudo se benefician mucho de la técnica y se les debe brindar esta opción, no dudando en convertir cuando así se requiera.
La realización de unos pasos metódicos y de una disección juiciosa debe hacer que la morbilidad y mortalidad sean casi despreciables.
Nuestra Institución y nuestro grupo quirúrgico ha logrado realizar la cirugía en forma adecuada y, por lo tanto, nuestros resultados han sido muy satisfactorios.
Abstract
We hereby report our experience with laparoscopic gall bladder surgery in the year 1992 to 1998; procedures were performed at both and private institutions in the city of Manizales, Colombia, S.A. Information was gathered from the medical record and through telephone interviews by fourth – year medical students at the School of Health Sciences of the University of Caldas. Out of a grand total of 1,325 case histories, we were able to compile 967, which entered our study and were the subject of statistical analyses.
Referencias
1. Angel A , Arango L , et al: Guías de práctica clínica – Ascofame – ISS. 1ra. ed, Ascofame, Santa Fe de Bogotá, 1997
2. Mc Sherry C.K: Open cholecistectomy. Am J Surg 1993; 165:435-9
3. Arango L , Angel A: Colecistectomía laparoscópica ambulatoria. Congreso Colombiano de Cirugía. Agosto, 1996.
Correspondencia:
Doctor Lázaro Arango, Hospital de Caldas – Servicio de Cirugía General. Manizales, Colombia.
E-Mail: lacla@emtelsa.multi.net.co
Doctores: Lázaro Antonio Arango Molano, Ciruj. Gral. y Laparoscopista, Jefe del Serv. de Cir. Gral.; Alberto Angel Pinzón, Ciruj. Gral. y Laparoscopista, Coordinador del Programa de Medicina; Edelberto Mullet Vásquez, Ciruj. Gral. y Coloproctólogo; Mauricio Osorio Chica, Ciruj. Gral. Jefe del Grupo de Soporte Metabólico y Nutricional; Andres Ignacio Chalaalindo, Ciruj. Gral. Líder Funcional del Serv. de Cir. Gral. ; Hugo Eugenio León Toro, Ciruj. Gral.; Juan de Dios Joves Fiallo, Ciruj. Gral., Prof. Catedrático; Carlos A. Dussan Luberth, Ciruj. Gral. Hospital de Caldas, Facultad de Ciencias para la Salud, Univ.de Caldas, Manizales, Colombia.
