La prevalencia del Trastorno Depresivo Mayor
Las estimaciones de prevalencia de vida del TDM fueron de 13.3% (SE 0.6%), (603 sujetos) y 6.2% (SE 0.4%) para la prevalencia de últimos 12 meses (280 sujetos). La Tabla 1 muestra la distribución por edad y sexo, con mayor prevalencia en el sexo femenino.
Edad de inicio e historia de Trastorno Depresivo Mayor
Para la media de edad de inicio del TDM, el riesgo es significativamente mayor en los grupos de edad de 18-29 y 30-44 años. Tanto el número promedio de años del episodio como el número medio de episodios en la vida son significativamente más altos en los grupos mencionados en comparación con los de personas de mayor edad y en las mujeres, a diferencia de los hombres. Estos hallazgos se correlacionan con la conducta suicida observada en la misma población.
Correlatos sociodemográficos como posibles factores de riesgo
Los correlatos socio demográficos para TDM por grupos de edad mostraron diversas variables que llegan a constituir un factor de riesgo para desarrollar un TDM con significación estadística: sexo femenino, nivel socioeconómico promedio bajo, estudios superiores, soltero (nunca casado, separado, viudo/divorciado) y un bajo promedio de ingresos. A pesar del gran número de asociaciones significativas, sólo unas pocas eran fuertes, es decir, OR > 3,0 o <0,33.
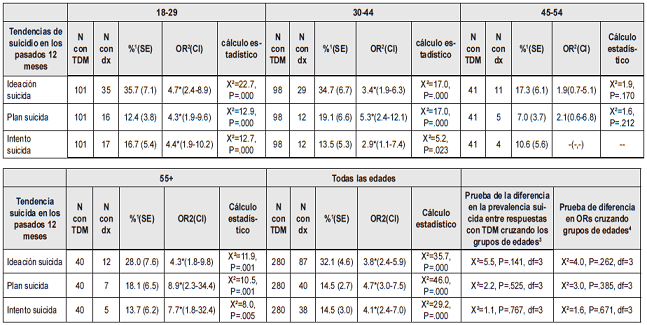
Comorbilidad, Enfermedades Psiquiátricas
Específicas Relacionadas y Tendencias Suicidas
Más de tres quintas partes (60.3%, SE 4.1) de los encuestados con TDM en los últimos 12 meses también reunieron los criterios de al menos 1 de los otros trastornos valorados en la CIDI, incluyendo 53.7% con trastorno de ansiedad (OR 8.2 (5.6-12)), 8.8% (OR 5.7 (2.6-12.6)) con trastorno de abuso de sustancias y 20.3% (OR 7.3 (4.1-13)) con trastorno de control de impulsos. Por grupo de edad, en el grupo de 18-29 años los trastornos de ansiedad fueron la asociación más común, seguidos por el trastorno de control de los impulsos (61,5%, 19,2%, respectivamente). Los trastornos de abuso de sustancias no fueron significativos en esta población (casi 6,0%). Las mismas tendencias persistieron a lo largo de los otros grupos.
En términos de suicidio y desenlaces relacionados con suicidio (Tabla 1), el 32,1% [OR 3,8 (2.4-5.9)] tenía ideación suicida, el 14,5% [OR 4-7 (3.0-7.5)] tenían planes suicidas y otro 14,5% [OR 4,1 (2,4-7,0)] intento de suicidio. Analizando los grupos, la mayor prevalencia de ideación suicida, planes de suicidio e intento de suicidio se encontró en los grupos más jóvenes, es decir, 18-29 y 30-44 años de edad.
1 % de los casos con 12-mo MDE quien tiene diagnóstico correspondiente.
2 ORs está estimando la posibilidad de cada dx con 12-mo MDE como predicción y control demográfico (sexo, educación, estado civil); raras porciones no están presentes en las celdas donde el conteo correspondiente con TDM es menor de 15, el conteo correspondiente a suicidio es menor de 5.
3 Prueba significativa de grupos con correspondiente a categorías con diferencia en prevalencia, controlando la misma información demográfica. No restricción de pruebas en los grupos estadísticos, los resultados de las líneas con múltiples, pueden ser inestables o no posible convergir.
4 La prueba significa la interacción entre los grupos y pronosticar las diferencias entre las categorías OR, controlando la misma área demográfica. No restricción de pruebas en los grupos estadísticos, los resultados de las líneas con múltiples celdas, pueden ser inestables o no posible convergir.
* Importancia del nivel 0.05.
Cuando a los encuestados se les preguntó sobre comorbilidad médica se obtuvieron resultados interesantes: el 63,6% de la población inscrita tenía alguna discapacidad física, el 38,7% refirió algún tipo de dolor [OR 3.0 (2.1-4.3)], incluido el dolor crónico[7.5%, OR 2.6 (1.4-4.7)], el 34,9% se quejó de cefalea severa o frecuente [OR 2.9(1.9-4.3)], el 25% se quejó de algún trastorno músculo-esquelético [OR 2.1, (1.3-3.4)] incluyendo problemas de espalda o cuello [20 %, OR 2,4 (1.5-3.8)] o cualquier tipo de artritis o dolor reumático, un 16,9% sufría de enfermedad respiratoria [OR 2.3 (1.4-3.8)], como alergia estacional (7,1%), asma (3,7%) y enfermedad pulmonar crónica (2,2%). El 12% tenía un diagnóstico de alguna enfermedad cardiovascular como un evento cerebro vascular (1,1%), infarto de miocardio [3,1%, OR 3,3 (1,4-7,9)], hipertensión (7,7%) o diabetes (1,6%); 16,9 % dijeron que tenían un diagnóstico de enfermedad úlcero – péptica con una OR de 2.2 y un 95% CI entre 1.2-4.0. Otras comorbilidades se consideraron relacionadas con la depresión, pero ninguna de ellas mostró un aumento en la probabilidad de presentación relacionada con la depresión (OR no significativa).
Se encontró que la depresión era factor de riesgo para (1) cualquier problema físico (63,6, OR 2,6 [1,8-4,0)], (2) por lo menos dos condiciones físicas diagnosticadas [17,8%, OR 1,8 (1,2-2,8)], y (3) tres o más condiciones médicas (16,3%, OR 3,1 (1.8-5.4).
Discapacidad
De acuerdo con la SDS, casi todos los encuestados con TDM en los últimos 12 meses informaron al menos algún tipo de discapacidad para el desempeño de rol asociado con su depresión en al menos 1 de los 4 dominios de rol de la SDS, el 50,3% lo reportó como severo. La discapacidad fue mayor en el dominio de relaciones personales (32%) y fue menor en el hogar (25,2%), en el trabajo (24,6%) o en el de rol social (27,4%).
Los encuestados con TDM en los últimos 12 meses informaron una media de 14,7 (SE 3,6) días en el año anterior, en que eran totalmente incapaces de trabajar o llevar a cabo sus actividades normales a causa de su depresión. En general, los resultados de la SDS se relacionaron significativamente (X ² = 3,7, P =. 291, DF = 3) con los días de incapacidad que oscilaron desde un nivel alto, de 49,4 días entre los encuestados que reportaron muy severa discapacidad para su desempeño, a tan bajo como cero entre aquellos que reportaron no haber tenido ninguna discapacidad para su desempeño.
Severidad clínica
Más del 99% de los encuestados con TDM fueron clasificados independientemente mediante el IDS como clínicamente deprimidos durante el peor mes del año, con 15.3% leve, 33.0% moderada, 34.9% severa, y 14.1% muy grave. Los casos leves a graves, tal como los mide el IDS, tuvieron duraciones promedio de 20.1 a 32.6 semanas, mientras que los casos muy graves tuvieron una duración promedio de 32.3 semanas. La severidad de los síntomas estaba fuertemente relacionada tanto con la discapacidad para el desempeño de sus roles como con la co morbilidad.
Tratamiento y sus predictores
Se estima que el 22,8% [OR 6.3 (4.1-9.8)] de los encuestados con TDM en los últimos 12 meses recibió algún tipo de tratamiento en el año anterior a su entrevista. El sector de Servicios de Salud Mental (SSM) participó en la mayor proporción de estos casos (15,5% de los casos tratados) y el sector de medicina alternativa complementaria (MAC) en la proporción más baja (0,6% de los casos tratados), mientras que la gran mayoría de los casos tratados fueron vistos en el sector de Cuidado de la Salud (CS ) [SSM (15,5%, OR 8,1 (4.7-14.0)], GM [7,2%, (2,1-7,8)], o uso de medicamentos psicotrópicos. Los Servicios Sociales atendieron el 3,0% de los casos [OR 8.6 (1.9-39.7)].
En términos de severidad, entre los pacientes diagnosticados con TDM severo o muy severo por la SDS, solo 27.4% recibieron algún tipo de tratamiento, de aquellos casos 21.1% recibieron consejería por especialistas en psiquiatría. La Medicina Alternativa Complementaria (MAC) tuvo la más baja proporción de casos severos y muy severos (1.3%). Los pacientes por fuera de la categoría “severo” (es decir, muy grave) fueron tratados principalmente por un especialista (7.9%). Las tasas de tratamiento para este grupo (cualquier tipo de tratamiento) fueron del 17.7%.
Sorprendentemente, la mayoría de las personas con cualquier TDM que buscaron cualquier tipo de tratamiento pertenecen al grupo de edad 18-29.
A medida que se fueron analizando los predictores de tratamiento, se dividieron los resultados en dos grupos para cada edad: Cualquier tratamiento en los últimos 12 meses y tratamiento especializado en 12 meses. Los resultados mostraron, para todas las edades, con respecto a tratamiento especializados en 12 meses, varios factores predictivos del tratamiento que se consideraron estadísticamente significativas: bajo nivel educativo, bajos ingresos promedio [pobres predictores del tratamiento: 8,6%, OR 0,3 (0,1-1,0) y el 7,0%, OR 0,2 (0,0-7,0), respectivamente] y una puntuación global en la escala de Sheehan que los clasificaba como graves [es más probable que ellos reciban tratamiento por un especialista, el 21,1% (OR 3.2 (1.4-7.2 y 3.2)]. Respecto a los predictores para recibir cualquier tratamiento en 12 meses, la asociación de TDM con cualquier otra condición psiquiátrica aumentó la probabilidad de tratamiento, y bajos ingresos promedio disminuyeron la probabilidad de recibir tratamiento. Los resultados de los predictores de tratamiento de acuerdo a los grupos de edad mostraron resultados diferentes.
En el grupo de edad 18-29, para cualquier período de 12 meses de tratamiento, se encontró asociación negativa con el género femenino[8.7%, OR 0.2 (0.0-0.7)] y asociación positiva con la categoría de “graves” de la escala Sheehan [32.6%, OR 4.0 (1.1-15.0)]. Para tratamiento por especialista 12 – meses, se encontró una asociación negativa en las siguientes variables: sexo femenino [7.0%, OR 0.2 (0.0-0.9)], bajo nivel educativo [3.6%, OR 0.1 (0.0-0.9)] y medio bajo [2.4%, OR 0.1 (0.0- 0.5)] e ingresos bajos [5.4%, OR 0.1 (0.0-0.5)]; y se encontró una asociación positiva cuando los encuestados se clasificaron como “severo” en la puntuación global en la escala de Sheehan [28.7%, OR 5.4 (1.2-23.1].
En el grupo de 30-44 años, para cualquier tratamiento en 12 meses, se encontró asociación negativa con educación media alta [11.8%, OR 0.1 (0.0-0.9)] y asociación positiva cuando al momento del diagnóstico había exactamente 1 trastorno mental [37.1%, OR 3.6 (1.2-73.8)]. Para tratamiento especializado, se encontró una asociación negativa con las siguientes variables: bajo nivel educativo, [8.8%, OR 0.1 (0.0-0.7)] y promedio alto [10.4%, OR 0.1 (0.0-0.8)]; y se encontró una asociación positiva cuando los encuestados tenían exactamente un (1) trastorno mental presente al momento del diagnóstico [34.1%, OR 10.7 (1.0-112.8)].
En el grupo de edad de 45-54 para cualquier tratamiento en 12 meses, sólo se encontró asociación negativa cuando el encuestado tenía bajo nivel educativo [34,9%, OR 9,0 (1.1-70.7)].
En el grupo de edad de más de 55 años, la única asociación positiva encontrada ocurrió cuando el entrevistado tenía más de 1 o exactamente dos patologías psiquiátricas [68,5%, OR 25 (1, 3, 4)].
Se elaboró un modelo para predecir la aparición del TDM, con controles por categoría de edad, sexo, variables en el nivel educativo y estado civil. Se encontraron hallazgos significativos (asociaciones negativas) en diferentes grupos.
En los grupos de 30-44, 45-54 y +55 años, estaba negativamente asociado el comienzo de TDM (OR 0.3, 03-0.5; OR 0.2, 0.1-0.2; OR 0.1, 0.1-0.2). Fue más frecuente desarrollar un TDM en el grupo de edad que oscilaba de 18-29 (OR 1.0, 1.0-1.0).
