Estudio retrospectivo de casos y controles anidado en la cohorte de pacientes con EMT operados por epilepsia refractaria según el Protocolo de Cirugía de Epilepsia del INDEA [34] entre octubre de 2001 y junio de 2007.
Se incluyeron todos los pacientes operados, en dicho periodo, con EMT diagnosticada por RM; se excluyeron los pacientes con esclerosis mesial bitemporal, lesión dual y aquellos en quienes se practicó callosotomía, hemisferectomía funcional o lesionectomía por su patología asociada.
Se consideró epilepsia refractaria, cuando las crisis no se controlaron con dos esquemas terapéuticos con antiepilépticos de primera línea [2, 7, 10, 35]. Los criterios para definir EMT por RM fueron: 1. Atrofia hipocampal: pérdida de volumen de la formación hipocampal asociado a hiperintensidad de señal en las imágenes del T2, pérdida de su arquitectura interna y de las indentaciones de la cabeza hipocampal y 2. Atrofia de fórnices y cuerpos mamilares, y atrofia del lóbulo temporal con compromiso del giro parahipocampal.
La evaluación prequirúrgica incluyó evaluación clínica neurológica y psicosocial; RM (secuencias T2 pesadas de alta resolución del lóbulo temporal en Resonador de 1.5 Tesla); video-EEG prolongado (120 horas en equipo digital con sistema 10/20) ictal e interictal, con electrodos esfenoidales; evaluación neuropsicológica y test de Wada. Los pacientes fueron evaluados por el Grupo de Cirugía de Epilepsia del INDEA conformado por neurólogos, neurofisiólogos, neuropediatras, neurocirujanos, neurorradiólogos, neuroanestesiólogos, neuropsicólogos, psicólogos, psiquiatra (cuando ameritaba a criterio del Grupo), enfermeras, epidemiólogo y trabajadora social.
La técnica quirúrgica incluyó lobectomía temporal anterior, respetando el giro temporal superior, y amigdalo-hipocampectomía. De manera breve, se realizo resección de la parte anterior del giro temporal medio, inferior y fusiforme y del uncus, donde se hizo resección de la amígdala en forma parcial, parte de la corteza entorrinal y la cabeza del hipocampo, y luego resección del cuerpo y parcial de la cola hipocampal. Todas las cirugías fueron realizadas por el mismo neurocirujano (HJ).
El seguimiento postquirúrgico de los pacientes se realizó al primer mes, 3 meses, 6 meses y cada aniversario de la cirugía. La recolección de los datos se realizó a través de la evaluación consignada en la historia clínica electrónica y registros de RM, video-EEG y test de Wada. En aquellos pacientes que no hubiesen asistido a su control posquirúrgico programado y en los que la información consignada en la historia clínica no considerara las variables del estudio, se realizó contacto telefónico con el paciente o sus acudientes.
Se determinaron variables demográficas (género), clínicas (edad de inicio de la epilepsia, tipo y frecuencia de crisis prequirúrgicas y factores de riesgo para epilepsia), foco epileptogénico en el video-EEG, concordancia entre RM y video-EEG y entre las variables quirúrgicas se evaluaron: lado de la resección, edad al momento de la cirugía, duración preoperatoria de la epilepsia, tiempo de seguimiento posquirúrgico, presencia de convulsiones durante el primer mes posoperatorio (denominadas convulsiones vecinas [22, 31, 36]), recurrencia de convulsiones antes del segundo año posquirúrgico y clasificación de resultados postoperatorios de Engel en el primer y segundo aniversario de la cirugía.
Para la evaluación de pronóstico posquirúrgico se utilizó la última clasificación revisada de Engel [1, 37]: clase I, libre de convulsiones, auras o convulsiones tónico-clónicas generalizadas con retirada del medicamento; clase II, convulsiones esporádicas no incapacitantes o solo convulsiones nocturnas; clase III, mejoría significativa y clase IV, no mejoría (reducción de crisis _ 90%). Se consideró buen pronóstico posoperatorio aquel paciente que se encontraba en una clasificación de Engel I o II al segundo aniversario de la cirugía.
Para el análisis de recurrencia de convulsiones (casos y controles) sólo se incluyeron los pacientes con mínimo dos años de seguimiento posquirúrgico a junio de 2008. Se definió como caso (recurrencia de convulsiones): el paciente que presento al menos una convulsión después del primer mes y antes del segundo año posquirúrgico que no estuviese relacionada con suspensión del medicamento antiepiléptico. Se consideró convulsión por retiro de medicamento: aquella que ocurrió en los 7 días de suspensión abrupta o disminución sustancial del antiepiléptico o por evidencia de alteración en la absorción o bajos niveles de anticonvulsivantes. Se definió como control: el paciente clasificado en Engel I tanto al primer como al segundo aniversario de la cirugía.
Para el procesamiento y análisis de la información se utilizó SPSS versión 12.0. Se realizó análisis univariado a través de la estadística descriptiva mediante medidas de tendencia central y dispersión para las variables cuantitativas y frecuencias absolutas y relativas para las variables cualitativas. En el análisis bivariado se utilizó, para las variables categóricas, la prueba ji cuadrado de asociación o prueba exacta de Fisher, se calcularon los odds ratio (OR) con sus respectivos intervalos de confianza de 95% (IC95%) y, para las variables cuantitativas, la diferencia de medias (t student o Mann-Whitney U, previa prueba de normalidad de Shapiro-Wilk). Se definió nivel de significancia con valor p < 0.05.
El estudio contó con la aprobación del Comité de Ética del INDEA.
Resultados
Entre octubre de 2001 y junio de 2008, el Grupo de Cirugía de Epilepsia del INDEA ha evaluado 144 pacientes con EMT candidatos a cirugía de epilepsia; a junio de 2007 se han operado 89 de ellos con diagnóstico de EMT unilateral por RM; 51.7% con EMT izquierda. Las características de esta cohorte de pacientes se describen en la Tabla 1. Cinco pacientes tenían hallazgos discordantes entre la neuroimagen y la electrofisiología, bien sea porque el video-EEG no lateralizaba (tres pacientes) o lateralizaba al lado contrario a la lesión estructural por RM; en estos pacientes, el test de Wada permitió soportar la decisión quirúrgica del lado de la resección teniendo en cuenta el riesgo neurocognitivo.

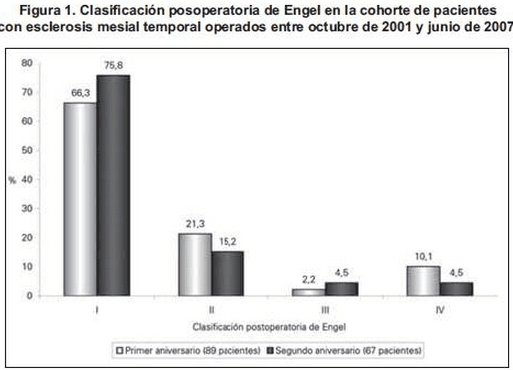
El 21.3% de esta cohorte de pacientes intervenidos presento convulsiones antes del primer mes posoperatorio. Al primer y segundo aniversario de la cirugía, 87.6% y 91% de los pacientes, respectivamente, estaban clasificados en buen pronóstico quirúrgico Figura 1. No se encontraron diferencias significativas en los resultados quirúrgicos al año de evolución posoperatoria comparados con el segundo año en la clasificación de Engel I (valor p: 0.182). El 16.7% de los pacientes estaba sin fármacos antiepilépticos al segundo año posquirúrgico. Solo en un paciente de esta cohorte hubo necesidad de reintervenir porque se demostró remanente del cuerpo del hipocampo resecado y otro murió por un trauma craneoencefálico antes del segundo año posquirúrgico.
El análisis de recurrencia se realizó en 67 pacientes que cumplieron el periodo de seguimiento para la evaluación de este desenlace; 35.8% de los pacientes presentaron recurrencia de convulsiones (casos); esta recurrencia se presentó antes del primer aniversario de la cirugía en 87.5% de los pacientes. Al segundo año posquirúrgico, 26.1% de los pacientes que recurrieron se encontraban en Engel III o IV
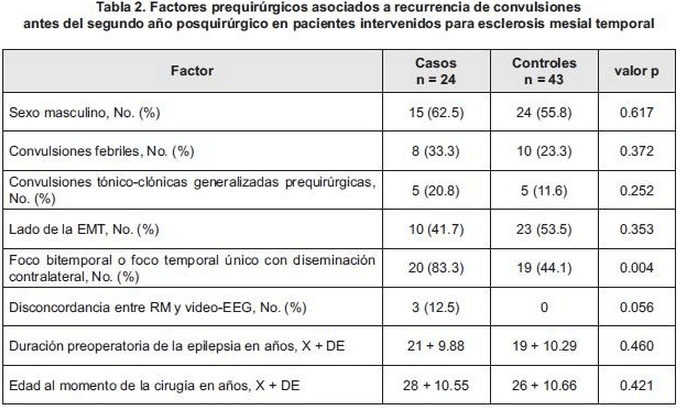
El factor de riesgo prequirúrgico asociado a recurrencia de convulsiones antes del segundo año posquirúrgico fue foco bitemporal o temporal único con diseminación contralateral por video-EEG (OR: 6.32; IC95% 1.64-26.41; valor p: 0.004); no se encontró asociación con recurrencia para: género, convulsiones febriles, convulsiones tónico-clónicas generalizadas prequirúrgicas, lado de la EMT, discordancia entre neuroimagen y electrofisiología, edad al momento de la cirugía ni tiempo de evolución prequirúrgica de la epilepsia. Las características de los pacientes que recurrieron y las de los controles se presentan en la Tabla 2. Las convulsiones durante el primer mes posoperatorio fueron significativamente más frecuentes en los pacientes que recurrieron antes del segundo año posquirúrgico que en los que no recurrieron (37.5% versus 2.3%, valor p: 0.0004).