Los estudios que cuantifican y evidencian la incidencia y prevalencia de los eventos adversos
La ocurrencia de eventos adversos ha sido documentada en todos los sistemas de prestación de salud del mundo. Existe suficiente evidencia a nivel internacional para hablar de una pandemia universal, algunos países lo consideran incluso un problema de salud pública.
Se han realizado varios estudios nacionales procurando evaluar la frecuencia con la cual se presentan los eventos adversos y se han empleado diversas modalidades epidemiológicas, las cuales han tenido en común ser desarrolladas en dos fases, en la primera se aplican técnicas de tamizaje por personal de enfermería para detectar alertas en aquellos casos en los cuales existe una alta probabilidad de que se presente un evento adverso y en la segunda se realiza un análisis en profundidad por profesionales médicos para confirmar si en el anterior tamizaje se detecta la ocurrencia de un evento adverso para entrar a clasificar y explorar la causalidad de ese evento adverso detectado.
Para medir la frecuencia con la cual se presenta el fenómeno se han realizado estudios de incidencia y de prevalencia, lo cual es importante de tener claro para poder interpretar correctamente los hallazgos de los mencionados estudios y eventualmente hacer inferencias acerca de los hallazgos encontrados. (Lea también: Modelo conceptual y definiciones básicas de la política de seguridad del paciente)
En los estudios de incidencia (evaluación de los casos ocurridos durante el período de observación), la frecuencia varía entre el 9% (en el estudio de Dinamarca) hasta el 16.6% (en el estudio australiano) como nos lo muestra el siguiente gráfico:
En cuanto a los estudios de prevalencia, (evaluación de los casos ocurridos durante y antes del período de observación), según Aranaz JM solamente se han encontrado tres estudios relevantes el de Quennon y colaboradores, el de Mostaza en España y el de Herrera-Kiengelher y colaboradores en México, en los cuales las frecuencias encontradas varían entre 9.8% y 41%.
Los países latinoamericanos han optado por la metodología de evaluación de prevalencia, ya que es la que se ha encontrado como mas factible en las condiciones específicas de nuestras instituciones.
No obstante en el caso de la prevalencia aun hay un camino por recorrer para encontrar los valores de referencia adecuados a nuestras condiciones, proceso que se está avanzando a través de los desarrollos del proyecto iberoamericano IBEAS.
Las acciones requeridas se derivan de la tipificación de acuerdo a la frecuencia y severidad de los riesgos identificados:
1. Infección no socomial
2. Eventos adversos ocurridos durante la intervención quirúrgica o procedimientos diagnósticos invasivos
3. Eventos adversos asociados al uso de medicamentos, sangre y hemoderivados terapéuticos.
4. Eventos adversos asociados al cuidado de la salud.
Igualmente deben considerarse con particular atención los procesos orientados a dotar de barreras de seguridad y procedimientos seguros la atención del binomio madre-hijo.
De igual forma, los diferentes estudios han generado clasificaciones de severidad, ya que los eventos adversos pueden producir desde un daño leve en el paciente hasta incapacidad, invalidez en grados variables o incluso muerte. Sin embargo, de acuerdo a la experiencia mundial la mayoría de los eventos se encuentran en la categoría leve o moderada.
Las barreras de seguridad que previenen la ocurrencia del evento adverso.
La política de Seguridad del paciente incluye la identificación y análisis de los eventos adversos y los incidentes, para identificar sus causas y las acciones para intervenirlos. De manera que a partir del análisis causal se deben diseñar e implementar prácticas seguras en los diferentes procesos de atención.
Algunas de las prácticas seguras que utilizan las instituciones para disminuir la probabilidad de ocurrencia del evento adverso son:
• Acciones dirigidas garantizar una atención limpia en salud.
• Acciones dirigidas a evitar la confusión en la administración de medicamentos: formas de denominación, presentación, prescripción, dosificación, dispensación.
• Acciones a nivel individual y organizacional para disminuir las fallas asociadas al factor humano: fatiga, comunicación, entrenamiento.
• Programas para evitar las caídas de pacientes
• Protocolos para la remisión oportuna de pacientes.
• Barreras de seguridad en la utilización de tecnología.
El diseño de barreras de seguridad se desprende del análisis multicausal de los eventos adversos ocurridos, para lo cual recomendamos la utilización del protocolo de Londres, o del análisis del modo de falla de los procesos de atención en salud. Estas barreras deben ser redundantes cuando el proceso lo requiera.
Acciones institucionales que propenden por establecer la política institucional de seguridad del paciente
Una estrategia institucional orientada hacia la mejora de la seguridad del paciente, debe desplegarse de manera sistemática, y mediante el despliegue de herramientas prácticas. A continuación se hace un breve recuento de algunos de las herramientas prácticas comunes a los principales programas de seguridad del paciente en el mundo:
Política Institucional de Seguridad del Paciente La alta gerencia de las instituciones debe demostrar y ser explícita en el compromiso con la seguridad del paciente como estrategia, indispensable para un entorno seguro y promover una transformación hacia una cultura de seguridad.
La política de seguridad debe procurar establecer en forma clara los propósitos de su formulación, que pueden ser:
• Instituir una cultura de seguridad del paciente: cultura justa, educativa y no punitiva pero que no fomente la irresponsabilidad.
• Reducir la incidencia de incidentes y eventos adversos.
• Crear o fomentar un entorno seguro de la atención.
• Educar, capacitar, entrenar y motivar el personal para la seguridad del paciente.
Además de lo anterior, debe dar lineamientos claros de cómo implementarla, lo que signifi ca abordar algunos de los siguientes temas.
• La creación de un sistema de reporte de incidentes y eventos adversos.
• Garantizar la confidencialidad de los análisis.
• Estrategias organizacionales para su operación: unidad funcional, equipo de trabajo, componente del sistema de calidad, programa o plan, definición de responsable, mecanismos de difusión, capacitación, entrenamiento.
• Homologar en la institución los conceptos y definiciones claves.
• Integración con otras políticas y procesos institucionales: Calidad, talento humano, recursos físicos, tecnológicos, información, etc.
• Como se va construye una alianza con al paciente y su familia.
• Como se integra con los procesos asistenciales.
• Definición de los recursos dispuestos para la implementación de la política.
Metodologías para la evaluación de la frecuencia con lo cual se presentan los eventos adversos
Los resultados de los sistemas de reporte no son la alternativa más útil para monitorizar la medida en la cual se ha incrementado o disminuido la presentación de eventos adversos en la institución, por lo cual es recomendable realizar a intervalos periódicos estudios que midan prevalencia o la incidencia de ocurrencia de dicho fenómeno, para este propósito la metodología desarrollada a partir del estudio IBEAS es una alternativa útil para este propósito, así como las herramientas para el análisis de indicio de evento adverso disponibles en la literatura.
Procesos para la detección de la ocurrencia de eventos adversos
La resolución 1446 del 2006 establece como obligatorio para todos los actores del Sistema Obligatorio de Garantía de calidad, la vigilancia de eventos adversos. Esta estrategia es más efectiva si se combina con un sistema de reporte de lo encontrado.
Sin embargo, los sistemas de reporte que se implementen deberán tener como finalidad el aprendizaje para generar barreras de seguridad. Es esencial proteger la intimidad y la confidencialidad del proceso.
Debe existir un sistema de reporte intrainstitucional, que privilegie la confidencialidad de los reportado, que permitan realizar un claro análisis causal y dentro del cual se puedan identificar los
factores que están bajo el control de la institución, y diferenciarlos de aquellos que requieren acciones extrainstitucionales.
Tales sistemas de reporte pueden beneficiarse de la utilización de otras herramientas que incrementen la capacidad de detección de la institución tales como instrumentos de tamizaje para la detección de eventos adversos hospitalarios o técnicas “disparadoras” (también conocidas “Trigger Tool” por su denominación en el idioma inglés) del alerta sobre la ocurrencia de eventos adversos.
Metodologías para el análisis de los eventos adversos
Aunque muchas veces es fácil identificar acciones u omisiones como causa inmediata de un incidente, un análisis más cuidadoso, usualmente, descubre una serie de eventos concatenados que condujeron al resultado adverso. La identificación de una desviación obvia, con respecto a una buena práctica, es apenas el primer paso de una investigación profunda.
Un proceso de reflexión sistemático y bien estructurado, tiene mucha más probabilidad de éxito que aquellos métodos basados en tormenta de ideas casuales o en sospechas basadas en valoraciones rápidas de expertos.
No reemplaza la experiencia clínica, ni desconoce la importancia de las reflexiones individuales de los clínicos. Por el contrario, las utiliza al máximo, en el momento y de la forma adecuada. Metodologías para este propósito son el Protocolo de Londres, el análisis de ruta causal o análisis de causa raíz, el modo de falla u otros.
Estrategias para profundizar la cultura institucional de Seguridad del Paciente
El ambiente cultural al interior de las organizaciones debe favorecer:
1. La reflexión organizacional sobre los temas de seguridad: las rondas de seguridad y las reuniones breves sobre seguridad del paciente.
2. El carácter no punitivo de la vigilancia de la ocurrencia de un evento adverso.
3. La sanción o al menos la desaprobación de la actitud de ocultar un evento adverso por impedir las acciones de mejoramiento
4. La información y análisis de lo ocurrido con el paciente cuando fuere pertinente.
5. El énfasis en los resultados que se obtienen antes que en las acciones formales que se desarrollan.
Protocolos para el Manejo del Paciente
La institución debe definir un protocolo para el manejo del paciente y su familia cuando ocurre un evento adverso. De las experiencias internacionales y nacionales, extractamos las siguientes recomendaciones:
1. Educar al paciente e incentivarlo para preguntar acerca de su enfermedad, de su autocuidado y de los riesgos: transmitirle la idea de que la búsqueda de este, es algo positivo y no negativo.
2. Promover la participación del paciente y su familia, como un integrante activo en la prevención de incidentes y eventos adversos.
3. Sembrar, en el equipo de atención, la necesidad de concurrir hacia el paciente cuando ocurre un EA, y no acompañarlo.
Cuando ocurre un evento adverso, el Manejo del Paciente debe estar orientado hacia:
1. No negarle la ocurrencia del evento adverso; por el contrario, darle información y apoyarlo: definir qué se explica, quien lo hace, cómo y cuando.
2. Hacer todo lo necesario para mitigar las consecuencias del evento adverso
3. Resarcir al paciente que ha padecido un evento adverso, entendido este como el reconocimiento, soporte y acompañamiento en lo que sea pertinente.
4. Explicarle que es lo que se hará para prevenir futuras ocurrencias del evento adverso.
5. Mostrar que no se eluden las responsabilidades ante la ocurrencia del evento adverso y que se tiene la voluntad de contribuir al resarcimiento de las consecuencias de este.
6. Si la situación lo amerita: presentarle excusas al paciente y su familia por la ocurrencia del EA
Acciones inter-institucionales que propenden por establecer la política institucional de seguridad del paciente
La Política de Seguridad del Paciente requiere de la coordinación entre actores alrededor de la filosofía y las estrategias para la reducción del riesgo, así como el incremento de las condiciones que caractericen a una institución como segura.
Las Entidades Administradoras de Planes de Beneficios
En el caso de las Entidades Administradoras de Planes de Beneficio es claro que a su interior deben tener sus propios procesos de Seguridad del Paciente, dado que en el análisis de la causalidad de los incidentes y eventos adversos se pueden identificar factores atribuibles al asegurador, cuya intervención debe darse de manera coordinada con las instituciones de su red en lo referente a las fallas que involucren a ambos actores.
Igualmente, en su relación contractual con los prestadores deben evitarse prácticas que antes que favorecer el mejoramiento, puedan incentivar el ocultamiento como:
• Las glosas indiscriminadas de situaciones calificadas unilateralmente como evento adverso sin un previo análisis con el prestador, o análisis de la recurrencia o de la existencia de programas efectivos de seguridad del paciente.
• Establecer procedimientos punitivos o que desincentiven el reporte de los eventos adversos, por parte del prestador.
Los entes externos de vigilancia y control
Los organismos de vigilancia y control son las instancias a quienes corresponde realizar el seguimiento a las situaciones de carácter particular que sean de su conocimiento, algunas de las cuales pueden estar relacionadas con incidentes o eventos adversos:
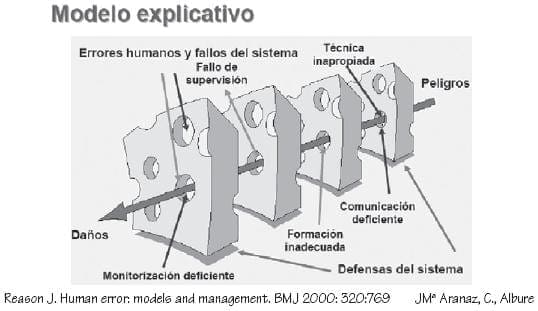
• Es importante entender que dado el modelo explicativo de la ocurrencia de la atención insegura, a esta pueden contribuir múltiples factores, solamente algunos de los cuales son atribuibles a un individuo específico, y por lo tanto, en la ejecución de sus procesos debe tenerse en cuenta este tema, evitando el señalamiento prematuro de culpables sin una sólida base probatoria resultante de una evaluación de la situación especifica.
• Debe tomarse en consideración igualmente, la ejecución de las acciones correctivas y preventivas adoptadas por la institución o el individuo frente a los mismos hechos.
El Reporte Extrainstitucional
En la búsqueda para mejorar la seguridad de los pacientes, las experiencias nacionales mas avanzadas han propuesto la creación de un sistema de reporte del evento adverso y su manejo para que de las fallas sirvan a todos los actores del sistema como aprendizaje cuando los mismos errores ocurren repetidas veces en muchos escenarios y los pacientes continúan siendo lesionados no intencionalmente por errores evitables.
El Sistema de Reporte extrainstitucional es voluntario y recogerá aquellos eventos adversos originados en situaciones que ameriten acciones al nivel del sistema o coordinación entre diferentes actores. Para el sistema de seguridad institucional, esto puede constituir una oportunidad, al aportar para la generación de acciones extrainstitucionales que potencien los esfuerzos intrainstitucionales.
El reporte puede capturar los errores, los daños y lesiones involuntarias, los incidentes, los funcionamientos defectuosos de los equipos, los fracasos de los procesos, que si no se detienen en un informe individual sino que se proyectan a todo un sistema, se logrará estandarizar, comunicar, analizar, mejorar y en la respuesta se diseminarán las lecciones aprendidas de eventos informados.
El sistema de reporte extrainstitucional podrá generar acciones a través de la concertación de los diferentes actores: Comité de Calidad y Seguridad, o del establecimiento de normas: Unidad Sectorial de Normalización en Salud, o generar alertas normativas: Ministerio del Protección Social – Organismos de Vigilancia y Control del Sistema.
El manejo del entorno legal
La política de seguridad del paciente, no fomenta la impunidad cuando la acción insegura se deba a negligencia o impericia o hay intención de hacer daño y respeta por lo tanto el marco legal del país. Pero de igual manera procura proteger al profesional que de manera ética y responsable analiza las fallas de la atención y los eventos adversos para desarrollar barreras de seguridad que protejan al paciente.
Tanto las experiencias internacionales como la nacional son claras en evidenciar que benefician alas instituciones y al profesional de la salud mediante tres mecanismos básicos:
1. El impacto de las acciones para la mejora de la seguridad del paciente incide en prevenir la ocurrencia de eventos adversos y por lo tanto en la disminución de los procesos legales
2. Los mejores protocolos de manejo del paciente al mejorar el resarcimiento de la institución y del profesional con este, en muchas ocasiones evitan que los pacientes o sus familias instauren acciones legales que de otra manera si se hubieren producido.
3. Cuando la situación llega a una instancia legal el tener procesos de seguridad del paciente podría constituirse en un factor atenuante y no tenerlo en un factor que pudiera considerarse agravante.
Dado que la lesión por evento adverso no se encuentra tipificada, se recomienda que el marco regulatorio al interior de la institución debe dirigirse hacia:
• Estimular el reporte y sancionar administrativa y éticamente el no reporte
• Sancionar la reincidencia en las mismas fallas de atención, sin acciones de mejoramiento
• Proteger la confidencialidad del análisis del reporte de eventos adversos
• Garantizar la confidencialidad del paciente y de la historia clínica.
Los elementos estratégicos para la mejora de la seguridad del paciente
La política institucional de Seguridad del paciente deberá estar coordinada con las líneas estratégicas en Seguridad del Paciente de la Política Nacional de Prestación de Servicios. Esta se operativizará a través de la acción coordinada de líneas de acción, agrupadas en cinco estrategias; tal como lo muestra la siguiente ilustración:
Estrategia 1: Estrategia Educativa
• Línea de Acción 1: Formación de Multiplicadores de la Política de Seguridad del Paciente
• Línea de Acción 2: Formación de verificadores de habilitación con enfoque de riesgo
• Línea de Acción 3: Promoción en la Universidades de la formación y la investigación en Seguridad del Paciente
• Línea de acción 4: acciones educativas dirigidas al paciente, su familia y la comunidad/
Estrategia 2: Promoción de Herramientas Organizacionales
• Línea de Acción 1: Promoción de estudios de prevalencia en prestadores y aseguradores
• Línea de Acción 2: Promoción de herramientas prácticas (reporte intrainstitucional, métodos de análisis, rondas de seguridad)
• Línea de Acción 3: Promoción del reporte extrainstitucional.
Estrategia 3: Coordinación de Actores
• Línea de Acción 1: Constitución del Comité Técnico para la Seguridad del Paciente y desarrollo de normas técnicas a través de la Unidad Sectorial de Normalización en Salud
• Línea de acción 2: Coordinación de aseguradores y prestadores alrededor de la política de seguridad del paciente
• Línea de acción 3: Promoción de incentivos para la seguridad del paciente en el marco de la estrategia de incentivos para la calidad del Sistema Obligatorio de Garantía de Calidad del Atención en Salud
• Línea de Acción 4: Coordinación de la acción de los organismos de Vigilancia y control con la política de seguridad del paciente/
Estrategia 4: Estrategia de Información
• Línea de acción 1: Plan de medios
• Línea de Acción 1: Promoción de experiencias exitosas
• Línea de Acción 2: Difusión de Alertas de Seguridad del Paciente

CLIC AQUÍ Y DÉJANOS TU COMENTARIO