La Difenilhidantoína sódica o fenitoína (Epamín®), medicamento anticonvulsivante introducido en la década del 40, disminuye en número e intensidad las crisis paroxísticas del dolor. Los resultados clínicos del uso del medicamento en la neuralgia son inconsistentes[1,8,24] y se requieren dosis altas para aliviar la sintomatología, produciéndose por este hecho efectos secundarios o tóxicos indeseables como la hipertrofia gingival, leucopenia, ataxia, etc., los cuales están descritos como cuadros de hipersensibilidad al medicamento. La dosis recomendada es de 300 a 400 mg/ día. Se puede administrar conjuntamente con la carbamazepina mejorando su efectividad.[1,24]
La Carbamazepina (Tegretol®), es un medicamento anticonvulsivante introducido en 1959 y es el medicamento de elección y con mejor efectividad en la neuralgia del trigémino. [1,3,4,6] La dosificación varía entre 400 a 1600 mg./día.
Los efectos indeseables más frecuentes con su administración son: somnolencia, mareos, náuseas, depresión leucocitaria, etc. e hipersensibilidad al medicamento. Aumenta el metabolismo hepático interactuando con otros medicamentos como las warfarinas.
Están descritas mejorías sintomáticas 18 hasta en un 80% de los pacientes.[1,6] Ha sido el único medicamento usado en varios estudios clínicos aleatorios de agentes anticonvulsivantes para la neuralgia del trigémino.[1,24] (Lea también: La Neuralgia del Trigémino, Etiopatogenia)
Se ha afirmado por algunos autores:
“Si no hay mejoría de las crisis dolorosas con la administración de la carbamazepina es necesario pensar en otra entidad clínica diferente a la neuralgia del trigémino”.[1]
El baclofen, medicamento antiespástico, es un transmisor que actúa principalmente en la sinapsis inhibitoria, ha demostrado ser efectivo en las crisis dolorosas del trigémino. [3,36] Se dosifica inicialmente con 5 mg/día y se puede medicar hasta 100 mg/día.
Sus efectos adversos más frecuentes son sedación, nauseas, hipotonía, debilidad e hipotensión arterial.
La amitriptilina (Tryptanol®), medicamento antidepresivo el cual ha sido ampliamente usado en el manejo del dolor en general y por supuesto también en la neuralgia del trigémino donde se ha informado mejoría sintomática tanto de la intensidad, como de la frecuencia de las crisis.[3,8,23]
Los efectos secundarios de su administración son más notorios en los pacientes mayores y estos son sequedad de boca, sedación, disfunción vesical, somnolencia y arritmias cardiacas. Se puede usar solo o asociado a medicamentos anticonvulsivantes.
La oxcarbazepina (Trileptal®), es otro anticonvulsivante derivado de radicales de la carbamazepina; publicados sus efectos benéficos en la neuralgia del trigémino inicialmente por Farango en 1987.[1] posteriormente por Zakrzeweska[38] en 1989 y Remillard[39] en 1994, ha sido ampliamente usado principalmente en Europa a partir de esta época.
Es un medicamento bien tolerado con menos efectos secundarios respecto a la carbamazepina; la dosis terapéutica es de 900 a 1.800 mg./día. (si es necesario se puede doblar esta dosis).
Los efectos adversos más frecuentes con su administración son fatiga, vértigo y ataxia, y se puede presentar igualmente somnolencia. Puede prescribirse conjuntamente con la carbamazepina.
El gabapentin (Neurontin®), anticonvulsivante de segunda generación, también ha demostrado ser efectivo en las crisis dolorosas y es otra alternativa a la carbamazepina. Los primeros casos fueron publicados por Scharter y Carrazana en 1997.[6,36,40,41]
La dosificación va de 600 a 2000 mg./día, es necesario dosificarlo cada 6-8 horas (los niveles séricos máximos duran entre 8-12 horas); usualmente es bien tolerado pero a dosis altas produce somnolencia, mareos, fatiga, ataxia, etc. Se puede usar sólo o asociarse a la carbamazepina.
La lamotrigina (Lamictal®), es un medicamento anticonvulsivante y también otra alternativa a la carbamazepina.
Su utilización en la neuralgia del trigémino fue inicialmente publicada por Lunardi en 1997,[6,42] y ha sido evaluado en un estudio aleatorio de medicamentos anticonvulsivantes para la neuralgia del trigémino.[6,24,43] Ha demostrado efectos benéficos al alcanzar la dosificación de 400 mg./día. Presenta efectos adversos como hipersensibilidad, mareos, ataxia y malestares estomacales.
– Bloqueos:
Del nervio periférico, el cual se puede realizar con anestésicos locales o con drogas neurotóxicas como el alcohol absoluto o la toxina botulinica tipo A aplicados sobre el nervio. son útiles por tiempo limitado o como prueba terapéutica, pues su efectividad permite realizarle al paciente procedimientos quirúrgicos más radicales o definitivos. El efecto máximo con el uso del alcohol absoluto en la lesión del nervio periférico es de 1-2 años.[ 8]
El bloqueo del ganglio de Gasser o trigeminal, se realiza en forma percutánea con anestésicos locales, alcohol absoluto, glicerol[4,9], radiofrecuencia[4,9] o balones.[ 4,9] Se describen mejorías de la sintomátologia entre 1- 8 años después del realizar el bloqueo o la lesión de la raíz. Cuando el dolor reaparece es necesario repetir el procedimiento, pero es usual que con el tiempo las recidivas se tornen cada vez más frecuentes e inefectivos los bloqueos.
Las lesiones del nervio o del ganglio con alcohol absoluto permanecen por un máximo de 5 años en el 40% de los casos y pueden producir disminución en el reflejo corneano ipsilateralmente. En la lesión producida por la radiofrecuencia están informadas mejorías hasta del 96%, y recidivas del 50% a los 2 años o en un tiempo máximo hasta de 10 años. [4,9]
En este procedimiento básicamente se comprometen las fibras A delta y las fibras C del nervio y no se lesionan las fibras A, las cuales transmiten la sensibilidad táctil y propioceptiva, disminuyendo así los efectos secundarios de la lesión como la anestesia táctil en el territorio comprometido por la lesión y la abolición del reflejo corneano.[4,9] –
Quirúrgicos:
• Neurectomía Periférica, procedimiento que puede disminuir la frecuencia de las crisis dolorosas, especialmente al eliminar la zona “gatillo” y los estímulos periféricos de la cara; pero usualmente las crisis continúan igual en intensidad y deja anestesia facial permanente.
• Rizotomía del ganglio de Gasser por craniectomía temporal y extradural (lesión ganglionar) llamada cirugía de Frazier-Spiller[4] o por craneotomía en la fosa posterior y rizotomía directamente en la raíz del trigémino (lesión postganglionar); a través de las cuales se puede realizar sección de las raíces comprometidas sin lesionar los ramos oftálmico y motor del trigémino. Mejora la sintomatología, pero el paciente presenta anestesia total en el territorio de la raíz lesionada.
• Tractotomía Trigeminal, o sea la destrucción de los tractos descendentes del sistema trigeminal en la médula dorsal; es la llamada cirugía de Sjökvist y se puede realizar por craneotomía o por cirugía estereotáxica y ésta actualmente está recomendada en dolor intratable.[4,9,44]
• Estimulación Cortical Crónica; procedimiento cuya indicación básica es en dolor crónico. Ha sido usado en la neuralgia del trigémino con mejoría de la sintomatología y las indicaciones de este procedimiento quirúrgico en esta entidad clínica no están aun claros, pero se realiza básicamente en los pacientes que no han mejorado con los tratamiento médicos o quirúrgicos convencionales o presentan recidivas de la sintomatologia después de ellos.[4,9,44,45]
• La Radiocirugía, inicialmente realizada por Lexsell en los años 50 en el ganglio del trigémino sin buenos resultados,[8,45] se efectúa actualmente en la raíz del trigémino a nivel del ingreso de la misma al tronco cerebral.[46,47]
Para realizar este procedimiento es necesario la localización de la raíz con equipos de alta resolución. Se ha usado en aquellos pacientes que no han mejorado con tratamiento médico o quirúrgico convencionales y en otros con tumores en el área del trigémino.
Los informes de este procedimiento afirman que no hay deterioro de la sensibilidad facial y reportan mejorías hasta del 80% en la sintomatología.[46,47] No hay publicaciones de seguimiento y recidivas a largo tiempo.
• Descompresión Vascular del Trigémino con Técnica Microquirúrgica por Craniectomía Suboccipital, conocida como cirugía de Jannetta, es un procedimiento quirúrgico a través del cual se separa el nervio del vaso arterial o venoso aberrante en su localización que lo comprime y distorsiona, con una técnica muy poco invasiva sobre las estructuras nerviosas o vasculares.
Ofrece la mejoría de la sintomatología con pocas complicaciones, no deja secuelas y es poco mórbida (7%) al no dejar las anestesias en los territorios radiculares como cuando se realizan los bloqueos o las rizotomias.[35]
En las series quirúrgicas publicadas más numerosas están descritas recidivas que varían entre un 1-4%.[31,32] Para entender mejor esta técnica quirúrgica es necesario revisar la anatomía quirúrgica de la fosa posterior y las relaciones vasculares del trigémino en esta región.
Así, Rhoton en 1975,[26] describió la relación compleja entre los nervios, superficies y fisuras cerebelosas y las arterias de la fosa posterior (la basilar, las vertebrales y las cerebelosas) con el tronco cerebral determinando la existencia de tres complejos neurovasculares en la fosa posterior; los complejos superior y medio serán determinantes en el conflicto vascular causantes de la patología en la compresión del trigémino.
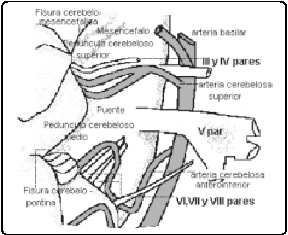
Complejo Neurovascular. (Dibujo del Autor Modificando Conceptos de Rhoton A.[26,27]).
El complejo neurovascular superior, está formado por la arteria cerebelosa superior; los III, IV y V pares craneanos, el mesencéfalo, la fisura cerebelo-mesencefálica, el pedúnculo cerebeloso superior y la superficie cerebelosa superior o tentorial. El complejo neurovascular medio, está formado por la arteria cerebelosa anteroinferior, el VI, VII y VIII pares craneanos, o protuberancia, la fisura cerebelopontina, el pedúnculo cerebeloso medio y la superficie petrosa del cerebelo.
La técnica quirúrgica de la descompresión microvascular, se realiza con el paciente en decúbito lateral bajo anestesia general y posición de Fowler a 20º. Se efectúa incisión retroauricular, vertical y retromastoidea.
Posición en la mesa quirúrgica
Craneotomía en la región suboccipital inferior y medianamente al seno transverso. Usualmente es necesaria la coagulación y corte de venas petrosas posteriores y superiores al cerebelo.
En la técnica quirúrgica inicialmente descrita por Gardner, Rand, y Jannetta[7,15,48] se colocaba gel-foam en la zona del conflicto o de la compresión del nervio por el vaso arterial o venoso aberrante, pero se presentaron recidivas y al reintervenir los pacientes se encontró absorción del material gelatinoso por lo cual se adoptó colocar músculo con fascia localmente; actualmente se ha propuesto colocar prótesis sintéticas como el dacrón o el teflón.[4,9,15] .
Incisión occipital inferior y medianamente al seno transverso. (Dibujo del autor-Modificado de Rhoton [27]).
Nosotros siempre colocamos músculo con fascia entre el vaso aberrante y el nervio, pues así no tenemos recidivas por esta causa. Aparentes déficits postoperatorios en territorios sensoriales regresan completamente o desaparecen hasta 1 año después de la cirugía, el daño producido en el nervio durante la disección no es esencialmente la causa de la desaparición del dolor.
Inicialmente Gardner y Sava sugirieron realizar durante el procedimiento quirúrgico trauma local al nervio (consistente en un masaje al nervio y lo denominaron “neurolisis”) en el momento de la descompresión (J. Neurosurgery 19: 240-247, 1962) pero informes posteriores proponen no realizarlo, pues no se cambia el pronóstico ni el manejo del dolor.[9,31,32,49,50,51] Se describe una tasa de recurrencia del 1-6 % con una mortalidad quirúrgica del 1% y en las grandes series una morbilidad del 7%.[31,32,35]
Técnica Quirúrgica
Descompresión del Nervio Trigémino de la Arteria Cerebelosa Superior
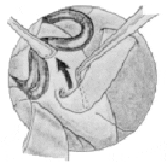
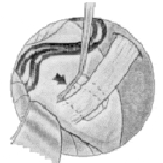
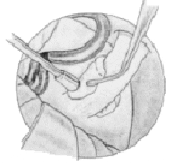
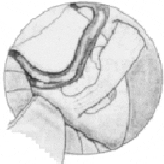
Se separa el nervio del asa vascular que lo comprime.
Se coloca entre el nervio (zona REZ) y el asa vascular el implante (músculo, teflón, etc.).
Es necesario observar el implante separando totalmente el asa vascular del nervio.
Situación final después de la descompresión.
