El concepto que se tenía hace varios años de “Enfermedades Tropicales” (se pensaba en un tipo de medicina exótica, como se llamaban en Europa, la malaria y amebiasis) ha cambiado totalmente en la actualidad. Y específicamente para la amebiasis en el sentido de considerarla como enfermedad universal a la que puede ser susceptible cualquier ser humano que viva en cualquier sitio del mundo. Al final se explicará el tratamiento actual de la amebiasis.
Actualmente esta parasitosis cobra especial interés por los estudios inmunológicos, enzimáticos, epidemiológicos, metabólicos y terapéuticos que se desarrollan en centros muy especializados y se supone, con fundamento lógico, que no estará lejos el día en que se disponga de una vacuna eficaz contra esta enfermedad que ataca a mucha gente.
Es causa de ausentismo al trabajo, incapacita por períodos largos a muchos pacientes por la complicación hepática y muchas veces es causa de mortalidad en los llamados casos de amebiasis invasora-fulminante.
En este escrito solo se explicará lo referen te al aspecto epidemiológico y preventivo y, además, se hará énfasis para combatir ideas diagnósticas equivocadas con la entidad colon irritable. (Lea también: La Asociación Médica Americana y el Derecho a Morir Dignamente)
Doctor Alberto Albornoz-Plata, F.A.C.P.
Académico de Número
Prevalencia y susceptibilidad de la amebiasis
La amebiasis se considera como una enfermedad mundial, pero la mayor frecuencia es en aquellos lugares en donde las condiciones higiénicas ambientales son defectuosas. En especial lo referente al correcto suministro de agua potable, al buen tratamiento de las excretas y al control sanitario de los alimentos. Por este motivo, en los países sub-desarrollados, o mejor subprivilegiados, y en las clases socio-económicas débiles, es donde más se encunetra esta enfermedad.
Se ha calculado que en el mundo, el 20% de la población alberga la Endamoeba histolytica (l). Pero la gran mayoría no se consideran enfermos ya que son simplemente “eliminadores” o portadores sanos de quistes.
Los cuales sin ser enfermos sí necesitan tratamiento específico por el peligro que representan para la comunidad por poder diseminar la enfermedad. Y en un momento dado poder padecer la forma activa o invasora de la amebiasis. Este solo aspecto complica aún más la epidemiología y la profilaxis de esta parasitosis.
Prevalencia de la amebiasis
Para Colombia, por métodos coproacópicos, se han citado distintas cifras: 23.6% de acuerdo con la Investigación Nacional de Morbilidad efectuada en 1965- 1966 (2). Cifra igual a la encontrada por una comisión de la Sociedad Colombiana de Gastroenterología (3) del 23.67 % sobre 138.193 observaciones verificadas en 3 zonas distintas del país: fría, templada y cálida (véase el cuadro que se anexa).
Estas dos cifras guardan relación estadística con otra reciente, obtenida por el método de serodiagnsotico del 33% encontrada en reclutas del ejército (sobre 2.963 casos) por G.R. Healy.
El absceso hepático amebiano es la complicación más frecuente. Su incidencia ha servido de parámetro para precisar más la frecuencia de la amebiasis clínica (5).
Mayor incidencia en hombres
Esta complicación es mucho más frecuente en el sexo masculino que en el femenino. Por ejemplo, en Colombia se citan cifras de 85 % en hombres (6) sobre un total de 164 casos observados en el hospital de San Juan de Dios en el lapso de septiembre 1952 a abril de 1961. Lo cual indica que la incidencia del absceso hepático es muy baja.
Otro autor colombiano (7) también da mayor preponderancia al sexo masculino. 93.2 % sobre un total de 44 casos observados en 26.927 pacientes en la ciudad de Santa Marta. Finalmente, otro autor (8) revisa 20 casos en una clínica de Bogotá entre 1968 y 1971, encuentra que 17 son hombres. En México la incidencia del absceso hepático a nivel hospitalario es más alta que la nuestra: es del 2% y en material de autopsia es del 3.2%(9).
En un estudio en que se contemplan 29 hospitales en México (10) sobre 278.425 casos se encontraron 1.804 (0.7%) casos de absceso hepático y de un total de fallecidos de 12.171, 144 fueron por absceso hepático (1.9%); también en esa encuesta, el sexo masculino es el más atacado, 74%.
Se ha querido averiguar el por qué de la mayor incidencia de hombres sobre mujeres en la aparición del abseceso hepático y lo más posible es que sea debido a un factor hormonal: la presencia de estrógeno, que sirve de estímulo para el sistema reticulo-endotelial (11).
Esta hipótesis se basa en la observación de 1.389 historias clínicas de absceso hepático y 3.000 de autopsia con 130 casos; este estudio demuestra que la amebiasis del colon no tiene relación sobre el sexo y que al contrario el sexo masculino es el más atacado con el absceso; se encontraron 8 casos en embarazadas con O % de mortalidad y 20 con estado de puerperio con 45 % de moralidad.
El 95 % de las mujeres fallecidas estaban en hipoestrogenismo (por menopausia o por puerperio). Esta hipótesis hormonal ha encontrado respaldo al hacer experiencias en Hamster inoculados con amebas comparado con otro grupo que fue protegido con estrógenos naturales.
El absceso se produce en el 81.8% de los animales no protegidos y solo en el 1.2% de los protegidos y actualmente se encuentra en estudio la posibilidad de esta terapéutica hormonal para la amebiasis hepática en la época del puerperio o menopausia (12).
Existe otro hecho importante en relación con el absceso hepático. Consiste y esto es fácil de apreciar, que es muy raro, la repetición de esta complicación en el mismo individuo. Se interpreta como una cuestión de inmunidad: de 1.000 casos observados en 6 años, sólo se aprecia repetición en el 0.3 %(13).
Mecanismo de contagio de la amebiasis
El hecho de tener un paciente con amebiasis clínica (invasora) o asintomática (portadores o eliminadores de quistes) se interpreta desde el punto de vista epidemiológico como un “corto circuito” entre la boca de un susceptible y la descarga intestinal de un portador.
Mecanismo indirecto de coprofagia
En último análisis es un mecanismo indirecto de coprofagia: alimentos, bebidas, utensilios de cocina, etc., entran en contacto con “manos sucias”, moscas, cucarachas. Así es la manera como el quiste se vehiculiza para producir la fuente de infección, de donde el susceptible va a “beber o a comer”, el quiste.
Se debe hacer mención que la amibiasis es posiblemente la única enfermedad contagiosa en la cual el caso agudo, el paciente disentérico cuyos síntomas son debidos al trofozoito, no transmite la enfermedad a otra persona, pues el trofozoito en el medio exterior, al eliminarse por las heces, se destruye; el único mecanismo de contagio es el quiste.
Cruce de aguas negras como mecanismo de contagio de la amebiasis
Otro mecanismo de contagio, de importancia en ciudades en plan de desarrollo y de construcciones permanentes, es el llamado “cruce de aguas negras”; la cañería subterránea de aguas potables y la de aguas negras, durante demoliciones, construcciones, tráfico pesado, etc., se pueden dañar y presentar escapes y de esta manera el agua potable se pude hacer contaminante.
En esta forma se presentó una epidemia hace muchos años en Chicago y que sirvió de ejemplo demostrativo en Medicina preventiva, de una epidemia registrada en un gran hotel, en donde se observaron 1.050 casos de amebiasis disentérica con 50 muertos (14).
Otra vía de contagio, común en algunos países, se debe a la costumbre del uso de aguas negras e incluso heces para abonar tierras. Es interesante recordar que el quiste es poco resistente al calor, pues se destruye a 68°C y en cambio es muy resistente a bajas temperaturas; de ahí que los alimentos cocidos o que han tenido acción del calor son menos infectantes que los alimentos fríos (ensaladas, sandwiches, bebidas, hielo, helados, etc.).
El papel jugado en esta transmisión alimenticia por los manipuladores de alimentos es de capi tal importancia para la diseminación crónica y permanente de la enfermedad y su con trol sanitario será imperioso y constante.
Los americanos hablan de las 3F (food-finger-flies) como un resumen de la transmisión de la amebiasis y este trípode debe recordarse siempre (15).
El parásito de la amebiasis y enfermedad que produce
El parásito protozoario, Endamoeba histolytica es el responsable de la enfermedad amebiasis. Este parásito se perpetúa por medio del quiste el cual es solamente producido por el trofozoito tetrógeno o forma minuta (16).
Es inofensivo al hombre, pero que por diversas circunstancia posiblemente exaltación de la flora intestinal (17), enfermedades intercurrentes, ingestión excesiva de alcohol y alimentos irritantes, evoluciona hacia el trofozoito invasor (Eritrofago) o forma vegetativa que ataca los tejidos, determinando la enfermedad.
Por este motivo, se reconoce en la Endamoeba histolytica 3 formas: la forma minuta, trofozoito invasor y quiste (18). En el esquema que se anexa se explica este concepto. (ver esquema No.1).
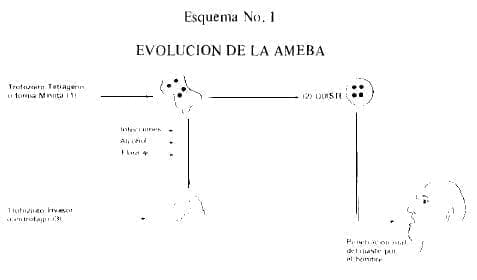
Se dá el nombre de amebiasis cuando se encuentra el quiste o trofozoito en el examen coprológico pero se deben distinguir dos formas: una asintomática, que es la portadora de los quistes, sin síntomas ni lesiones pero interesa por la diseminación que puede hacer de la enfermedad y otra invasora (19) en la cual el trofozoito invasor (no el trofozoito tetrógeno) entra en contacto con los tejidos, los destruye y ocasiona síntomas produciendo el llamado Cuadro Disentérico, con sus 3 síntomas básicos: evacuaciones mucosanguinolentas, cólico y pujo.
Por eso la diferencia que se hace entre estar parasitado (presencia de quistes) y estar enfermo (Síndrome Disentérico). En un estudio de 1.000 pacientes parasitados, el 33.4% eran asintomáticos, el 51.7% tenía trastornos en el funcionamiento del colon de tipo inespecífico (posible colon irritable), el 5.4% presentaba síndrome disentérico y la rectoscopia mostró sólo el 8% con lesiones amebianas, típicas de la mucosa (20).
Amebiasis invasora
La amebiasis invasora ataca esencialmente la mucosa del colon y el hígado y raramente la piel, aparato genital, cerebro (21 X22)(23). Ver Esquema No. 2 (Etiopatogenia, Amebiasis). El trofozoito invasor ataca los distintos tejidos gracias a una serie de distintas enzimas como la glucosa-8-fosfatasa, adenosin-trifosfatasa, deshidrogenosa glutámica y fosfatasa ácida y alcalina (24).
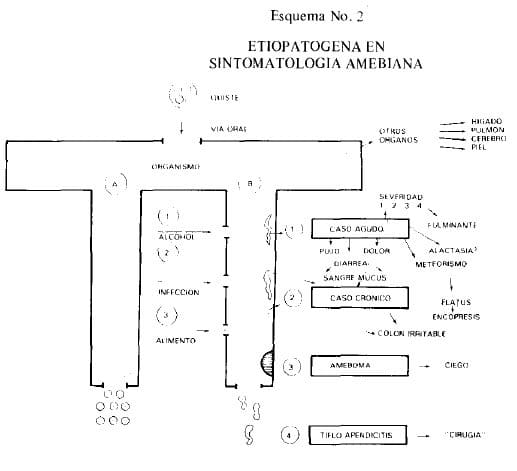
Por estar en contacto con los tejidos, la ameba determina cambios inmunológicos, de tipo antígeno-anticuerpo. Por ese motivo se hacen reacciones serológicas que simplemente van a poner en evidencia en el suero del enfermo la presencia de anticuerpos que van a reaccionar con un antígeno, obtenido de cultivos axónicos de Endamoeba histolytica y que sirven estas reacciones para el diagnóstico de la enfermedad y será de utilidad sólo para los casos agudos. Es decir, cuando el parásito ha estado en contacto con los tejidos (forma invasora) y no tendrá efecto si este contacto no ha existido (portadoras de quistes).
El diagnóstico de la amebiasis se hace por los sistemas clínicos convencionales, por coproscopia, endoscopia, radiología (25) y por exámenes serológicos. De éstos se utiliza la hemoaglutinación indirecta, usando un antígeno de un cultivo axénico. Prueba dellatex (en que se utilizan partículas de latex cubiertas con el antígeno axénico) y la titulación de anticuerpos (26).
Se sabe que el anticuerpo amebiano se localiza en la inmunoglobulina G y en la actualidad se usa con éxito el sistema de diagnóstico serológico por inmunoelectroforesis cruzadas.
Medidas de prevención para el contagio de la amebiasis
El controlo profilaxis de la amebiasis contempla varios puntos relacionados tanto con el paciente y/o susceptible como con el medio ambiente. Es una relación constante y permanente de trabajo entre las autoridades sanitarias del país y el médico tratante. Éste debe educar a su paciente (28) explicándole en qué consiste la enfermedad y qué medidas debe tomar para evitar nuevos ataques posteriores de la enfermedad. Y así combatir ideas extrañas que tienen ciertos pacientes en relación a la enfermedad.
Las distintas medidas profilácticas comprenden las siguientes:
a) Medidas ecológicas
1) Control sanitario adecuado de los excreta humanos; sistemas correctos de ingeniería sanitaria para control de aguas negras y/o su substituto en zonas rurales.
2) Control de agua potable, previniendo a tiempo los cruces con aguas negras.
3) Control y medidas de educación sanitaria para los manipuladores de alimentos: restaurantes campestres, vendedores ambulantes, etc. etc.
4) Control adecuado de basuras, con recipientes adecuados para evitar el estímulo de los vectores, moscas domésticas y cucarachas. La mosca al depositarse en material infectado (basuras, heces, etc) puede transportar en sus patas el quiste y depositarlo luego en alimentos no protegidos.
También se han realizado estudios y se sabe que la mosca puede tragar heces humanas y luego al realimentarse arroja los quistes en sus deyecciones y en el vómito (29). Cosa similar sucede con la cucaracha en la que sus deyecciones contienen quistes hasta 48 horas después de haber comido material contaminado. Se debe recordar que la cucaracha es muy común en tierras calientes y que en el día está cerca de aguas y letrinas y en las noches buscan las cocinas y hornillas en donde fácilmente puede contaminar los alimentos. (30).
b) Medidas sobre el susceptible y el paciente
1) Correcto aseo de las manos
Con mayor razón, si la persona por su nivel educativo (obreros, etc.) toma los alimentos directamente con las manos. En el mugre acumulado en las ranuras ungueales se han podido detectar quistes (31).
2) Tratamiento adecuado de todo enfermo y/o portador.
Este último puede dar antecedentes claros de amebiasis anterior (portador convaleciente) o puede suceder que nunca haya tenido esos antecedentes (portador contacto).
De todas maneras, el hallazgo del quiste en el examen coproscópico obliga a un tratamiento exacto. En la actualidad se dispone de drogas muy efectivas como el metronidazol, tabletas de 250 mg. en dosis, para dar 2.40 gro al día por 10 días (32), e incluso solo por 5 días (33).
Los estudios farmacológicos sobre el metronidazol informan que con 250 mg. por vía oral, al cabo de una hora, en la sangre hay una concentración de 3-4 gammas por cc. Y en cultivos las concentraciones de .5 m. gammas es amebostática y en concentración de .75 m. gammas es amebicida (34). Esta droga tiene la ventaja de obrar a nivel luminal y tisular. Su acción secundaria, tipo antabuse, puede considerarse como una ventaja en el control del alcoholismo.
3) Prevención por drogas
Este punto ha sido muy debatido (35)(36)(37) y existen argumentos en pro y en contra; sin embargo, parece que el metronidazol tiene acción preventiva en dosis de 1.5 gr. diarios por 10 días, cada año. Un importante trabajo a este respecto llevado a cabo en México en donde la incidencia de amebiasis invasora hepática (por consiguiente intestinal) es muy alta, consistió en estudiar grupos protegidos de 15.468 personas en un grupo, otro de 17.109 y un tercero de 57.815.
Por dos años en esos grupos no hubo ninguna manifestación de amebiasis y al tercer año solo se encontraron 3 casos. En cambio, los grupos testigos, sin protección, se encontraron 200 casos en el primer año, 183 y 149 en el tercer año. El estudio estadístico de estas cifras tiene un valor significativo (38).
4) Posibilidad de prevención por vacunación
Los estudios inmunológicos en los cuales se ha avanzado notablemente, pues se pueden titular la cantidad de anticuerpos y su presencia mediante reacciones serológicas, sirve para hacer un diagnóstico y por disponer de un antígeno purificado, obtenido de medios anémicos, la histolicitina, hacen prever que en un plazo no muy lejano, se podrá disponer de una vacuna útil para la prevención de esta enfermedad. Sobre el particular, se adelantan estudios experimentales y en humanos (39), (56).
5) Medidas de educación higiénica
Estas medidas que comprenden la educación a todo paciente con amebiasis invasora o simplemente portador, dadas directamente por el médico son indispensables. Se debe explicar cómo se hace el contagio; cómo se debe evitar la reinfección, etc. etc.
Diversos folletos (40) con esquemas fáciles y atractivos para motivar su entendimiento, los cuales deberían de estar en las aglomeradas salas de espera de instituciones oficiales, consultorios médicos, etc. De esta manera se obtendrá la colaboración del público en general y se concientizará más este problema, serán de máxima ayuda.
En los países en donde se solicita un carné de sanidad para los manipuladores de alimentos, será de utilidad exigir un examen serológico para amebiasis u otro método diagnóstico. Y a los positivos tratarlos y explicarles cómo ellos pueden “repartir” la enfermedad a sus clientes y qué medidas deben observar para evitar el contagio.
Amebiasis y colon irritable
El término de “colitis crónica” se ha popularizado mucho entre el cuerpo médico y por el hecho de encontrar quistes de Endamoeba histolytica en las heces se hace el diagnóstico de “AMEBIASIS CRONICA”.
Otras veces y generalmente por el consumo de alcohol y/ o alimentos ofensivos o irritantes presenta el paciente crisis de diarrea y se le diagnostica un episodio de amebiasis. Cuando el paciente intolera la leche manifestada por meteorismo con diarrea, se le informa al mismo que son “amebas” y se prescribe un tratamiento para este parásito.
Considero que sobre el particular hay un error diagnóstico. Se trata en esas circunstancias de un cuadro de colon irritable. La amebiasis invasora tiene un cuadro clínico bien característico y la presencia de trofazoitos en las heces y presencia de ulceraciones en la rectoscopia confirman el diagnóstico. El tratamiento es muy exacto y se puede garantizar la curación de la enfermedad (41).
El portador de quistes no presenta lesiones tisulares y la presencia de quistes no tiene por qué producir síntomas. Ese paciente puede tener manifestaciones clínicas digestivas y en esas circunstancias es más lógico sospechar un colon irritable (42) (43) (44) (45). Ahí el tratamiento sería psicoterapia, dieta, sedantes y claro, agregar el tratamiento para amebiasis pues todo portador debe ser tratado como se explicó anteriormente.
Pero este tratamiento no tiene utilidad para el control o para mejorar un colon irritable. Y si excepcionalmente esto sucede, se debe atribuir a una acción placebo y más en aquellos pacientes psicorígidos y con amebofobia.
En el paciente intolerante a la leche es más lógico sospechar una insuficiencia de lactasa (46) – (48) – (52). O a un estado alérgico a la leche y/o a otros alimentos. (47).
Tratamiento para la amebiasis
En toda enfermedad transmisible, el aspecto de tratamiento es el complemento de su estudio epidemiológico, ya que al suprimir la fuente de infección por drogas específicas, se “cierra” el caso y se evita la diseminación de la enfermedad.
Desde el histórico escrito del Dr. Fedor Aleksandrovich Lesh (Losh) nacido en 1840 y muerto en 1903, sobre el descubrimiento de la Ameba Histolítica en agosto de 1873, en el paciente ruso J. Markow del distrito de Arkangel (49), mucho se ha adelantado sobre el estudio de la ameba y su agresividad sobre el organismo humano.
Hay que destacar los grandes avances logrados en su tratamiento. Y gracias a los estudios de Powell y Gordeeva sobre la eficacia del Metronidazol, como droga electiva en el tratamiento de la amebiasis intestinal y hepática (50-51).
Las formas inyectables, intravenosas de Metronidazol y Ormidazol, se reservan para formas muy severas de la enfermedad tanto in te stinal , hepática, etc. El Ormidazol í.v. es de 500 mg. para 3 mI. para diluir en solución salina, Ringer o Dextrosa.
Se aplican 500-1000 mg. en 24 hrs. por un período de 5-10 días. El Metronidazol i.v. corresponde a una solución al 5%en 100 mI, listo para su uso, sin combinar con otras soluciones i.v. Se administra cada 8 hrs. 100 mI. (500 mg.) por 3 a 7 días. (Cuadros No.1 a 4).
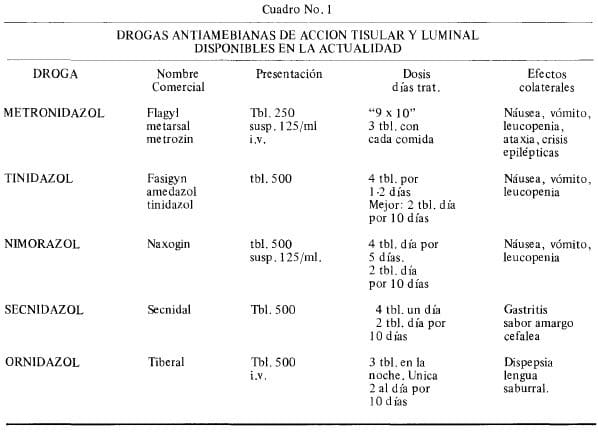



Debe recordarse siempre la acción útil del Metronidazol y derivados en el tratamiento de la giardiasis, tricomoniasis y últimamente sobre anaerobios, en especial las formas i.v.
La acción antabuse de estos imidazoles, se debe informar siempre a los pacientes. En ocasiones su uso sin existir una amebiasis, es útil en el tratamiento del alcoholismo.
Pata la amebiasis hepática, se usa el Metronidazol y se puede adicionar en casos graves con dehidroemetina y cloroquina (ver cuadros).
Conclusión sobre el tratamiento y la epimediología de la amebiasis
En conclusión, puede afirmarse que en la actualidad la amebiasis intestinal y hepática, tienen un tratamiento muy específico y efectivo en el 90-96%. Gracias al descubrimiento del Metronidazol y sus derivados actuales más potentes y de vida media más larga.
Algunas molestias dispépticas observadas en el 5% de los pacientes con este tipo de drogas se corrigue fácilmente si se administra concomitantemente Metoclopramida por vía oral. Es aconsejable prolongar el tratamiento por 10 días (52). La acción antabuse se debe explicar al paciente, para efectos de abstención de alcohol durante el tiempo de tratamiento específico.
Las drogas luminales prácticamente ya no se usan, ya que el Metronidazol en dosis orales de 2 grs. al día se elimina en las heces en cantidad de 14-120 mgrs. Por 100 grs. de heces (53)y marcando la droga con C-14, con dosis de 750 mg. al día, aparece el 14% de la droga en las heces. Significa la muy buena acción luminal de este tipo de droga amebicida (54).
La forma parenteral del Metronidazol y del Ornidazol, está indicada en las formas muy severas de infección amebiana intestinal o hepática. Debe recordarse la acción sobre anaerobios del Metronidazol y Ornidazol por vía i.v.en casos de sepsis. En casos de “amebiasis crónica”, que no mejoran con tratamiento antiamebiano específico, debe considerarse la posibilidad de un diagnóstico de COLON IRRITABLE (55).
Es probable que paralelamente en el transcurso de una amebiasis exista un cuadro de ALACTASIA (48). De ahí la marcada intolerancia a la leche de prácticamente todos los pacientes con amebiasis.
NOTA: La bibliografía está a disposición de los interesados, en la Academia.


Saludos. Me puede ayudar con la bibliografía número 53 por favor