¿Cuál estrategia de nutrición parenteral, agresiva versus conservadora, es más efectiva (ganancia pondoestatural, tiempo para recuperación del peso de nacimiento) y segura (mortalidad, tolerabilidad y complicaciones) para el manejo nutricional inicial del prematuro en quien no está indicada la alimentación enteral o requiere de soporte nutricional parenteral?
Respuesta basada en evidencia
La evidencia sugiere que la alimentación parenteral temprana y agresiva mejora la incorporación de proteína y el crecimiento somático en los prematuros, hasta su egreso de la unidad neonatal, sin aumentar la mortalidad o las complicaciones frecuentes de la prematuridad. (Ver también: Guía Clínica para Recién Nacido Prematuro, Introducción)
Calidad de la evidencia: Baja
Recomendación
9. En los prematuros en quienes no se indique inicio temprano y aporte suficiente de alimentación enteral u oral, se sugiere iniciar dentro de las primeras 24 horas de vida, un esquema agresivo de nutrición parenteral: aporte elevado de proteínas y lípidos y suficientes carbohidratos.
Esta conducta puede acortar el tiempo necesario para llegar al periodo de crecimiento estable sin incrementar riesgos.
Recomendación débil a favor de la intervención.
¿En el recién nacido prematuro en quien esté indicado diferir la alimentación enteral nutritiva y esté recibiendo nutrición parenteral adecuada (usualmente menores de 1500 g de peso al nacer o con menos de 32 semanas de edad gestacional), el inicio de alimentación enteral trófica comparado con reposo intestinal se asocia con una reducción en el tiempo en que se una alimentación enteral completa sin aumentar el riesgo de mortalidad ni las complicaciones?
Respuesta basada en evidencia
No hay evidencia directa de que la alimentación trófica con volúmenes pequeños de calostro o leche materna reduzca el tiempo necesario para alcanzar una alimentación enteral completa. Los estudios evaluados utilizan principalmente fórmulas lácteas para prematuros y cantidades variables de leche humana. Estos estudios no muestran ventajas de la alimentación trófica frente al ayuno, pero tampoco evidencian aumento de riesgos o complicaciones.
Calidad de la evidencia: Baja
Recomendación
10. Se recomienda que en los neonatos con muy bajo peso al nacer (menos de 1500 g) o muy prematuros (menos de 32 semanas de gestación) se inicie de manera temprana una alimentación enteral trófica con calostro de la madre. Hay evidencia de que la alimentación enteral trófica no incrementa riesgos y complicaciones, y es muy probable que la administración de calostro tenga efectos beneficiosos.
Recomendación fuerte en favor de la intervención.
En el recién nacido prematuro en quien se inicia alimentación enteral, ¿cual es la estrategia de progresión de la alimentación enteral mas efectiva (menor tiempo para alcanzar para alimentación enteral completa) y segura (tolerabilidad, no incremento de riesgo de mortalidad ni complicaciones como enterocolitis necrosante)?
Respuesta basada en evidencia
Hay evidencia de que la progresión rápida en el volumen de alimento administrado por vía enteral (incrementos de alrededor de 30 ml/Kg/día) no afecta la tolerancia enteral, no incrementa el riesgo de enterocolitis necrosante ni la mortalidad por todas las causas, y sí disminuye el tiempo necesario para alcanzar una alimentación enteral completa. No hay suficiente evidencia en el subgrupo de los prematuros con pesos menores de 1200 g.
Calidad de la evidencia: Moderada
Recomendación
11.A. El recién nacido prematuro sano cercano al término (con peso mayor de 1500 g al nacer) DEBE iniciar lactancia materna tan pronto como sea posible.
Recomendación fuerte a favor de la intervención.
11.B. En el recién nacido prematuro en quien ya se completa la fase de alimentación trófica (primeros 3 a 5 días), se recomienda hacer una progresión rápida de la alimentación enteral (25-30 cc/Kg/d) para alcanzar más rápidamente una alimentación enteral completa sin incrementar problemas de tolerancia ni el riesgo de enterocolitis necrosante. La evidencia en los menores de 1200 g es insuficiente, por lo que en este subgrupo se recomienda hacer incrementos moderados (15-20 ml/Kg/día).
Recomendación fuerte a favor de la intervención.
Los expertos que desarrollan la recomendación sugieren el siguiente esquema como guía de protocolos de progresión de alimentación enteral en prematuros:
ESQUEMA |
|||
Cantidad |
Duración |
Frecuencia de Administración |
|
| <1000 g | inicio al 2° día | ||
| AEM* | 10cc/k/d | por 5 a7 días | c/6hrs |
| Incremento | 10-20cc/k/d | c/2hrs | |
| 1001-1200 g | inicio al 2° día | ||
| AEM | 20cc/k/d | por 5 días | c/6hrs |
| Incrementos | 20-30cc/k/d | c/2hrs | |
| 1201-1500 g | inicio al 2° día | ||
| AEM | 20cc/k/d | por 5 días | c/6hrs |
| Incrementos | 30cc/k/d | c/3hrs | |
| 1501-2000 g | inicio al 1er día | ||
AEM |
|||
| I fase | 20-25cc/k/d | por 3 días | c/6hrs |
| II fase | 20-25cc/k/d | por 2 días | c/3hrs |
| Incrementos | 30-40cc/k/d | c/3hrs | |
En el recién nacido prematuro en quien se inicia alimentación enteral, ¿cual es la estrategia de alimentación enteral mas efectiva (crecimiento y desarrollo) y segura (tolerabilidad, no incremento de riesgo de mortalidad ni complicaciones como enterocolitis necrosante), fórmula láctea para prematuros o leche materna?
Respuesta basada en evidencia
La alimentación enteral con leche materna se asocia con mejor tolerabilidad y menor riesgo de ECN o de cirugía por ECN. La velocidad de ganancia de peso es mayor con fórmulas lácteas para prematuros, pero no hay evidencia de mejor talla o perímetro cefálico. La fortificación o suplementación de la leche materna mejora la tasa de ganancia de peso (se discute en otra recomendación).
Calidad de la evidencia: Baja
Recomendación
12. Se recomienda iniciar la alimentación del recién nacido prematuro con leche humana de su propia madre (preferiblemente el calostro), principalmente para disminuir el riesgo de enterocolitis necrosante.
Recomendación fuerte a favor de la intervención.
¿En recién nacidos prematuros, el inicio de la estimulación de la succión (incluyendo succión no nutritiva) antes de la semana 34 comparado con inicio luego de la semana 34 se asocia con mayor éxito de la lactancia materna exclusiva y estancia hospitalaria más corta?
Respuesta basada en evidencia
La estimulación de la succión iniciada tempranamente (antes de la semana 33 o 34) se asocia a estancia hospitalaria más corta, una mejor transición de la alimentación enteral con sonda a una alimentación enteral completa; y no se evidencian efectos adversos a corto plazo. La succión no nutritiva y la estimulación oral que se inician antes de la semana 34 en el recién nacido pretérmino, se asocian con mayores tasas de lactancia materna tanto a corto plazo (en el momento del alta) como a los 3 y 6 meses de edad corregida.
Calidad de la evidencia: Moderada
Recomendación
13. Se recomienda iniciar la succión (succión no nutritiva) en el recién nacido prematuro, desde el inicio de la estimulación del apego (contacto madre-hijo, cargarlo en posición canguro) antes de la semana 34, para estimular la maduración de la succión y favorecer el establecimiento y mantenimiento de la lactancia materna.
Recomendación fuerte a favor de la intervención.
¿En recién nacidos prematuros que no recibe alimentación materna directa (succión directa del pezón) o alimentación materna parcial (parte directamente del seno y el resto por otros medios) la administración de leche con biberón disminuye el éxito de la lactancia materna parcial o exclusiva al egreso y durante los primeros 6 meses de edad cronológica?
Respuesta basada en evidencia
La suplementación de la lactancia materna con leche en vaso parece asociarse con una proporción mayor de lactancia materna exclusiva o parcial al momento del egreso hospitalario. La información sobre otras variables proviene de evidencia gravemente afectada por sesgo de contaminación (más del 50% de los niños asignados experimentalmente a vaso recibieron biberón), que la hace no interpretable.
Calidad de la evidencia (recomendación 14A y 14C): Baja
Calidad de la evidencia (recomendación 14B): Muy baja, recomendación basada en opinión de expertos.
Recomendación
14.A. Se recomienda NO utilizar el biberón con chupo como técnica para la alimentación del recién nacido prematuro antes de haber instaurado la lactancia materna.
Recomendación fuerte en contra de la intervención (uso de chupo).
14.B. Se recomienda que el recién nacido prematuro que recibe alimentación enteral por sonda o gavaje, reciba estimulación por succión no nutritiva directamente del seno de su madre y haga una transición directa a succión nutritiva.
Recomendación fuerte a favor de la intervención.
14.C. En caso de no ser posible la lactancia materna, se recomienda hacer uso de otras técnicas como el vaso o la jeringa.
Recomendación fuerte a favor de la intervención.
¿En recién nacidos prematuros, el uso de lactancia materna fortificada comparada con fórmula para prematuro permite igual ganancia de peso durante la etapa de crecimiento estable?
Respuesta basada en evidencia
La revisión sistemática de la literatura no identificó evidencia directa que contestara la pregunta. Evidencia indirecta (leche humana de donante a término no fortificada) sugiere que la leche humana podría ser insuficiente para sostener un crecimiento adecuado en los menores de 1500 g. Los contenidos de nutrientes y la densidad calórica de la leche humana, incluso prematura son mas bajos que los de las fórmulas lácteas para prematuros. Estas últimas se acercan más a los requerimientos nutricionales de los prematuros en fase de crecimiento estable que la leche humana (a término o prematura) no fortificada.
Calidad de la evidencia: Muy baja, recomendación basada en opinión de expertos.
¿En recién nacidos prematuros, el uso de lactancia materna exclusiva comparada con lactancia materna fortificada es igualmente efectivo (brinda los nutrientes necesarios para un crecimiento estable, produce tasas de crecimiento similares) y seguro (riesgo de contaminación, ECN)?
Respuesta basada en evidencia
Un metaanálisis publicado en 2003 (Kuschel CA, 2003) y complementado por una actualización de la revisión hasta 2011 mostró que la fortificación de la leche humana (de donante) se asocia con tasas de ganancia de peso y talla mayores, sin incremento aparente del riesgo de ECN. Con respecto al uso de leche materna de la propia madre, recientemente extraída, se evaluó un estudio observacional analítico realizado en Bogotá (Ruiz & Charpak, 2004 y evaluación de regla de predicción Fundación Canguro, datos no publicados disponibles en www.kangaroo.javeriana. edu.co) que muestra que prematuros sanos con peso al nacer >1500 g pueden crecer adecuadamente con leche materna exclusiva (hasta un 54% de los niños).
Calidad de la evidencia: Moderada
Recomendación
15. Si se va a alimentar al recién nacido prematuro con leche de su propia madre, se recomienda que la leche materna de los recién nacidos con peso menor de 1500 g sea extraída y fortificada antes de su administración, para alcanzar una densidad calórica similar a la de la formulación láctea para prematuros.
Recomendación fuerte en favor de la intervención.
Recomendación
16.A. En prematuros con peso menor de 1500 g al nacer que van a recibir leche materna de su propia madre, se recomienda fortificar la leche o suplementarla con fórmula para prematuros.
Recomendación fuerte a favor de la intervención.
16.B. En prematuros con peso mayor de 1500 g. se recomienda la administración exclusiva de leche materna de su propia madre y se debe monitorizar la ganancia de peso. Si el niño gana 15 g./kg./día por tres días consecutivos, se debe continuar con lactancia exclusiva. Si no alcanza dicha meta, se recomienda fortificar la leche materna o suplementarla con fórmula para prematuros (alrededor del 30% de la ración diaria estimada) hasta llegar al término (40 semanas de edad gestacional).
Recomendación fuerte a favor de la intervención.
En recién nacidos prematuros hospitalizados, ¿Cuál estándar de referencia debe utilizarse para evaluar el crecimiento y el desarrollo somático?
Respuesta basada en evidencia
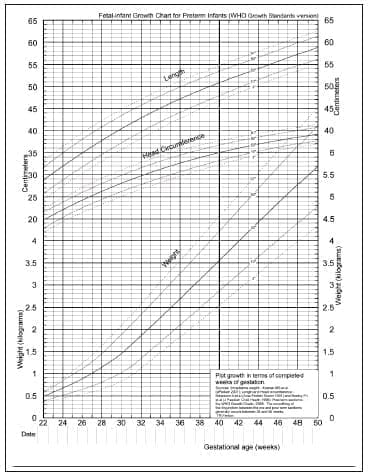
Fenton publicó en 2003 un resumen meta-analítico de valores de referencia de crecimiento intrauterino y peso al nacer desde las 22 semanas de edad gestacional hasta el parto a término. Actualizó las curvas de Babson y Lubchenco con información de crecimiento intrauterino rigurosamente evaluado, de diferentes fuentes (Canadá –Kramer–, Suecia –Niklasson–, Australia –Beeby– y CDC de los EUA). Los datos del CDC incluyen cerca de 100000 de niños evaluados y esta cohorte es multiétnica y multirracial. Los otros estudios ofrecen cerca de 1’000.000 de sujetos adicionales para estimación de peso, y más de 4000 son prematuros nacidos de 30 semanas o menos. La tabla de referencia actualizada meta-analíticamente tiene buena bondad de ajuste cuando se compara con estadísticas vitales de tamaño al nacer de los registros del National Institute of Child Health and Human Development Neonatal Research Network (NICHD).
Calidad de la evidencia: Alta
Recomendación
17. Para la evaluación del crecimiento somático del recién nacido prematuro se recomienda utilizar las curvas modificadas de Fenton, que incluyen la valoración del peso, la talla y el perímetro cefálico y tienen valores de referencia discriminados por sexo y desde la semana 22 de gestación.
Una vez el recién nacido alcance las 40 semanas de edad gestacional se recomienda el uso de las curvas de la Organización Mundial de la Salud de acuerdo con la edad corregida y no la cronológica.
Recomendación fuerte a favor de la intervención.