La síntesis de las hormonas tiroideas ocurre en cuatro etapas sucesivas:
- Atrapamiento del yodo. Trasporte activo del Ion yoduro dentro de la tiroides.
- Organificación. El yoduro se oxida a yodo y se produce una yodinación de los residuos tirosílicos dentro de la molécula de tiroglobulina. Para dar lugar a las yodotirosinas (MIT y DIT), que no tienen acción hormonal.
- Acoplamiento de las yodotirosinas. Para formar las hormonas tiroideas triyodotironina (T3) y tiroxina (tetrayodotironina o T4).Dentro del coloide acinar, estas hormonas se encuentran ligadas a la tiroglobulina por enlaces peptídicos.
- Proteólisis de la tiroglobulina y liberación o paso a la sangre de las hormonas tiroideas.
Atrapamiento de yodo
La entrada de yodo al tiroides es un proceso activo en el que interviene la hormona tirotropa (TSH), y que requiere la hidrólisis de ATP. La concentración de yodo en la glándula es unas 20 a 40 veces mayor que en el plasma. Lo que se denomina gradiente tiroides- suero.
Una rápida oxidación del yodo o su devolución al plasma sucede de inmediato, yodo inorgánico que en este momento constituye menos del 1% del total que hay en la tiroides. Es un “pool” de yodo fácilmente intercambiable, ante la administración de gran cantidad de yodo al organismo.
Un segundo “pool” de yodo inorgánico no intercambiable está constituido por el proveniente de la deyodinación de las yodotironinas. Ante el estímulo de la glándula con TSH o la administración de una dieta baja en yodo, o si se bloquean con drogas los pasos posteriores de la tiroxinogénesis. Se ensancha notablemente el “pool” de yodo fácilmente intercambiable, por lo que el gradiente tiroides- plasma puede llegar a pasar de varios cientos.
Una proteína integral de membrana, situada en la membrana basolateral de las células epiteliales tiroideas se encarga de transportar activamente sodio dentro de la célula, trasportando activamente el yodo en forma secundaria. Este transportador de sodio-yodo se conoce en inglés con el nombre de “symporter”. Derivando la energía del gradiente electroquímico que sodio a través de la membrana, ya que una concentración baja intracelular se logra merced a la bomba de sodio.
Cuando hay defectos congénitos de organificación (que llevan a un hipotiroidismo), la administración de iones monovalentes tipo perclorato o tiocianato llevan a un desplazamiento del yodo hacia el exterior de la glándula.
Oxidación del yodo y su organificación
Durante la oxidación, el yoduro pasa a yodo por acción de una peroxidasa, y luego por acción de esta misma enzima, usando el aminoácido tirosina y agua oxigenada proveniente de la fosforilación oxidativa mitocondrial, se organifica, formando las yodotirosinas inactivas 3-monoyodotirosina (MIT) y 3,5 diyodotirosina (DIT), las cuales se incorporan a la proteína soluble tiroglobulina y se depositan como coloide en la luz del folículo.
Estas reacciones son facilitadas por la TSH e inhibidas por las drogas antitiroideas propil-tiouracilo y metimazol.
Acoplamiento
Por medio de la peroxidasa de la tiroides, con la pérdida de la cadena lateral de alanina en una de las moléculas de tirosina yodada y por la unión del anillo fenólico yodado a otra molécula de yodotirosina por un puente de éter. Se acoplan DIT + MIT para formar triyodotironina o T3 o DIT + DIT, para formar tiroxina o T4.
Las hormonas tiroideas se depositan dentro del folículo y se liberan de acuerdo a las necesidades.
(Lea También: Acción de las Hormonas Tiroideas)
Proteólisis y liberación
Por acción de la TSH, la tiroglobulina es sometida a un efecto proteolítico que consiste en lo siguiente: las células epiteliales tiroideas ingieren coloide acinar por endocitosis, coloide que contiene tiroglobulina y T4 y T3; los endosomas –una vez llenos de coloide- se fusionan con lisosomas –que contienen enzimas hidrolíticas que digieren la tiroglobulina- y de esta manera las hormonas tiroideas son segregadas a la sangre al pasar a través de la membrana citoplásmica de la célula tiroidea.
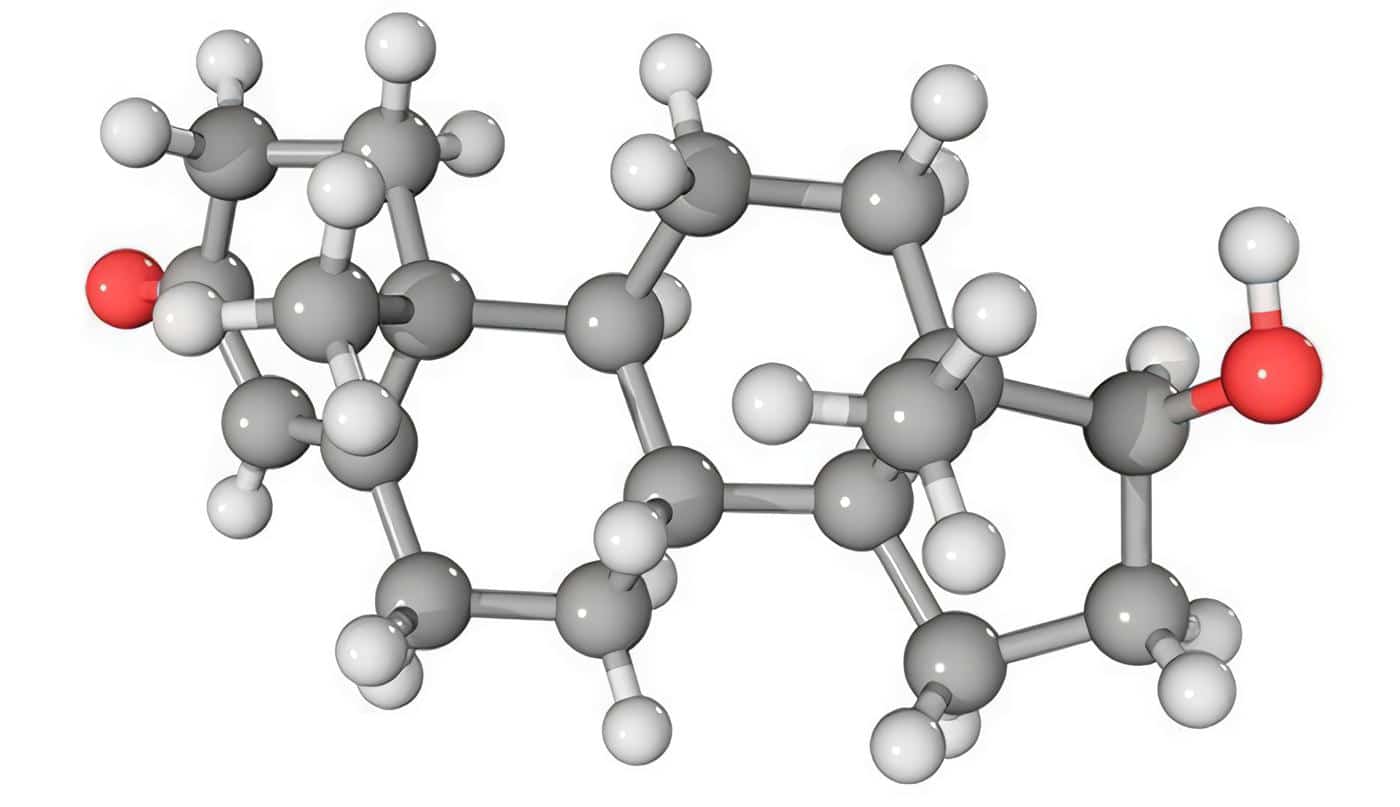
Los yoduros bloquean esta liberación. El 90% de la hormona liberada es T4 y 10%, T3. El 90% de la T3 circulante se produce por la deyodinación periférica (hígado y riñón) de T4 (que da también lugar a una hormona metabólicamente inactiva llamada T3 reversa), y el restante 10% se libera directamente de la tiroides (Figura).
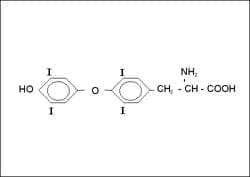
Figura. Molécula de Tiroxina.
Transporte, degradación e interacción con receptores
Más del 99% de la hormona tiroidea es transportada por medio de unas proteínas, a las que se hallan firmemente unidas. Estas tres proteínas son la TBG o “globulina fijadora del tiroides, la TTR o transtiretina, antiguamente llamada TBPA o “pre-albúmina fijadora” y finalmente está la albúmina.
En condiciones normales, un 75% de la T4 está ligada a la TBG, 10-15% a la TTR y 5-15% a la albúmina. Cuando está ligada la T4, no es activa. Pero se encuentra como una depósito que puede durar entre 2 y 3 meses, con una vida media de 6.7 días en los adultos.
La TBG es la más importante de las proteínas transportadoras; producida en el hígado bajo la influencia de los estrógenos, mantiene una relación constante de T4 ligada a T4 libre, no obstante que hay situaciones que aumentan o disminuyen bien su concentración o su capacidad de fijación.
Los aumentos en la TBG pueden observarse durante el embarazo, la terapia de suplencia estrogénica y la anticoncepción hormonal. En la hepatitis infecciosa, en la cirrosis biliar o por determinación genética, lo que produce un aumento de la tiroxina total, más no de la fracción libre.
La disminución de la fijación de T4 por la TBG se da con el uso de andrógenos o esteroides anabólicos (que a veces utilizan indebidamente los atletas), dosis altas de glucocorticoides., en el síndrome nefrótico o en las hepatopatías crónicas tipo cirrosis (por pérdida o formación disminuida de proteínas), en enfermedades sistémicas severas no tiroideas, acromegalia activa, determinación genética o uso de ciertas drogas como el difenilhidantoinato sódico o el Tegretol.
 Figura, Adaptado de GA Brent, N Eng J Med 1994)
Figura, Adaptado de GA Brent, N Eng J Med 1994)
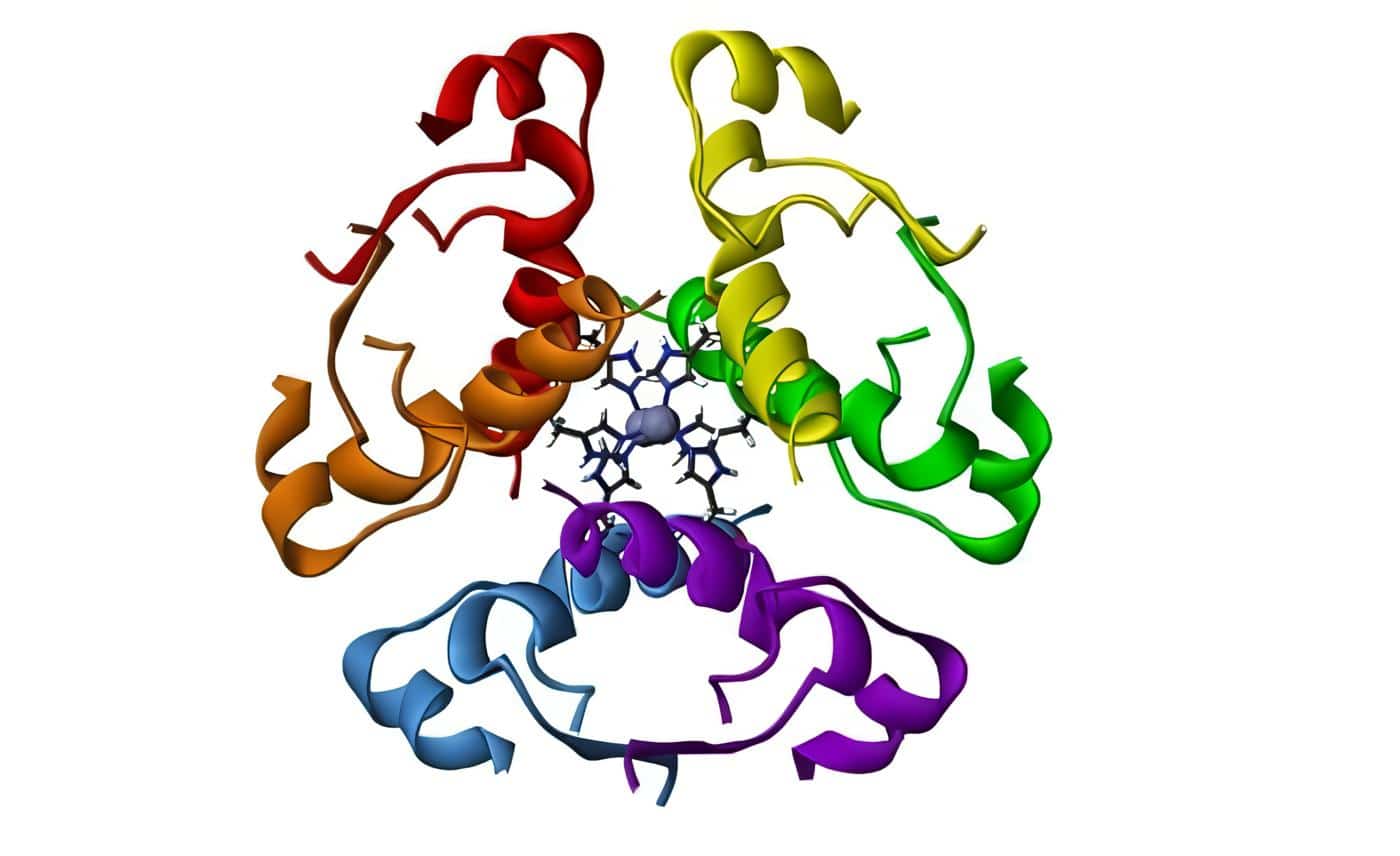
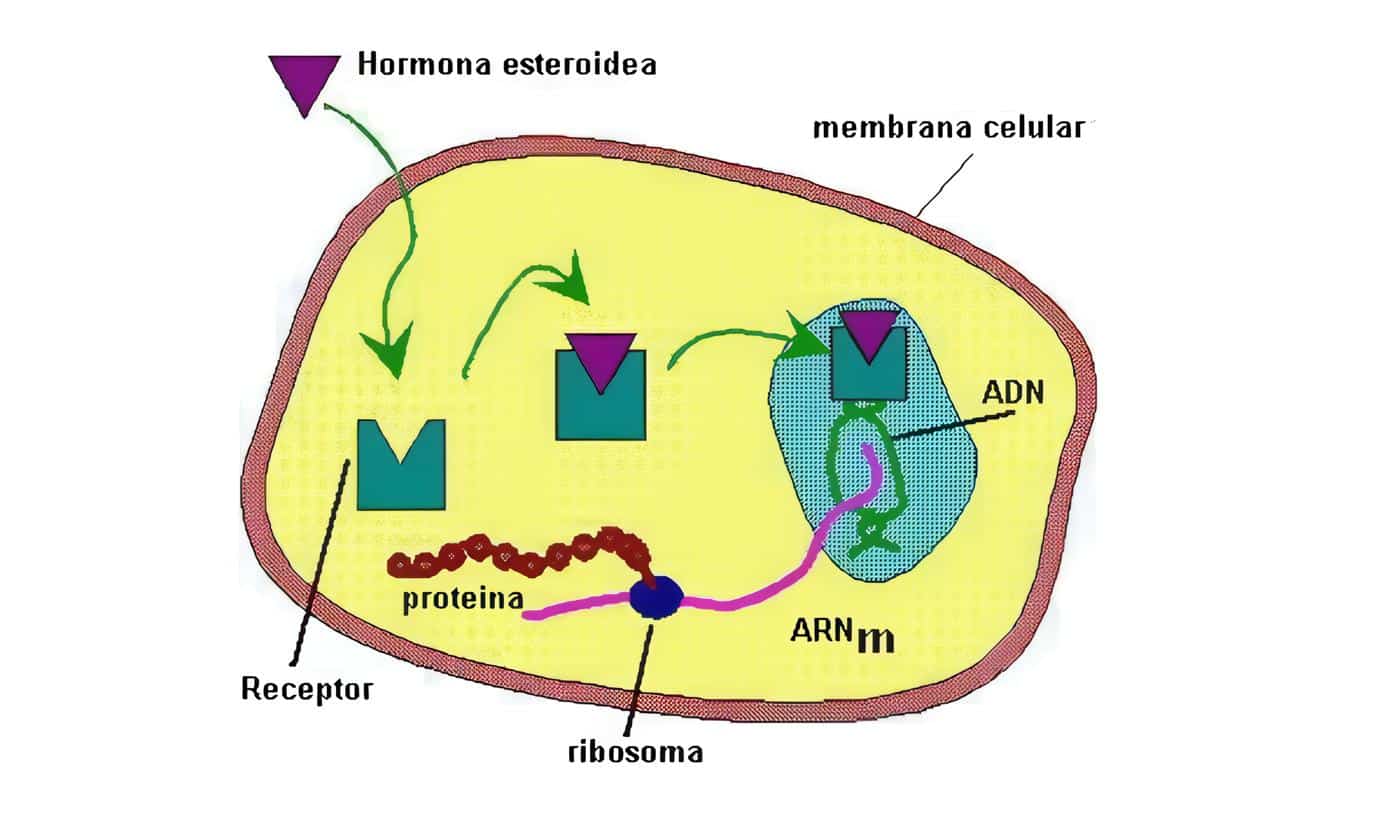
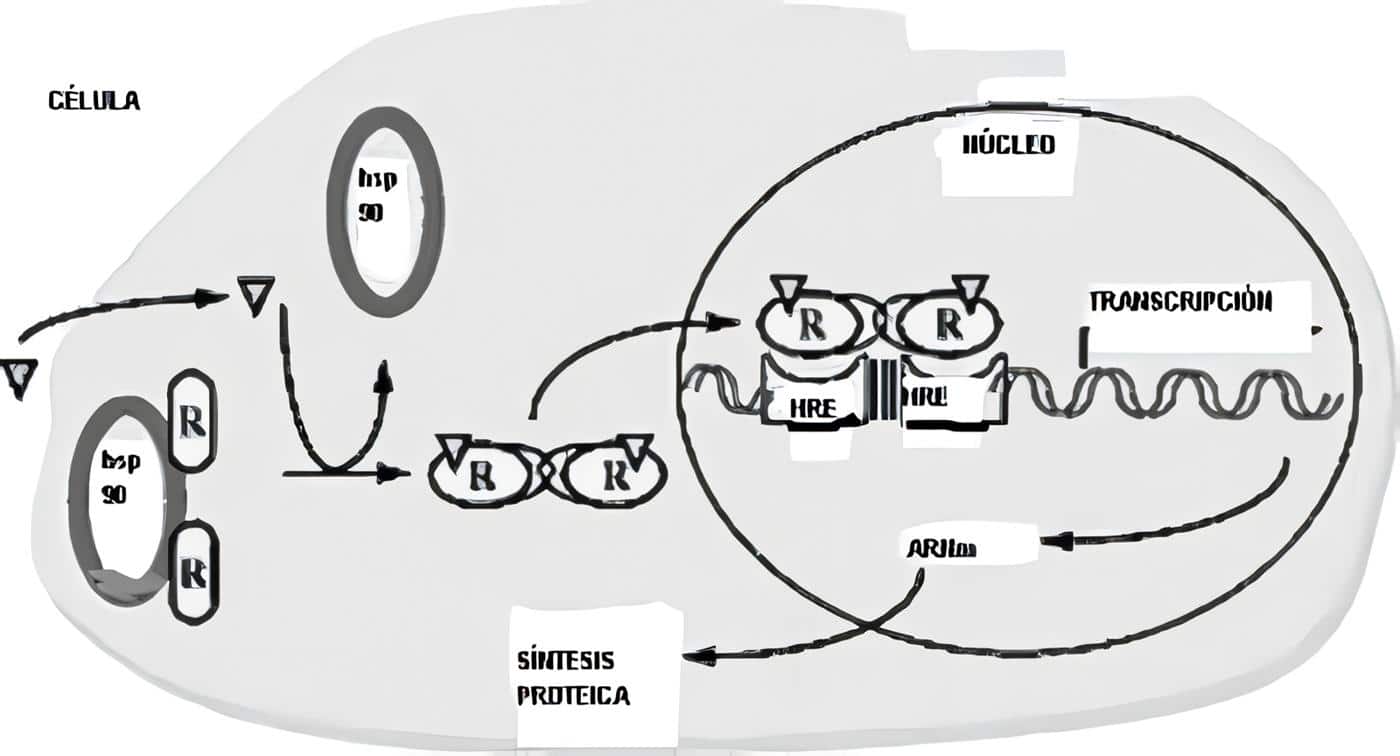
La acción es mediada por múltiples isoformas del receptor hormonal tiroideo, que son expresadas de manera diferente en varios tejidos y etapas de la vida. Son codificados por dos genes distintos (alfa y beta) y pertenecen a una superfamilia de receptores nucleares, que también incluye receptores para otras hormonas lipofílicas pequeñas.
Estos receptores funcionan al ligarse a secuencias que responden a las hormonas tiroideas, localizadas en promotores de los genes blanco y regulando su trascripción. Los receptores a menudo forman heterodímeros con los receptores de retinoide X y su función es modulada por sus regiones amino-terminales.
El receptor reprime la trascripción cuando no está ligado a la hormona tiroidea. Mientras que al ligarse se cambia su conformación ocasionando la interacción de otros co-reguladores.
Como sabemos la tiroxina se transforma en triyodotironina por acción de deyodinasas a nivel celular, que hacen que esta última hormona sea la que interactúe con el receptor. Excepto en el caso de la isoforma alfa-2.


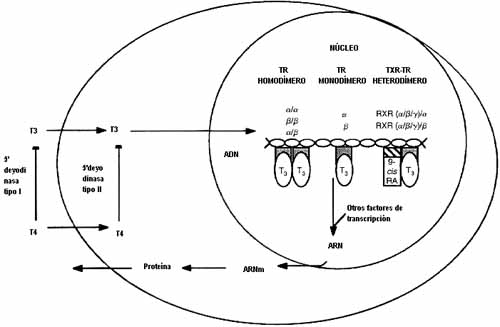 Figura, Adaptado de GA Brent, N Eng J Med 1994)
Figura, Adaptado de GA Brent, N Eng J Med 1994)