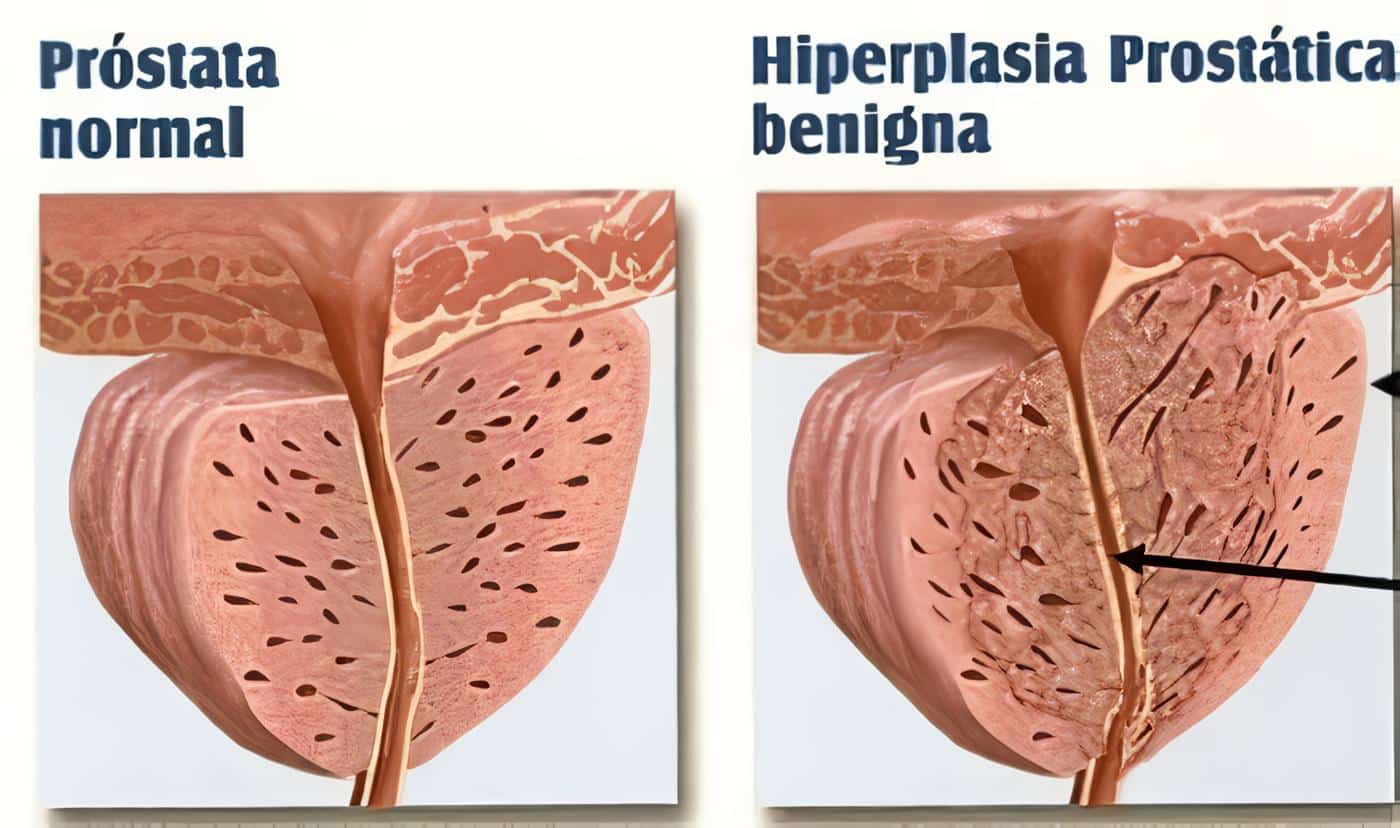
Numerosos estudios han demostrado que el desarrollo y la severidad de la clínica de la H.P.B., no se relaciona directamente con el tamaño de la próstata. La severidad de los síntomas se presentará cuando el crecimiento de su porción periuretral y el incremento en el tono del tejido muscular prostático ocasione una obstrucción a la salida de la orina. La terapia farmacológica, capaz de modificar el tono muscular liso, brinda no solo beneficios al paciente que presenta síntomas irritativos sino también a los que presentan síntomas obstructivos. La H.P.B. es un proceso que involucra principalmente aumento del estroma fibromuscular de la glándula, con predominio en una proporción de 3-5 a 1 sobre el epitelio. La porción muscular del estroma y la porción anterior de la cápsula prostática son ricas en receptores adrenérgicos. La estimulación de estos provoca contracción o aumento del tono muscular. Los receptores alfa 1 son más obundantes en la próstata y cuello vesical que en la vejiga y son susceptibles de ser bloqueados por agentes farmacológicos capaces de producir relajación por lo tanto mejoría en el flujo urinario de salida en un 50%, segun Lepor. Los bloqueadores Alfa adrenérgicos deben ser comparados con placebo, tener una morbilidad mínima, ser aceptados por el paciente, no ser peligrosos para su salud, no intervenir en su sensación de bienestar o en su calidad de vida.
Se deben realizar estudios a largo plazo para demostrar su durabilidad, eficacia y seguridad comparada con otras opciones terapéuticas, al igual que la relación costo-beneficio para consolidar el uso o rechazarlo. Los bloqueadores Alfa son una opción aceptable en pacientes con síntomas urinarios molestos que no hayan desarrollado otras complicaciones.
La industria farmacéutica ha asumido que los Alfa 1 antagonistas constituyen el sub tipo de inhibidores más eficaces para la relajación del músculo liso prostático (efecto Alfa-1-a) y los sucesos advesos vasculares mediados por el efecto Alfa-1-b. Se desconocen los sub tipos Alfa 1 en la mediación de la presión arterial. Se debe tener en cuenta que a mayor edad mayor suceptibilidad a las complicaciones cardiovasculares.
El tratamiento debe ser dirigido por el urólogo quien decidirá que pacientes se beneficiarán clínicamente, teniendo en cuenta que muchos de los síntomas irritativos y obstructivos pueden ser provocados por diferentes causas que ameritan otro tipo de tratamiento y además este debe ser continuo y a largo plazo con controlada dosificación, según la respuesta objetiva y subjetiva.
Inhibidores de la 5 alfa reductasa
El finasteride es el único tratamiento hormonal que ha demostrado efectividad en reducir el volumen de adenomas prostáticos (18%) mayores de 40 gramos con síntomas molestos que no han desarrollado complicaciones. Se ha comprobado un efecto preventivo de la progresión del crecimiento benigno de la próstata, reduciendo la incidencia de retención urinaria aguda y la necesidad de una cirugía. Actúa en la conversión de la testosterona en dehidrotestosterona, inhibiendo la 5 alfa reductasa. El finasteride reduce los niveles de P.S.A (41%) en el suero y para corregir su cifra se debe multiplicar por dos. Su eficacia máxima se obtiene a los 6 meses y se puede mantener durante 6 años. Además de los beneficios de mejorar la sintomatología urinaria obstructiva se utiliza en el tratamiento del sangrado de grandes adenomas prostáticos y en el control de la calvicie (propecia). Los efectos adversos más frecuentes son en la esfera sexual (reducción de la libido y en menor grado disminución de la eyaculación y la impotencia). En ocasiones se abandona el tratamiento por los efectos adversos, por la ausencia de mejoría y por el alto costo de mantener los medicamentos. El seguimiento debe hacerse cada 4 meses, valoración de Q.max, el score sintomático de la AUA, el volumen prostático y la concentración del PSA. Un estudio a 4 años mostró reducción de la cirugía en un 6,5% y reducción de la retención urinaria en un 9%.
Fitoterapia – Agentes botánicos – Terapia natural
En Europa ha sido popular el tratamiento botánico desde hace muchos años, no así en los Estados Unidos. Estos productos en su mayoría parecen contener ácidos grasos, grasa libre de alcohol, tiriterpenos y esteroles.
No se muestran cambios en el PSA sanguíneo o en el tamaño de la próstata. No es de bloqueo hormonal. Entre nosotros se vende la serenoa repens; hay mejoría de la sintomatología, del flujo urinario y de la calidad de vida. Reduce las células MAST y provoca atrofia del epitelio dentro de la próstata ventral en experimentos con ratas. Induce la apoptosis e inhibe la proliferación celular. En otros productos naturales como extracto de saw palmetto herbal se comprueba su efecto por un mecanismo no hormonal, por involución epitelial específicamente en la zona transicional. Se sugiere el mecanismo que incluye la inhibición de la acción androgénica y efectos antiinflamatorios. El extracto de pygeun africano (3 beta-sistosterol), protege el músculo liso vesical contra las contráctiles anormalidades causadas por la obstrucción parcial de la salida de orina, produce mejoría en el porcentaje del flujo urinario, el score sintomático y la calidad de vida. Si el paciente se siente mejor con estos extractos, se deben aceptar y no añadir otros medicamentos. No se ha comprobado la eficacia combinando la serenoa repens con el finasteride. Muchos de estos productos se venden libremente en tiendas naturistas sin la evaluación y aprobación de la F.D.A
Hipertemia prostática (H.P)
Muy usada a finales del año 80 y comienzos del 90. Posteriormente fue abandonada por sus malos resultados. Inicialmente se desarrolló para tratar el cáncer de próstata.
Se somete al calor tisular de 42 a 45oC. Se caracteriza por una casi completa carencia de alteración del tejido prostático. Tratamiento por encima de 45oC corresponde a la Termoterapia. La destrucción de la próstata es dosis térmico dependiente.
La H.P. puede ser aplicada transuretral (H.T.U) o transrectalmente (H.T.R). El calentador T.R. es alcanzado por microondas, mientras el T.U. abarca el uso de microondas u ondas de radiofrecuencia.
H.T.R. Los parámetros objetivos son modificados dentro de los límites del efecto placebo, pero los resultados subjetivos están limitados significativamente mejor que el efecto placebo en un cuarto de los pacientes. Se puede considerar como no invasívo y falto de cualquier complicación. No alivia la obstrucción.
H.T.U. Aproximadamente un 25% de pacientes obtienen un efecto superior al placebo en términos de alivio de la obstrucción urinaria. Los resultados objetivos expresados en términos de score sintomático Madsenes moderado. Un lóbulo prostático medio grande disminuye la calidad de los resultados. Tiene complicaciones: dolor uretral, espasmos vesicales, sangrado uretral, infección urinaria, retención urinaria aguda.
Ninguna de las dos técnicas es suficientemente efectiva, por tal motivo se han abandonado.
La termoterapia
Utiliza microondas por la uretra para calentar el tejido prostático a alta temperaturas (45-80 oC) el principal aparato en este campo es el prostatrón. La mayoría de los estudios fueron ejecutados con programa de computación (Prostasoft 2) permitiendo alcanzar temperaturas de 45 a 55 oC. Sin embargo algunas máquinas usan ondas de radio frecuencia para alcanzar temperaturas del orden de 48oC. Un principio fundamental en la termoterapia es que se alcanzan mejores resultados con más altos consumos de energía pero a costa de una mayor morbilidad.
Sistema Prostatron
Viene siendo investigado desde 1989 en Europa, el Japón y EE.UU. tiene dos modalidades: el prostatrón con termoterapia 2,0 (fig. 5A) para alivio sintomático urinario, disminuye en un 59% el Score Madsen y mejora el porcentaje de flujo por encima de 5cc/segundo.

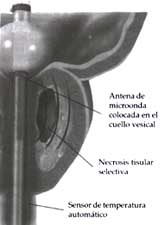
Figura No. 5A Figura No. 5B
Prostratron termoterápia 2.0 Prostratron termoterápia 2.5
El prostatrón 2,5 (fig. 5B), (150-200kj), con más alta energía para producir cavitación prostátíca y resolver la obstrucción. Disminuye el score Madsen en un 63%.
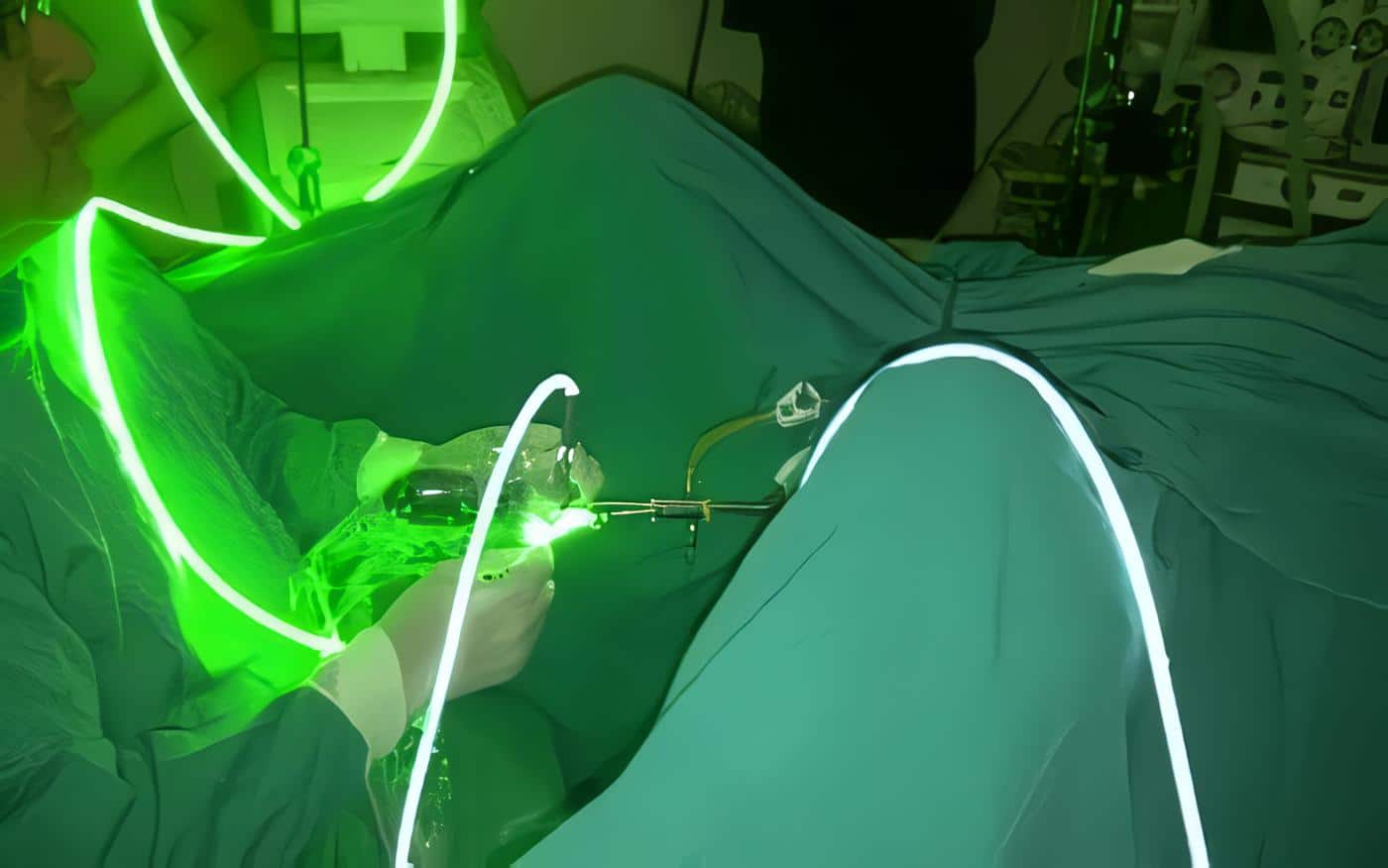
El aparato cuenta de una sonda de Foley con una antena de microondas que emite una frecuencia de 1296 MHz. La sonda incluye un sistema de enfriamiento diseñado para preservar el uroepitelio y permite alcanzar más altas temperaturas dentro de la próstata sin necesidad de anestesia. Durante el tratamiento las temperaturas del recto y la uretra prostática son continuamente monitoreados para que la temperatura rectal nunca supere los 42,5oC y la temperatura uretral los 44,5oC. La apropiada colocación de la sonda es determinada por ultrasonido transrectal. La sonda rectal consiste de tres termosensores de fibra óptica.
El poder se aplica comenzando con 20W. Y se va aumentando 5W cada 2 minutos hasta un máximo de 60W, interrumpiéndose automáticamente por los termosensores.
El tratamiento es ambulatorio con duración aproximada de una hora, libre de anestesia, no representa riesgo de incontinencia urinaria, no causa dolor en el postoperatorio, no alteraciones en la proctoscopia, no-contractura del cuello vesical, no estrechez uretral, no cambios notables en el residuo urinario, eyaculación retrógrada en muy bajo porcentaje. Los efectos colaterales fueron considerados menores y transitorios, el 36% necesitó cateterismo por 3 a 5 días a causa del edema causado por la termoterapia. Retratamientos menores del 10%. Hubo elevación rápida del antígeno prostático específico.
En el congreso de la A.U.A en San Antonio Texas en 1993 se expusieron resultados del prostatrón por urólogos de Holanda, Londres y Suecia con buenos augurios para la mejoría subjetiva y objetiva. En el congreso de la A.U.A celebrado en 1996 en Orlando Florida el Dr. Christer Dahlstrand y col. de Suecia manifestaron que los buenos resultados obtenidos 3 años atrás se habían reducido en comparación con la Resección Transuretral de la Próstata.
Bibliografía
- Anniversary Issue: 2000 New York 301 Cabalin-Kaplan.
- A. U. A To Day: Nov-93, Jul-94, Sep-Oct-96, Nov-Dic-96, May-Jun-97. May-Jun-98, Feb-2000.
- British Journal Urology: 1998-51-931
- European Urology: 1998-33,312. Congreso Urología Barcelona
- Focus Surgery Sonablate 200 1997
- Fundamentos de Urología. Drs F. Flórez y J.F. Uribe. Medellín Colombia
- Journal Urology: 1991-146-1128,1992 147-306 A, 1996-155-1466, 1998-160-772, 1701, 1999-161-4S, 162-1648, 2000-162-1640, 163-515
- Meetin Review: 1999-180. U. Texas Medical Center. Dallas
- Monographs in Urology. Vol-14-No2.1993
- Publicación Physer. Abril 1999
- Reviews in Urology Fall 1999-18
- Revista Venezolana de Urología. Vol 44 Jul.-Dic. 1997
- Techniques in Urology. Vol 5 No1-29-1999
- Urology Sistem Thermoablation 1995. Vol. 45 No1 Shulman, 51-931-1998.
- Urology Surgery (Tokio-Japón) 1993 No1 -1 997
- Urology Update 25 de junio de 1999
- Urología Colombiana. Octubre 1994. Vol. IV