En la interfase entre Psiquiatría y Medicina, aparecen algunas enfermedades que se han relacionado por sus síntomas, de etiología desconocida y que pueden tener un manejo terapéutico similar (Tabla 1).
Tabla 1. Fibromialgia y enfermedades relacionadas

Síndrome de fatiga crónica y fibromialgia
Similitudes y diferencias:
El SFC tiene una distribución global, con una prevalencia similar a FM del 3% en atención primaria. En 1987, el CDC en USA, desarrolló un consenso con las características fundamentales del síndrome12: fatigabilidad marcada de 6 meses o más acompañada de trastornos de mialgias, trastornos del sueño, y cambios psicoafectivos. Los criterios se revisaron en 1994 para orientar respecto a la sobreposición de SFC y enfermedad psiquiátrica, especialmente depresión y trastornos de ansiedad13.
Los estudios de SFC hasta el momento la muestran como una enfermedad prolongada, con una recuperación sólo en el 10% de los afectados, con factores de pobre pronóstico tales como Enfermedad psiquiátrica concomitante, cronicidad y búsqueda obsesiva de causa física demostrable14-15. Diversos estudios descriptivos han revelado que el 20 al 70% de pacientes con SFC pueden diagnosticarse incorrectamente como FM.
Patogénesis del SFC y FM
Diversas teorías han intentado explicar la fisiopatología de estas dos entidades.
Quizá la más antigua, respecto a SFC arguye un estado de activación crónica inmune, basada en el comienzo postinfeccioso del SFC y alguna evidencia de regulación inapropiada de citoquinas y la alteración de los marcadores de superficie de linfocitos periféricos; este punto de vista no ha sido bien sustentado, los trastornos inmunológicos son modestos en magnitud y no se ha comprobado un significado diagnóstico o pronóstico16. Igual sucede con FM y el posible papel etiopatogénico en el mecanismo de regulación del dolor no siempre comprobable ni específico en esta entidad.
Se abre paso otra concepción que compromete a FM y SFC en una relación compleja y estrecha con enfermedad psiquiátrica; la comprobación en varios estudios de la exacerbación de los síntomas en FM y SFC luego de períodos de stress físico o emocional, ha enfocado el interés en el eje HPA y su activación a través de eventos infecciosos y no infecciosos. En relación a síndromes depresivos, algunos asociados a endocrinopatías, algunos estudios coinciden en encontrar una activación reducida o inapropiada del eje HPA y a nivel del SNC una disminución de la CRH (Figura 2).
Figura 2. Interacción global del eje HPA _ CRH en pacientes con fibromialgia _ Neeck G. Rheum Dis Clin NA 2000, 26 (4).
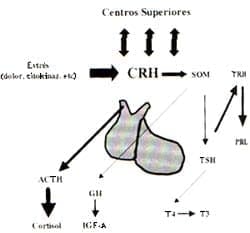
Las respuestas al stress pueden ser de hiperactividad como en el caso de individuos con Depresión Melancólica o de hipoactividad como en SFC. Depresión post-parto, etc17. Se abre campo el estudio de neuropéptidos y neurotransmisores que son estimulantes o inhibidores de este Eje.
Los trabajos de Demitrack desde 1991 han postulado una deficiencia de glucocorticoides que explicaría los síntomas comunes a éstos trastornos depresivos, incluyendo FM y SFC y que comprometiera tangencialmente la respuesta inmune. Las anormalidades neuroendocrinas para FM y SFC encontradas por este investigador se resumen en la Tabla 2.
Tabla 2. Comparación de anormalidades neuroendocrinas en síndrome de fatiga crónica y fibromialgia
Síndrome de disfunción temporomandibular o dolor facial atípico
Se caracteriza por dolor muscular asociado a puntos de tensión en los músculos masticatorios. Su prevalencia es de un 6% con una frecuencia mayor en mujeres de edad media; aunque el síntoma principal es el dolor, los pacientes exhiben restricción de la movilidad mandibular y ocasionalmente crepitus en articulación temporomandibular. El curso de la enfermedad es altamente variable, caracterizado por cronicidad y remisión en pocos casos19; algunos pacientes refieren reactivación premenstrual del dolor y el porcentaje de depresión en estos pacientes es más alto que en la población general sin que por esto se pueda proponer una relación de causalidad. El manejo con antidepresivos en especial los tricíclicos y los MAOI, han dado buen resultado.
Síndrome del colon irritable
Es considerado el trastorno más común del tracto gastrointestinal. Afecta el 15% de la población especialmente a mujeres jóvenes. El diagnóstico está basado en una constelación de síntomas reunidos en los llamados Criterios de Roma21: Dolor abdominal continuo o recurrente que alivia con la defecación, alteración en la consistencia y/o frecuencia de las heces y distensión abdominal. La influencia hormonal parece ser muy importante; en mujeres que lo padecen, puede haber una exacerbación de los síntomas precediendo el período menstrual. El manejo con restricciones dietéticas y bajas dosis de antidepresivos puede ser útil en el control de esta patología.
Conclusión
El camino de las investigaciones que se ha abierto en el terreno de la Fibromialgia y síndromes afines es muy amplio e interesante. Aunque ya se ha encontrado la interrelación estrecha de los sistemas inmuno-neuro-endocrinos que se activan en respuesta al stress y la variabilidad en esa respuesta, falta determinar el verdadero valor patogénico de la misma y su repercusión en la salud.
Referencias
- Winfield John. Pain management in the rheumatic diseases. Rheum Dis Clin North Am 1999; 25(1): 55-79.
- Demitrack Marck.Chronic fatigue syndrome and Fibromyalgia. Psych Cin North Am 1998; 21(3): 671-692.
- Pillemer S et al. The neuroscience and Endocrinology of Fibromyalgia. Arthr and Rheum. 1997; 40(11): 1928- 1937.
- Masi A. Neuroendocrine immune mechanisms in rheumatic diseases: Rheumatic Dis Clin North Am 2000; 26(4): 1003-1016.
- Neeck G, Crofford L. Neuroendocrine perturbations in Fibromyalgia and Chronic fatigue syndrome. Rheum Dis Clin North Am 2000; 26(4): 989-1002.
- Merskey Harold. Psychological Medicine, pain and musculoskeletal disorders. Rheum Dis Clin North Am 1996; 22(3): 623-635.
- Buchi S, Sensky T et al. Sense of coherence- a protective factor for depression in Rheumatoid Arthritis: 1998; (25): 869-875.
- Rice John. Pain management in the rheumatic diseases; practical aspects of diagnosis and treatment. Rheum Dis Clin North Am 1999; 25(1): 15-30.
- Callahan L F. A clue from a self-report questionnaire to distinguish Rheumatoid Arthritis from noninflammatory diffuse musculoskeletal pain. Arthr Rheum 1990; (33): 1917.
- Chokroverty S. Diagnosis and treatment of sleep disorders caused by comorbid disease. Neurology 2000; 54(5 Suppl): S8.
- Fitzcharles MA, Esdaile JM. The overdiagnosis of Fibromyalgia Syndrome. Am J Med 1997; (103): 44-49.
- Buchwald D. Fibromyalgia and chronic fatigue syndrome. Similarities and differences. Rheum Dis Clin North Am 1996; 22(2): 219-243.
- Fukuda K, Straus SE et al. The chronic fatigue syndrome. A comprensive approach to its definition and study. Ann Int Med 1994; (121): 953-960.
- Cope H, David A et al. Predictors of chronic postviral fatigue. Lancet:1994; 344: 864-868.
- Sharpe M, Hawlon K et al. Follow up of patients presenting with fatigue to an infectious diseases Clinic. BMJ 1994; 305: 147-152.
- Peakman M, Deale A et al. Clinical improvement in CFS is not associated with lymphocyte subsets of function or activation. Clin Immunol Immunopathol 1997; 82: 83-91.
- Pillemer S et al. The neuroscience and endocrinology of Fibromyalgia. Arthr and Rheum 1997; 40(11): 1928-1937.
- Herrmann Markus et al. Stress and rheumatic diseases. Rheumat Dis Clin North Am 2000; 26(4): 737-763.
- Marbach Joseph. Temporomandibular pain and disfunction syndrome. Rheum Dis Clin North Am 1996; 22(3): 477-497.
- Pearlstein T, Stone A. Premenstrual Syndrome. Psych Clin North Am 1998; 21(3): 577-589.
- Rothstein R. Irritable Bowel Syndrome. Medical Clinics North Am 2000; 84(5).