Dr. Wilson Daza Carreño; Gastroenterólogo Pediatra, Magister en Nutrición Clínica.
Jefe de Unidad de Gastroenterología y Soporte Nutricional, Clínica del Niño “JB” (ISS).
Coordinador (Santa Fe de Bogotá) Comité Colombiano de Fibrosis Quística.
Dra.Luz Stella Contreras; Pediatra – Clínica del Niño “JB” (ISS).
Dra.Silvana Dadán Muñoz; Nutricionista Dietista, Magíster en Nutrición Clínica,
Fellow en Fibrosis Quística. Docente – Pontificia Universidad Javeriana,
Coordinador (Santa Fe de Bogotá) Comité Colombiano de Fibrosis Quística.
Enf. Lucy Barrera.; Enfermera. Coordinadora Programa de Maestría en
Enfermería Centroamérica y la Patagonia; Universidad Nacional de Colombia.
Introducción
La Fibrosis Quística (FQ) es la enfermedad hereditaria letal más fecuente en la raza blanca, afecta aproximadamente a 1:2500 a 1:3000 recién nacidos vivos. Existe un registro latinoamericano de fibrosis quística el cual está conformado por médicos que informan sus estadísticas de pacientes con FQ. En Colombia, se han diagnosticado 350 pacientes pero se calcula que deben existir aproximadamente 3.000 personas afectadas por esta enfermedad.
En Enero de 1998 se organizó el Comité Colombiano de Fibrosis Quística, al cual pertenecen los profesionales de la salud que de una u otra forma tenemos contacto con esta enfermedad y los objetivos principales del comité son: aumentar el diagnóstico por medio de la realización del examen de electrolitos en sudor (iontoforesis) en diferentes ciudades de Colombia.
La FQ es una enfermedad de carácter autosómico recesivo en la cual existe una alteración en la síntesis de una proteína denominada REGULADOR DE LA CONDUCTANCIA DE TRASMEMBRANA. Este regulador actúa como canal de cloro y se localiza en la membrana apical de las células de epitelios y glándulas. Por lo tanto, va a ocurrir un defecto en el paso de cloro a través de esta membrana.
La fisiopatología depende de la célula afectada; en las células epiteliales y en las glándulas exocrinas existe una disminución de la secreción de cloro y por lo tanto se concentra este ion a nivel intracelular que a su vez atrae agua y sodio hacia el interior de la misma. A consecuencia las secreciones de moco en el lumen van a estar deshidratadas ocasionado obstrucción, inflamación e infecciones repetitivas.
Por el contrario, en las glándulas sudoríparas existe un defecto de reabsorción del cloro, por tal motivo se aumenta la concentración de cloro y sodio en el lumen y por eso encontramos en la iontoforesis niveles de sodio y cloro superiores a 60 meq/l.
La FQ afecta el aparato respiratorio, gastrointestinal, glándulas sudoríparas y aparato reproductor. Por eso las manifestaciones clínicas son variadas y variables de acuerdo a la edad del diagnóstico. En el neonato puede presentarse como íleo meconial (10-15% de los casos) o como colestasis neonatal. El lactante puede manifestar diarrea crónica, esteatorrea, prolapso rectal, incremento ponderal inadecuado, tos crónica, síndrome de obstrucción bronquial crónico y neumopatía crónica. En el niño pre-escolar y escolar puede manifestarse con tos crónica, expectoración mucopurulenta abundante , sinusitis, pólipos nasales, hipocratismo digital y en forma de síndrome de obstrucción intestinal distal (DIOS) que es el homólogo al íleo meconial del neonato. Se puede sospechar la FQ en el adolescente y en el adulto cuando presenten hemoptisis, enfermedad pulmonar obstructiva crónica, sinusitis, pólipos nasales, malabsorción, obstrucción intestinal, infertilidad y diabetes.
El estado nutricional del niño con FQ está comprometido por diversos factores: aumento del gasto calórico por su enfermedad pulmonar grave, aumento de los requerimientos nutricionales, aumento de las pérdidas (vómito, diarrea, esputo, entre otros), y aumento pese del gasto metabólico en reposo que existe en los niños con FQ.
El diagnóstico se realiza por medio de la detección de electrolitos en sudor, dos o más pruebas con niveles de Na-Cl mayores a 60 meq/l confirman la enfermedad. Asimismo, la determinación de la mutación genética del paciente es específica para la enfermedad. Existen pruebas de tamizaje neonatal (determinación de tripsina inmunoreactiva) o de diagnóstico prenatal.
El tratamiento debe ser integral e incluye atención de pediatría ( inmunizaciones, control de crecimiento y desarrollo) neumología (terapia respiratoria, broncodilatadores, antibióticos orales, parenterales o inhalados, otros como Dornasa, antiinflamatorios no esteroideos, entre otros), gastroenterología y nutrición (adecuación de alimentación y enzimas pancreáticas, suplementos de vitaminas y minerales, ácido uso de oxicólico, tratamiento antirreflujo, entre otros), psicología y enfermería (participación de la familia en el manejo de enfermedad, autocuidado del paciente, manejo ambulatorio).
Clínica del Niño “JB” (ISS)
Está ubicada en el CAN, es una clínica con 183 camas pediátricas con todas las subespecialidades (cardiología, neumología, neurología, nefrología, gastroenterología, reumatología, hemato-oncología, cirugía, urología, psiquiatría).
Clínica de Fibrosis Quística
En Octubre de 1997 se organizó la atención integral del niño con FQ en la Clínica del Niño (CDN) “JB” (ISS) con la participación de pediatría, gastroenterología, neumología, nutrición, terapia respiratoria, enfermería, psicología y trabajo social.
Nuestros objetivos son:
- Atención integral del niño con FQ
- Seguimiento clínico y paraclínico del paciente
- Educación al paciente, familia y trabajadores de la Clínica
- Mayor atención ambulatoria
- Disminuir número de hospitalizaciones
- Mejorar la calidad de vida de los pacientes y sus familias
- Fomentar un programa de manejo médico ambulatorio
- Enlentecer la aparición de las complicaciones
Para cumplir con estos objetivos, diseñamos un plan de trabajo el cual consiste en reuniones interfuncionales el primer martes de cada mes. En esta visita a la Clínica los pacientes reciben atención de las diferentes disciplinas a partir de las 7 am hasta las 2 pm. Los pacientes ingresan al servicio de terapia respiratoria, posteriormente consulta de nutrición y psicología. Luego tenemos un receso y la idea es reforzar algún tema relacionado con FQ para que aprovechemos la hora del refrigerio. A partir de las 11 am se inicia la consulta integral de pediatría, neumología, gastroenterología y nutrición.
Muestra
Están incluídos 25 pacientes, de los cuales el 64% son niñas y el 34% niños con una edad promedio de 6 años +/- 1 DE ( rango de edad: 16 meses- 13 años). Los pacientes se encuentran divididos en tres grupos, a cada grupo le corresponde un control cada tres meses.
Tabla No 1. Distribución de los pacientes con FQ
según edad clínica del Niño “JB” (ISS)-2000
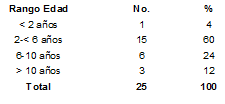
La distribución de los pacientes de acuerdo a la edad se muestra en la tabla No. 1.
Bases Clínicas para el Diagnóstico
Los síntomas y/o signos clínicos para el diagnóstico han sido variables; cabe resaltar que no necesariamente deben existir síntomas respiratorios para realizar el diagnóstico (gráfico No 1).
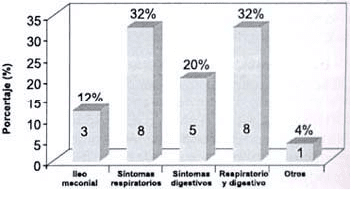
Gráfico No 1. Bases clínicas para el diagnóstico de pacientes
con fq. Clínica del Niño “JB” (ISS) – 2000.
El diagnóstico en la etapa neonatal se realizó en 3 pacientes. Sin embargo, encontramos que algunos de nuestros pacientes presentaron manifestaciones clínicas desde recién nacidos como colestasis en 2 pacientes (8%) e Ileo meconial en 4 de ellos (16%).
Edad Promedio del Diagnóstico
El diagnóstico en nuestro país aún es tardío. La mayoría de los niños en control en la CDN han sido diagnosticados alrededor de los 4 años de edad (gráfico No 2).
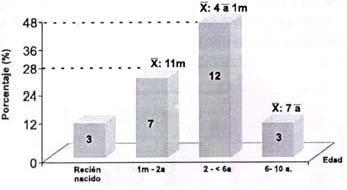
Gráfico No 2. Edad promedio del diagnóstico en pacientes
con fq. Clínica del niño “jb” (iss) – 2000
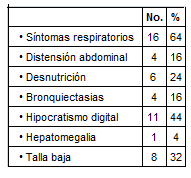
Examen Físico
La tabla No 2 nos presenta la variabilidad de los hallazgos al examen físico. A la mayoría de nuestros pacientes se les detecta alteración en el sistema respiratorio (64%) y gastrointestinal como hepatomegalia, desnutrición y distensión abdominal (44%).
Tabla No 2. Manifestaciones clínicas en 25 pacientes
con fq. Clínica del Niño “JB” (ISS) – 2000.
Diagnóstico
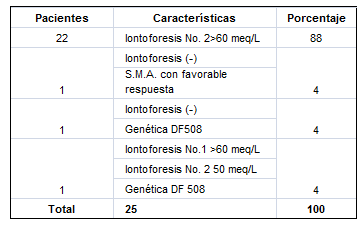
En la práctica clínica no siempre es fácil el diagnóstico de la FQ y tal como se describe en la literatura mundial; los electrolitos en sudor no siempre darán valores por encima de 60 meq/l. Lo importante de la tabla No 3 es hacer énfasis en el cuadro clínico del paciente y mantener una sospecha alta de la enfermedad hasta último momento.
Tabla No 3. Iontoforesis en 25 pacientes con FQ.
Clínica del Niño “JB” (ISS) – 2000
Mutación Genética
La determinación del gen mutante de la FQ ha sido realizada por la Universidad Javeriana y la Universidad del Rosario. El 24% de nuestros pacientes no han efectuado el examen genético (gráfico No 3).
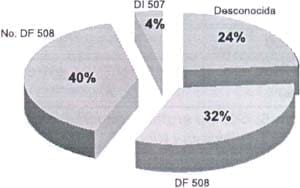
Gráfico No 3. Iontoforesis en 25 pacientes con FQ.
Clínica del Niño “JB” (ISS) – 2000
Ecografía Hepatobiliar
Se ha practicado en 14 pacientes siendo normal en el 71% de ellos. El resto presenta alteraciones descritas en la FQ: microvesícula1, esteatosis hepática2 y hepatomegalia 1.
Densitometría Osea
No ha sido posible realizarla en el 72% de los pacientes. El 16% de los pacientes tienen una densitometría normal, dos pacientes ( 8%) presentan osteopenia y el 4%1 osteoporosis. Este examen se practicó con el propósito de poder ajustar la dosis de calcio oral que cada uno de los pacientes debe recibir diariamente.
Flora Bacteriana
Tres pacientes aún no presentan síntomas respiratorios y por lo tanto, no se incluyeron en este análisis.
En los 22 restantes observamos que los gérmenes más comunes son estafilococo aureus, pseudomona aeruginosa y estreptoco alfa-hemolítico (tabla No 4).
Tabla No 4. Colonización bacteriana por edad (en promedio) en 22
pacientes con FQ. Clínica del Niño “JB” (ISS)-2000.


