El Menor y el Consentimiento
Para Kant, “la minoría de edad es la incapacidad de servirse de su propio entendimiento sin la dirección de otro. Uno mismo es culpable de la minoría de edad, cuando la causa de ella no radica en una falta de entendimiento, sino en la decisión y el valor para servirse de él con independencia, sin la conducción de otro”.
Ante el Estado y la sociedad, toda persona entre 0 y 18 años es considerada menor de edad6 y la regla general aplicable, es la presunción de su incapacidad. Sin embargo, esta incapacidad puede ser absoluta o relativa, precisamente en virtud de la edad.
La ley hace una división clara de los menores de 18 años, en infantes o niños (menores de 7 años), impúberes (7 a 12 años para las mujeres y 7 a 14 para los varones) y adultos menores (12 a 18 años para las mujeres y 14 a 18 para los varones) (Sentencia T-474/96.Corte Constitucional). Progresiva-mente la ley les reconoce mayor capacidad de autodeterminación y por lo tanto mayor autonomía en el ejercicio de derechos civiles.
Este reconocimiento progresivo de autonomía se basa en el conocimiento de las etapas de maduración ética de la conciencia, enunciadas por varios autores, entre ellos Piaget13,14, Erikson14, y Kohlberg 15,16.
La condición de incapacidad plena y de total ausencia de juicio y discernimiento, sólo se atribuye sin excepción a los infantes, lo que se corresponde con el hecho que estos no son aun conscientes de su condición de seres autónomos, separados claramente de los demás, que no poseen el sentido del beneficio común y dado que tienen una moral de tipo hedonista, deciden lo que es bueno para ellos en virtud del placer que les brinda.
Tabla Nº 2.
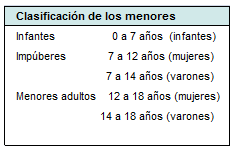
Entre los 7 y los 14 años, se van adquiriendo progresivamente, características que estructuran la personalidad y que permiten el desarrollo cada vez mayor de la capacidad de decisión y evaluación de las consecuencias de sus actos. Con la consolidación de la voluntad y la independencia moral, viene la capacidad de hacer juicios de valor, pero no todavía de manera imparcial, porque los juicios éticos raramente apuntan a la propia persona, mientras las faltas de los demás son severamente juzgadas.
En los años previos al reconocimiento de la mayoría de edad, el individuo ha adquirido y goza de algunas de las capacidades reconocidas para el adulto tales como regirse por principios morales individuales y entender las responsabilidades e implicaciones de sus actos13-17.
La Corte Suprema ha reconocido que la condición de plena autonomía, como sujeto de derechos y obligaciones, no se adquiere de manera automática, dada la naturaleza evolutiva del ser humano, sino que es el resultado de un proceso, en el que el individuo avanza paulatinamente en el conocimiento de sí mismo y en el reconocimiento y uso de sus potencialidades (sentencia 747 de 1996, corte constitucional). Por esto los menores adultos gozan de capacidad relativa. “La incapacidad de estas personas no es absoluta y sus actos pueden tener valor en ciertas circunstancias y bajo ciertos respectos determinados por las leyes” (sentencia T-474/1996. Corte Constitucional). Pueden en forma libre y autónoma, testar, reconocer hijos extramatrimoniales, conceder y reclamar para ellos alimentos, dar en adopción sus propios hijos y realizar ciertos contratos financieros, para otros efectos tales como celebrar matrimonio, ser adoptado o celebrar contrato de trabajo, necesitan la autorización de sus representantes. Son considerados incapaces absolutos para ser tutores.
Adopción a sus propios hijos
El estado le reconoce al menor adulto suficiente capacidad y autonomía para consentir o no en un asunto tan delicado como dar en adopción a sus propios hijos, lo que quiere decir que participa activamente en decisiones que afectan el destino de un tercero; con mayor razón, entonces, se le reconoce la capacidad para determinar las directrices de orden moral que guiarán su propio destino siempre que al actuar de acuerdo a sus principios, no atente contra su integridad, la de terceros o la de la comunidad en general (sentencia T-474/1996. Corte Constitucional).
Por todo lo expuesto, se entiende que la capacidad no es igual para todos los menores y que el estado, los padres y los médicos, se ven obligados a proteger los intereses del menor y a tomar decisiones incluso en contra de su voluntad aparente… “Sin embargo ello no quiere decir que los padres puedan tomar, a nombre de su hijo, cualquier decisión médica relativa al menor, por cuanto el niño no es propiedad de sus padres, sino que el ya es una libertad y una autonomía en desarrollo que tiene entonces protección constitucional… por lo cual la patria potestad7 debe estar dirigida a la formación en el grado máximo posible de la autonomía de los menores, pero no a que esta autonomía sea ejercida de una u otra manera” (sentencia T- 477 de 1995 Corte constitucional).
Para consentir en materia de procedimientos médicos deben tenerse en cuenta tres elementos fundamentales que son… “la urgencia e importancia misma del tratamiento, la intensidad del impacto del tratamiento sobre la autonomía actual y futura del niño y finalmente la edad del menor”(sentencia T-477 de 1995 Corte Constitucional).
Infantes
De esta manera, para los infantes, quienes dan la autorización son los padres y en el caso de los menores adultos, la capacidad de autodeterminación es relativa, por lo cual debe ser complementada y perfeccionada por sus padres o representantes, configurándose una capacidad compartida. En estos casos, se requerirá un consentimiento complementado que consulte las voluntades de los padres y el hijo.
Tabla Nº 3.

Presentación de Casos
CASO 1
Paciente de 16 años, sexo masculino, con impresión diagnóstica de “cáncer de rodilla”, manejado con quimioterapia. Dada la mala respuesta al tratamiento, los médicos tratantes deciden realizar la amputación del miembro inferior comprometido, procedimiento quirúrgico autorizado por escrito tanto por el menor como por su padre, quien tiene la patria potestad del hijo.
Después de realizar la cirugía, los médicos determinan la necesidad de practicar transfusiones y continuar con quimioterapia como tratamiento. En este momento, el paciente presenta un documento firmado por él y dos testigos, miembros de su comunidad religiosa, sin relación de parentesco, rechazando rotundamente cualquier transfusión sanguínea, argumentando que ésto es considerado como “pecado mortal”, entre los Testigos de Jehová, religión a la cual pertenece.
Ante esta situación, el médico decide no continuar con el tratamiento a pesar de que el padre del menor da la autorización para realizar cualquier procedimiento. Frente a la negativa del médico de continuar con el tratamiento, el padre del menor, quien no profesa la misma religión del hijo, interpone una acción de tutela contra los Testigos de Jehová, firmantes del documento de negativa al tratamiento, con el fin de que se continúe el manejo necesario para el bienestar del menor. (sentencia T-474/1996. Corte Constitucional)
Caso Nº 2
Paciente de 12 meses edad, sexo femenino, a quien se le diagnostica neumonía lobar, desnutrición y deshidratación, motivo por el cual los médicos consideran que requiere manejo intrahospitalario inmediato. Sus padres se oponen a la hospitalización de la menor y a la iniciación del tratamiento, argumentando que esto va en contra de la religión que ellos profesan.
El médico tratante decide acudir a las autoridades judiciales para solicitar el respaldo legal y así poder iniciar el tratamiento, aun en contra de la voluntad de los padres, velando por el derecho a la vida y a la salud de la menor. (sentencia T-411/1994. Corte Constitucional)
Caso Nº 3
Paciente de 16 años, sexo masculino, quien llega a su hogar con un tatuaje en el brazo derecho sin previo conocimiento de sus padres, los que expresan su disgusto y se interesan por conocer las medidas de bioseguridad utilizadas por quien realizó el procedimiento, encontrando que fueron escasas, o más aún, nulas. La madre argumenta que puede corresponder a una lesión personal con deformidad física causada a su hijo. (Consulta clínica Forense. ICMLCF)
Caso N° 4
Paciente de 16 años, sexo masculino, quien a la edad de 6 meses, debido a trauma pierde sus testículos y su pene, consulta en aquella ocasión, llevado por sus padres, al servicio de urgencias de la localidad donde se le realiza una meatotomía como tratamiento inmediato; luego es remitido a una institución de 3º nivel de salud, donde los médicos solicitan a los padres, teniendo en cuenta su escaso nivel sociocultural y económico, la autorización para realizar los procedimientos necesarios para cambiar
el sexo a femenino del niño. Se realizan varias cirugías, utilización de tratamiento hormonal y reubi- cación de medio social. El paciente interpone una acción de tutela en contra de sus padres, la institución hospitalaria y el personal médico (sentencia T-477/95. Corte Constitucional).
Caso N° 5
Niña de cinco años de edad, quien es llevada al servicio de urgencias por presentar politraumatismo. Fué atendida por el médico quien diagnostica trauma leve de tejidos blandos e instaura tratamiento ambulatorio.
Un mes después ingresa al hospital traída por el tío abuelo, quien refiere caída al rodar por las escaleras; los médicos encuentran paciente en mal estado general con politraumatismo severo y diagnostican Síndrome de Maltrato Infantil.
Posteriormente fallece. La necropsia médico-legal corrobora el diagnóstico. (Necropsia médico forense N° xxxx/99. INMLyCF)
Comentarios y Discusión de Casos
Caso N° 1
Se trata de un menor adulto, con capacidad relativa, a quien se le práctica amputación de MII. Acertadamente los médicos solicitan para la realización del procedimiento, consentimiento complementado que consulta las voluntades del padre y del hijo.
Sin embargo, posteriormente se presenta por parte de la clínica, al interrumpir el tratamiento basados en un documento, que por una parte constituye un consentimiento incompleto al consultar sólo la voluntad del menor y por otra da relevancia a la opinión de terceros que no tenían legitimidad para intervenir en la decisión médica por no tener posesión de derecho.
Finalmente por encontrarse en conflicto dos derechos, el de la libertad de culto y el de la vida, la corte decide que debe prevalecer el derecho a la vida sin el cual no es posible el ejercicio de otros.
Caso N° 2
En este caso, vale la pena destacar la actividad del médico, al solicitar una intervención jurídica, mediante la acción de tutela, para resolver el conflicto que se presenta entre la negativa de los padres y el deber médico de velar por la vida y la salud de los pacientes.
Así la corte constitucional se pronunció: “las creencias religiosas de las personas, no pueden conducir al absurdo de pensar que, con fundamento en ellas, se puede disponer de la vida de otras personas ó de someter a graves riesgos su salud, y su integridad física, máxime, cuando se trate de un menor de edad cuya indefensión hace que el estado le otorgue una especial protección”.
“Los derechos de los niños prevalecen sobre los derechos de los demás” (Art. 44 Constitución Política).
Caso N° 3
Es discutible, la capacidad de los adolescentes para tomar decisiones que afecten de manera definitiva la estética y pongan en riesgo la integridad personal. En nuestro concepto, el consentimiento idóneo, debería ser complementado por la decisión de los padres. En otro caso presentado en clínica forense, a una niña de 10 años, se le realiza un tatuaje sin consentimiento previo de los padres; es claro que se trata de una impúber que tiene incapacidad absoluta y eventualmente este procedimiento puede ser considerado como lesión personal.
Caso N° 4
En este caso la autorización dada por los padres, a los seis meses de edad del menor, consistió en la firma de un escrito que autoriza “cualquier tipo de tratamiento,(incluyendo el cambio de sexo), que contribuye a mejorar la situación actual de nuestro hijo”.
El tratamiento se realiza a lo largo de 16 años, consistente en cirugías, readecuación de medio ambiente, control psiquiátrico y modificación del registro civil. Como consecuencia, no hubo una plena conciencia de la identidad sexual.
Por esto, cuando el menor adquiere capacidad relativa, el decide no continuar con el tratamiento y busca la forma de restituir su condición masculina. La interpretación de esta sentencia por parte del cuerpo médico ha suscitado controversia y temor, en situaciones similares, al momento de instaurar un tratamiento.
Dada la necesidad de asignar un sexo y los problemas que acarrearía una indefinición sexual durante 18 años se podría pensar en un consentimiento idóneo tomado en el recién nacido por un equipo médico especializado y la familia. Una vez el menor adquiera capacidad, primaría su voluntad. En estos casos tan difíciles no existe una decisión general y el debate está abierto.
Caso N° 5
Como ya se ha comentado (Caso N°2) el médico puede proceder a favor del menor, aún en contra de la voluntad de los padres. Ante la sospecha de un maltrato infantil debe realizarse un triple abordaje, médico, jurídico y social; el aspecto médico consiste en hacer el diagnóstico de maltrato infantil, explicarlo y lograr la aceptación por parte de la familia; el segundo aspecto se refiere a notificar a la autoridad competente (personero, defensoría, fiscalía) aplicando la norma de aviso de ingreso de lesionados (Art.336, Código de procedimiento penal, decreto 2700 de 1991, Ley 81 de 1993) buscando la protección jurídica del menor y por último la intervención social que consiste en el seguimiento de la familia por parte de trabajo social y la posible identificación de otros casos.
“La debilidad de un infante no es negación de derecho, sino afirmación de su necesidad y fundamento del merecimiento de una actitud preferencial hacia él” (sentencia T-411 /94 corte constitucional)
El tema del consentimiento tiene sin duda, una importancia fundamental en el ejercicio médico, pues lejos de ser un problema puramente jurídico, compromete los principios éticos de la atención médica en especial cuando está encaminada a los menores.
Su desconocimiento no sólo puede acarrear inconvenientes de orden profesional y legal, sino que además facilita que se vulnere la autonomía de los pacientes, en detrimento de su bienestar, que es justamente la razón de nuestra práctica.
El consentimiento informado no debe entenderse como un formalismo diseñado para la prevención de demandas. Constituye una herramienta para velar por la vida e integridad del menor y una expresión del respeto por la autonomía del otro.-
Bibliografía
- 1. Franco J, Agudelo M. El Consentimiento y la advertencia de riesgo en medicina. Revista del Instituto Nacional de Medicina Legal de Colombia Y Ciencias Forenses. Año 22. Santafé de Bogotá 1997; 16 (1-2 ): 136-46.
- 2. Ghersi C. La relación médico-paciente en la responsabilidad civil. Argentina: Librería Jurídica Sanchéz 1998; 37-54 y 73-112.
- 3. Ghersi C. Responsabilidad por prestación médico asistencial. Primera Edición. Buenos Aires: Biblioteca Jurídica Diké 1993; 69-78.
- 4. Kaplan H. Tratado de Siquiatría 2º Edición. México: Salvat 1988; 1586-604.
- 5. Kohlberg L. Levels and stages of moral development. www.https://moon. Pepperdine.edu/GSEP/class ethics/Kolhberg/index. HTML.
- 6. Kohlberg L. Ideas of moral reasoning. www.https://moon. Pepperdine.edu/GSEP/class ethics/Kolhberg/index. HTML.
- 7. Maler H. Tres teorías en el desarrollo del niño: Erikson, Piaget y Sears. Buenos aires: Amorrortu Editores 1971.
- 8. Piaget. Busemann. Katz. Inhelder. Sicología de las edades. Madrid:Editorial Morata1982.
- 9. República de Colombia. Código Civil. Art. 288: 1503-4.
- 10. República de Colombia. Código de Procedimiento Penal. Art. 336, Decreto 2700 de 1991, Ley 21 de 1993.
- 11. República de Colombia. Constitución Política de Colombia. 1991. Art. 44.
- 12. República de Colombia. Ley 23 de 1981. Decreto Reglamentario 3380 de 1981. En: Tribunal Nacional de Ética Médica. Normas sobre Ética Médica. Santafé de Bogotá: Mimeografo 1981.
- 13. República de Colombia. Ministerio de Salud. Resolución 13437/91. Santafé de Bogotá: Mimeografo 1991.
- 14. República de Colombia. Corte constitucional. M.P: Muñoz C. Sentencia: T.401/94. Santafé de Bogotá: Mimeógrafo 1994.
- 15. República de Colombia. Corte constitucional. M.P: Naranjo V. Sentencia: T.411/94. En: Giraldo C. Casos forenses 1990; 8: 47-53.
- 16. República de Colombia. Corte Constitucional. M.P. Martínez A. Sentencia: T.477/95. Santafé de Bogotá: Mimeografo 1995.
Referencia
- 17. República de Colombia. Corte Constitucional. M.P. Morón P. Sentencia:T.474/96. Santafé de Bogotá: Mimeografo 1996.
- 18. República de Colombia. Corte Constitucional. M.P. Martínez A. Sentencia: T.559/95. Santafé de Bogotá: Mimeografo 1995.
- 19. República de Colombia. Corte Constitucional. M.P. Martínez A. Sentencia: T. 313/96. Santafé de Bogotá: Mimeógrafo 1996.
- 20. Yungano A. Lopez B. Responsabilidad Profesional de los Médicos. Buenos Aires 1982: 96-131.
- 21. Régimen Jurídico de la Profesión Médica. Compilación. Santafé de Bogotá. Legis 1998; 26-37.
