La ateromatosis es una enfermedad crónica y progresiva que afecta a las arterias, caracterizada por la acumulación de placa compuesta principalmente por lípidos, células inflamatorias y tejido fibroso en la pared arterial. Esta condición puede desarrollarse en diversas partes del cuerpo, siendo más común en las arterias coronarias, carótidas y periféricas. La formación de estas placas puede obstruir el flujo sanguíneo y, en consecuencia, aumentar el riesgo de complicaciones graves como infarto de miocardio, accidente cerebrovascular y enfermedad arterial periférica.
Fisiopatologia de la ateromatosis
La enfermedad arterial coronaria es la causa más frecuente de muerte en adultos de países desarrollados. La incidencia de esta enfermedad en mujeres tiene una relación sorprendente con la menopausia ya que es mucho más común una vez ocurre esta.
Dentro de los principales beneficios de los estrógenos en la prevención de la enfermedad coronaria, está el papel de estos en relación con las lipoproteínas plasmáticas. Es por eso importante revisar los aspectos fisiológicos de las mismas para entender posteriormente la fisiopatología de la ateromatosis.
Las lipoproteínas son partículas que transportan lípidos hidrofóbicos (colesterol y triglicéridos) en el plasma, cubriéndolos con una superficie hidrofílica constituida por lípidos y proteínas especiales como son las apoproteínas. La función de estas es ayudar a solubilizar la grasa del torrente sanguíneo. (7)
Clásicamente se han dividido según su densidad, encontrándose lipoproteínas de baja densidad, (LDL) de muy baja densidad (VLDL) y de alta densidad (HDL).
La ingestión de grasas por acción de las lipasas grasas y pancreáticas, forman colesterol, triglicéridos y ácidos grasos libres. Los quilomicrones que son sintetizados en el intestino, transportan la grasa de la dieta al corazón, hígado, músculo y tejido adiposo.
En estos sitios, los triglicéridos son separados de los quilomicrones por acción de una enzima insulino dependiente llamada la lipoproteín-lipasa. Los triglicéridos son también sintetizados en el hígado a partir de carbohidratos y ácidos grasos libres. Las VLDL transportan triglicéridos y metabólicamente forman lipoproteínas de densidad intermedia (IDL) y las LDL. Las HDL son secretadas en el hígado o derivados a partir de los quilomicrones o del cataclismo de las VLDL. (8)
Lipoproteínas en la enfermedad arterial coronaria
Las lipoproteínas juegan un papel importante en la presencia o no de enfermedad coronaria:
Las VLDL y las LDL agravan el pronóstico, mientras que las HDL pueden remover el colesterol de las placas de ateroma y competir con las LDL, siendo así elementos de buen pronóstico. (1)
Otro papel de las HDL se refleja en el hecho de que muchos de los lípidos presentes en ellas están utilizándolas como “estación” de paso. Por ejemplo, las HDL transportan lípidos que entran o salen de grandes partículas para ayudarles a remoderlarse, conforme sus núcleos de triglicéridos se desprenden. Así las HDL aceptan los lípidos superficiales de grandes partículas como fosfolípidos y colesterol libre. (7)
En la actualidad se incluye una nueva partícula en la perspectiva clínica. Se trata de una partícula apo B100 que tiene una proteína adicional unida en su superficie. Inicialmente fue detectada como un antígeno dentro de la fracción LDL y por eso se le designó el nombre de antígeno de lipoproteína, hoy conocida como lipoproteína (a) o Lp(a). Esta importante partícula tiene una estrecha relación con la aterosclerosis y su incremento parece ser una de las causas más frecuentes de cardiopatía arterial coronaria familiar. (7)
La lesión fundamental de la aterosclerosis es la placa ateromatosa, también denominada placa fibrosa o fibrolipídica. Al aspecto macroscópico son placas blancas amarillentas que protruyen hacia la luz de la arteria y ordinariamente tienen un tamaño entre 0.3 y 1.5 cm de diámetro. El centro de las placas más grandes contiene un líquido grumoso amarillo, llamado ateroma. (2)
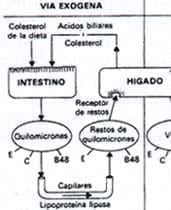
Figura 1. Metabolismo de las lipoproteínas
Robbins. Patología Estructural y Funcional. 4a. Edición
La distribución de las placas ateromatosas en los seres humanos tiende a ser constante y más frecuente en la aorta abdominal que en la torácica. En orden descendente los vasos más afectados son las arterias coronarias, poplíteas, aorta descendente, carótidas internas y polígono de Willis. (2)
Placa de ateroma
Histológicamente, la placa de ateroma tiene tres componentes esenciales:
1. Células con fibras musculares lisas, macrófagos y leucocitos.
2. Tejido conjuntivo con colágeno, fibras elásticas y proteoglicanos.
3. Depósito de lípidos intra y extra celulares.
Las placas se componen de una parte superficial o cubierta fibrosa constituida por las células musculares lisas, con algunos leucocitos, una zona celular debajo y a los lados de la cubierta formada por macrófagos, linfocitos T, y un núcleo más profundo, necrótico constituido por material lipídico, hendiduras de colesterol, restos celulares, células espumosas cargadas de lípidos y fibrina. La parte lipídica es fundamentalmente colesterol y ésteres de colesterol. (6)
Ross y Glomset en 1976, proponen la hipótesis a la agresión, modificada en 1986 la cual afirma que las lesiones de aterosclerosis se inician como respuesta a algún tipo de agresión endotelial. (8) La lesión bien sea sutil o llamativa del endotelio produce un aumento de la permeabilidad a los constituyentes del plasma como los lípidos, permitiendo la adherencia de plaquetas y monocitos de la sangre al endotelio o al tejido conjuntivo subendotelial. (Lea También: Estrógenos: Efecto Protector)
Factores liberados de las plaquetas activadas o de los monocitos
Son los causantes de la migración de células musculares lisas desde la capa media hasta la íntima. Las células musculares lisas sintetizan componentes de la matriz extracelular llevando finalmente a la formación de la placa ateromatosa. (2, 6, 8)
Hoy se sabe que la lesión endotelial es la causa de la proliferación del músculo liso. La hiperlipidemia crónica por sí misma puede iniciar la lesión endotelial, a la vez que factores de riesgo, como la hipertensión, el tabaquismo y alteraciones endoteliales secundarias a flujo turbulento. La proliferación del músculo liso hacia la íntima se relaciona con la presencia de diversos mitógenos del músculo liso celulares o séricos.
El principal de éstos es el factor de crecimiento derivado de plaquetas (PDGF), el cual se encuentra en los gránulos alfa de las plaquetas y es liberado después de la adhesión de las mismas a los focos de lesión. El PDGF no sólo es producido por las plaquetas sino también por macrófagos, células endoteliales y células musculares lisas, todas estas implicadas en la aterosclerosis.
Existen otros posibles factores de crecimiento relacionados con la proliferación de músculo liso, como son el factor de crecimiento fibroblástico (FGF), factor de crecimiento epidérmico (EGF) y factor de crecimiento transformante alfa (TGF – alfa).
Como se comentó anteriormente, las células musculares lisas son las que producen los componentes extracelulares de la placa ateromatosa. Estas células acumulan grandes cantidades de colesterol y junto con los macrófagos, que han infiltrado, dan lugar a las células espumosas de la placa. Los monocitos se adhieren al endotelio en las primeras fases de la hipercolesterolemia donde migran hacia la íntima y se transforman en macrófagos cargados de lípidos.
En las lesiones, los macrófagos almacenan gotas de lípidos y reesterifican el colesterol transformándose así en células espumosas.
A su vez, los macrófagos producen sustancias involucradas en la progresión de las lesiones, como son la interleucina 1 (IL-1), factor de necrosis tumoral (TNF), los cuales aumentan la adhesión de los leucocitos a la placa. (6, 8)
Otro aspecto fundamental de la hipótesis de la reacción a la agresión, es la hiperlipidemia. La elevación de los niveles plasmáticos de LDL aumenta su velocidad de penetración en la pared arterial. Cuando la íntima se expone a concentraciones elevadas de LDL se favorece la formación de células espumosas. La hiperlipidemia por sí sola puede afectar directamente a las células endoteliales, sin producir erosiones, causando aumento de la permeabilidad y aumento en la adhesión de los monocitos.
Las LDL cuando son oxidadas por acción de los macrófagos, causan efectos potenciales en la formación de las lesiones como es el aumento de la permeabilidad endotelial y daño en el mismo, lesión del músculo liso y estimulación de la formación de células espumosas. (2)
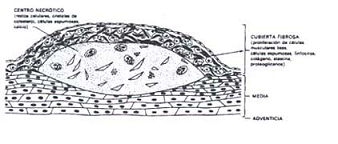
Figura 2.
Placa Ateromatosa
Robbins. Patología Estructural y Funcional. 4a. Edición
Preguntas frecuentes
¿Qué es la enfermedad ateromatosa?
La enfermedad ateromatosa es un proceso patológico que afecta a las arterias, caracterizado por la acumulación de depósitos de lípidos, células inflamatorias, tejido fibroso y calcio en la pared arterial, formando lo que se conoce como placas de ateroma o placas ateroscleróticas.
Estas placas pueden provocar el estrechamiento de las arterias y la obstrucción parcial o total del flujo sanguíneo, lo que puede conducir a diversas complicaciones cardiovasculares, como la enfermedad coronaria, la enfermedad cerebrovascular y la enfermedad arterial periférica.
La enfermedad ateromatosa es una condición crónica y progresiva que puede desarrollarse a lo largo de décadas, y sus factores de riesgo incluyen la hipertensión arterial, el tabaquismo, el colesterol elevado, la diabetes y el sedentarismo, entre otros. El diagnóstico temprano y el tratamiento adecuado son fundamentales para prevenir o retrasar las complicaciones graves asociadas con esta enfermedad.
¿Cómo prevenir la ateromatosis?
La prevención de la ateromatosis se centra en adoptar un estilo de vida saludable y en el control de los factores de riesgo cardiovascular.
Mantener una dieta equilibrada: consumir una dieta rica en frutas, verduras, granos enteros, pescado, nueces y aceites saludables puede ayudar a controlar el colesterol y reducir la acumulación de placa en las arterias.
Controlar el peso: mantener un peso corporal saludable mediante una combinación de dieta equilibrada y ejercicio regular puede reducir el riesgo de desarrollar ateromatosis.
Ejercicio regular: realizar actividad física de forma regular, al menos 150 minutos a la semana de actividad aeróbica moderada, puede ayudar a mantener la salud cardiovascular y reducir el riesgo de ateromatosis.
Dejar de fumar: el tabaquismo es uno de los principales factores de riesgo para la ateromatosis y otras enfermedades cardiovasculares. Dejar de fumar puede reducir significativamente el riesgo de desarrollar placas de ateroma y otras complicaciones asociadas.
Controlar la presión arterial: mantener la presión arterial dentro de los rangos saludables mediante la adopción de medidas como reducir el consumo de sal, hacer ejercicio regularmente y tomar medicamentos recetados si es necesario, puede ayudar a prevenir la progresión de la ateromatosis.
Controlar el colesterol: mantener niveles saludables de colesterol LDL (“colesterol malo”) y triglicéridos puede reducir el riesgo de acumulación de placa en las arterias. Esto se puede lograr mediante una dieta saludable y, en algunos casos, medicamentos recetados.
Controlar la diabetes: mantener niveles de glucosa en sangre dentro de los rangos recomendados puede ayudar a prevenir daños en los vasos sanguíneos y reducir el riesgo de ateromatosis en personas con diabetes.
¿Cómo se elimina la placa de ateroma?
La eliminación de la placa de ateroma es un proceso complejo y puede variar según la situación clínica de cada paciente. Por ejemplo:
Cambios en el estilo de vida: adoptar un estilo de vida saludable puede ayudar a reducir la acumulación de placa de ateroma y prevenir su progresión. Esto incluye seguir una dieta equilibrada, hacer ejercicio regularmente, dejar de fumar y controlar los factores de riesgo como la hipertensión arterial y la diabetes.
Medicamentos: algunos medicamentos pueden ayudar a reducir la acumulación de placa y prevenir complicaciones asociadas con la ateromatosis. Esto puede incluir estatinas para reducir el colesterol, antihipertensivos para controlar la presión arterial, antiagregantes plaquetarios para prevenir la formación de coágulos sanguíneos y medicamentos para controlar la diabetes.
Procedimientos médicos: en casos graves de obstrucción arterial, puede ser necesario realizar procedimientos médicos para eliminar la placa de ateroma y restablecer el flujo sanguíneo. Esto puede incluir angioplastia con colocación de stent, en la cual se utiliza un catéter con un balón en su extremo para abrir la arteria obstruida y colocar un stent para mantenerla abierta; o en casos más complejos, cirugía de derivación coronaria o endarterectomía carotídea.
Terapias endovasculares: algunas técnicas endovasculares, como la aterectomía, que utiliza un dispositivo especial para eliminar la placa de las arterias, pueden ser utilizadas en ciertos casos para tratar la ateromatosis.
Es importante destacar que el tratamiento específico dependerá de la gravedad de la ateromatosis, la ubicación de las placas y la salud general del paciente. El médico especialista, como un cardiólogo o un cirujano vascular, podrá determinar el mejor enfoque de tratamiento para cada situación individual.
¿Que no debe comer una persona con aterosclerosis?
Una persona con aterosclerosis debe evitar o limitar el consumo de alimentos que puedan contribuir a la acumulación de placa en las arterias y aumentar el riesgo de complicaciones cardiovasculares.
Alimentos ricos en grasas saturadas y grasas trans: estos incluyen carnes grasas, productos lácteos enteros, alimentos fritos y procesados, bollería industrial y alimentos que contienen aceites parcialmente hidrogenados.
Azúcares añadidos y alimentos procesados: bebidas azucaradas, dulces, pasteles, galletas y otros alimentos procesados con alto contenido de azúcar pueden contribuir al aumento de peso y empeorar los niveles de glucosa en sangre, lo que puede ser perjudicial para la salud cardiovascular.
Alimentos ricos en colesterol: fuentes de colesterol dietético como la yema de huevo, los mariscos y las vísceras deben consumirse con moderación.
Alcohol en exceso: el consumo excesivo de alcohol puede aumentar la presión arterial y los niveles de triglicéridos, lo que puede aumentar el riesgo de aterosclerosis y complicaciones cardiovasculares.
Alimentos con alto contenido de sodio: el consumo excesivo de sodio puede aumentar la presión arterial y empeorar la aterosclerosis. Se debe limitar la ingesta de alimentos procesados, enlatados y alimentos salados.
En cambio, se recomienda una dieta saludable que incluya una variedad de frutas, verduras, granos enteros, proteínas magras (como pescado, aves de corral sin piel, legumbres y nueces) y aceites saludables (como aceite de oliva y aguacate). Además, es fundamental mantener un estilo de vida activo y controlar el peso corporal.
¿Cómo se tratan médicamente las placas de ateroma?
Las placas de ateroma se tratan médicamente principalmente con el objetivo de prevenir su progresión y reducir el riesgo de complicaciones cardiovasculares.
Estatinas y otros medicamentos para controlar el colesterol: las estatinas son fármacos que ayudan a reducir los niveles de colesterol LDL (“colesterol malo”) en la sangre, lo que puede disminuir la acumulación de placa de ateroma y estabilizar las placas existentes. Además de las estatinas, se pueden recetar otros medicamentos como los inhibidores de la absorción de colesterol y los fibratos, según la situación clínica de cada paciente.
Antihipertensivos: los medicamentos para controlar la presión arterial alta pueden ayudar a reducir la carga de trabajo del corazón y disminuir el riesgo de complicaciones cardiovasculares asociadas con la aterosclerosis.
Antiagregantes plaquetarios: estos medicamentos, como la aspirina y el clopidogrel, pueden ayudar a prevenir la formación de coágulos sanguíneos en las placas de ateroma y reducir el riesgo de eventos cardiovasculares como el infarto de miocardio y el accidente cerebrovascular.
Medicamentos para controlar la diabetes: en personas con diabetes, es fundamental mantener niveles estables de glucosa en sangre para prevenir daños en los vasos sanguíneos y reducir el riesgo de aterosclerosis y sus complicaciones.
Medicamentos antiinflamatorios: en algunos casos, se pueden recetar medicamentos antiinflamatorios para reducir la inflamación en las paredes arteriales y estabilizar las placas de ateroma.
Es importante destacar que estos medicamentos están destinados a reducir el riesgo de complicaciones asociadas con la aterosclerosis y pueden ser parte de un enfoque de tratamiento integral que incluya cambios en el estilo de vida, como una dieta saludable y ejercicio regular.