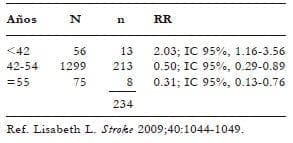
Tres estudios de cohortes y una revisión describen el incremento del riesgo de ACV en MP: La cohorte de Framingham es un estudio prospectivo que comprende a 1.430 pacientes reclutadas entre 1986 y 1990, sin ACV, a los 60 años de edad, con menopausia natural y sin utilización de estrógenos. Ellos estudiaron mujeres con menopausia antes de los 42 años, entre 42 y 54 y más de 55. Del total de mujeres, hubo 234 accidentes cerebro-vasculares isquémicos. La incidencia de isquemia cerebral en mujeres menores de 42 años fue dos veces mayor, 2.03 (IC 95%, 1.16-3.56), con relación al grupo de referencia. Los investigadores afirman que el 4-5% de los accidentes cerebrovasculares se le atribuyen a mujeres con historia de menopausia prematura8 (tabla 4).
Tabla 4. Incidencia de accidente cerebrovascular
en mujeres en menopausia temprana
La cohorte japonesa, Jichi Medical School Cohort Study, es un estudio prospectivo en 4.790 mujeres posmenopáusicas reclutadas entre 36 y 89 años y seleccionadas desde abril de 1992 a julio de 1995, en 12 zonas rurales del Japón. Se obtuvieron 185 accidentes cerebrovasculares durante 10.8 años de seguimiento, clasificados como infartos cerebrales, 105 (56.8%); hemorragias cerebrales, 46 (24.9%); hemorragia sub-aracnoidea, 33 (17.8%), y uno no determinado. El número de pacientes con accidente cerebrovascular en mujeres con menopausia prematura fue solo de 10 de las 237 para un RR 1.73 (95% CI 0.89-3.34) con relación a personas con menopausia entre los 50 y 54 años, que fue el grupo de referencia. La mayoría de ellas tuvieron menopausia quirúrgica con un RR de 2.19 (0.47-10.14) (ns), pero con tendencia al riesgo y 2.5 veces mayor riesgo de infarto cerebral que el grupo de referencia.
La menopausia prematura se asocia con alto riesgo de ateroesclerosis, la cual desencadena todas estas alteraciones a nivel cardiovascular. En conclusión: La menopausia temprana y la menopausia prematura se deben considerar como un indicador de riesgo de infarto cerebral y de la necesidad de tener una intervención médica agresiva dirigida a la prevención del infarto cerebral9.
Datos que están de acuerdo con los resultados de Nurses’ Health Study, en mujeres en menopausia, sin terapia hormonal y sin enfermedad cardiovascular, seguidas entre 1976 y 1994 y evaluadas en 1976. Se apreció que el RR para infarto del miocardio en mujeres en menopausia prematura ajustado a la edad fue de 1.95 (IC 95%, 1.21- 3.13) vs. grupo de referencia de mujeres en menopausia a los 50-54 años, ajustado a factores de riesgo tradicionales; el incremento fue mayor en mujeres fumadoras RR, 1.72 (IC 95%, 0.95-3.11) y sin terapia hormonal, pero no se encontró diferencia en mujeres no fumadoras10.
Posteriormente, en una revisión de 150 artículos observacionales publicados en inglés desde 2006 hasta 2010, se seleccionaron siete artículos: tres son cohortes de mujeres con ooforectomía bilateral antes de los 50 años, quienes tuvieron mayor incremento de ACV, en comparación con mujeres mayores de 50 años, y cuatro estudios observacionales que demuestran la asociación de ACV e isquemia cerebral con menopausia temprana. Estudios observacionales en donde no se puede excluir un sesgo de confusión.
Se concluye que la terapia con 0.625 de EEC oral en mujeres entre 50 y 59 años posiblemente sea benéfica para prevención de enfermedad coronaria, pero es un riesgo para ACV, en contraste con mujeres con menopausia prematura que toman TH oral antes de los 50 años, en donde la TH puede ser segura y benéfica para ambos problemas, ECV y ACV. El efecto de los estrógenos en pacientes jóvenes es más benéfico que perjudicial y deletéreo después de esta edad (especialmente con el uso de terapia oral con EEC y AMP), lo que se ha denominado universalmente como la ventana de oportunidad.
Los autores postulan que los estrógenos tienen un doble papel: inducir efectos benéficos como antiaterogénicos y vasoprotectores y perjudiciales por su efecto pro inflamatorio y pro trombótico. Los efectos pueden variar con la edad, por lo que es posible que la TH entre los 50 y 59 años incremente un pequeño riesgo de isquemia cerebral debido a embolismos cardiacos, a pesar de ofrecer un largo efecto protector de la progresión de la enfermedad arterioesclerótica, tanto en grandes como en pequeños vasos del cerebro y el corazón11.
Mortalidad y menopausia prematura
La enfermedad cardiovascular, y en particular la enfermedad coronaria, es la principal causa de muerte en mujeres mayores. Además, se debe considerar que la menopausia precoz y la prematura son factores de riesgo cardiovascular12.
Dos estudios presentan los resultados de la muerte por ECV en pacientes con menopausia prematura. Entre ellos, la cohorte de California Seventh-Day Adventist, publicada en 1999. Según esta, 6.182 mujeres sanas con menopausia tuvieron un seguimiento por cuestionario desde 1976 a 1988. Durante este seguimiento de 13 años hubo 1831 muertes, de las cuales 308 fueron por enfermedad isquémica del corazón.
La hipótesis de estos investigadoresfue que la edad de la menopausia es inversamente proporcional a la mortalidad por cardiopatía isquémica y que la diferencia del riesgo de ECV en las mujeres es evidente entre antes y después de la menopausia.
De las 286 pacientes con menopausia prematura, hubo 30 muertes, para un RR de 2.0 (IC 95%, 1.2-3.3) con relación a mujeres en menopausia entre los 49 y 51 años (tabla 5).
Tabla 5. Mortalidad por enfermedad isquémica del corazón de acuerdo con la edad de la menopausia en mujeres danesas desde el inicio del seguimiento; número de mujeres y muertes, RR y 95% de IC.
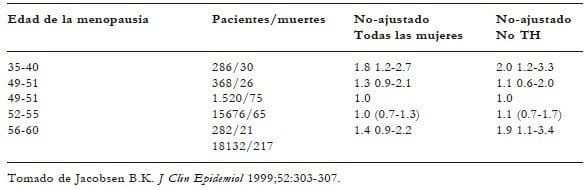
En conclusión, mujeres con menopausia prematura tuvieron el doble de mortalidad que mujeres en menopausia a los 49-51 años, resultado que es estadísticamente significativo: 0.00113.
Estos datos son confirmados con publicaciones en el 2006, como es la de la cohorte de mujeres en Utrecht (Holanda): 20.555 seleccionadas desde diciembre de 1974 a septiembre de 1977, de las cuales 12.134 fueron posmenopáusicas inscritas para el programa de tamizaje para cáncer de mama, con edades comprendidas entre 48 y 68 años y seguimiento de17 años. Hubo 2.607 muertes, de las cuales 963 fueron por enfermedad cardiovascular, 812 por cáncer y 832 por otras causas. El mayor riesgo de mortalidad correspondió a las pacientes con menopausia prematura y en menor proporción a las de menopausia temprana, en comparación con mujeres en menopausia a los 50-54 años. La entidad más frecuente fue la muerte por isquemia cardiaca (tabla 6).
Tabla 6. Asociación de edad de la menopausia (años)
con causas específicas y totales de mortalidad.
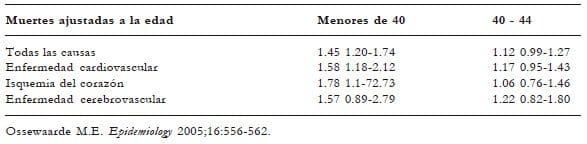
De esta investigación se concluye que existe un 2% de reducción del riesgo de mortalidad por ECV por cada año de retardo en la aparición de la menopausia, lo que corresponde a dos años más de vida con respecto a pacientes con menopausia prematura14.
Muchos autores coinciden en que la menopausia prematura y la menopausia temprana espontánea o inducida se asocian a mayores riesgos (muerte prematura, enfermedad cardiovascular, enfermedad neurológica, osteoporosis, trastornos sicosexuales y de comportamiento) y en que los estrógenos pueden mitigar algunos, pero no todo los efectos.
Para Shuster L. T. la menopausia prematura es la primera etapa de una cadena de causalidad que compromete el funcionamiento de órganos y tejidos y alteraciones hormonales; por lo tanto, le corresponde al médico mantenerse en una permanente vigilancia de este grupo de pacientes3.
