La publicación del estudio HERS en 1998, el primer ensayo clínico aleatorizado de TH combinada en prevención secundaria de eventos cardiovasculares, demostró que el beneficio sugerido por los estudios observacionales en la población de mayor riesgo (aquellas mujeres con enfermedad coronaria establecida), no se confirmaba, ya que la cantidad de eventos ocurridos fue la misma para el grupo de TH y el grupo placebo. Pero la tendencia temporal podía llegar a mostrar un posible beneficio a largo plazo, ello motivó la continuación de la cohorte original por casi tres años más en el llamado HERS II, pero este estudio puntualiza la no indicación de TH combinada (TEP) a largo plazo para prevención secundaria de enfermedad coronaria, pues el seguimiento global a casi siete años no mostró diferencias en cuanto al número de eventos en uno y otro grupo.
El Womens Health Initiative (WHI), un ensayo clínico aleatorizado, controlado con placebo, publicado en JAMA 2002, involucró 16.608 mujeres, comparando TH contra placebo en una población general de mujeres posmenopáusicas. Se trataba de determinar el efecto de la TH sobre la morbimortalidad cardiovascular (desenlace primario) y el efecto sobre la frecuencia de cáncer de mama (evento adverso primario). El estudio tenía además otros desenlaces secundarios como cáncer de colon, fracturas óseas, cáncer de endometrio, etc.
El WHI se centró en analizar riesgo CV y cáncer de mama, pero tuvo que ser suspendido precozmente cuando en el décimo análisis interino el riesgo de cáncer de mama superó la cifra preestablecida en el diseño como valor umbral para suspender el estudio.
El estudio observacional más grande publicado sobre prevención primaria es el Estudio de Salud de las Enfermeras en los Estados Unidos; participaron 70.000 mujeres posmenopáusicas. El riesgo relativo de padecer un evento coronario mayor sobre un periodo de seguimiento a veinte años fue de 0.54 para las usuarias de solo estrógenos. Los resultados en relación con la TH y el riesgo de infarto generaron controversia puesto que a diferencia de la enfermedad arteriosclerótica, las mujeres usando TH en altas dosis o la estándar tenían un riesgo significativamente elevado de infarto, mientras que aquellas que ingerían bajas dosis de estrógenos estaban protegidas de padecerlo. Una publicación reciente del Estudio de Salud de las Enfermeras pone la cardioprotección de la TH en una perspectiva diferente, se analizan los casos en la incidencia de enfermedad cardiovascular en E.U.A. desde 1980 hasta 1994, se sugiere que una disminución del 31% en la incidencia de la enfermedad duran- te este período es resultado de una mejoría en los hábitos nutricionales, fumar menos, y en tercer lugar un incremento en el uso de hormonas en la posmenopausia.
Estudios observacionales sugirieron que la TH tenía mecanismos de cardio-protección basados entre otros aspectos en los efectos benéficos sobre el perfil lipídico (aumentar el colesterol HDL) y el crucial factor de estimular producción de óxido nítrico endotelial a través de los receptores estrogénicos (acción no genómica y genómica).
Varios estudios clínicos aleatorizados controlados han mostrado incremento de eventos cardiovasculares en poblaciones mayores de 65 años con TH combinada cuando se usaban dosis altas (estrógenos 0,625 mg/ día), aunque ello no ocurría con la TH de solo estrógenos.
Cuando se revisa el estudio WHI y se subdivide por edades, en el grupo de 50-59 años en vez de observarse incremento, hay una disminución del riesgo CV en las mujeres que recibieron TH, aunque no es estadísticamente significante. Estudios con el uso de terapia estrogénica y TH combinada en mujeres sanas todavía no se han efectuado.
La TH con sólo estrógenos (indicada en histerectomizadas) en varios estudios no ha mostrado incremento en aparición de eventos cardiovasculares en grupos de mujeres en menopausia de edad avanzada.
En el WHI en el brazo que evaluó mujeres recibiendo estrógenos solos, mostró disminución del riesgo y fue estadísticamente significativo.
Todas las investigaciones han revelado un incremento en el riesgo para trombosis venosa, asociado al empleo de TH por vía oral.
Hasta la fecha la terapia con estrógenos transdérmicos y aquellas que emplean progestágenos derivados de no pregnanos no han mostrado aumento de eventos trombóticos.
La evidencia muestra que los resultados de eventos cardiovasculares en mujeres que utilizan TH, varían sustancialmente de acuerdo al tiempo de iniciación de la misma, si la TH se ha iniciado antes, durante la transición de la menopausia que en aquellas que la inician unos años después. Por ello su empleo se aconseja en mujeres con sintomatología climatérica durante la perimenopausia si no tienen daño vascular y por un tiempo inferior a cinco años, donde su impacto sobre el riesgo cardiovascular es mucho menor.
Está claro que las mujeres hipertensas o dislipidémicas bien controladas médicamente pueden recibir TH para el alivio de su sintomatología climatérica.
Con respecto a los fitoestrógenos y la tibolona, no hay aún evidencia publicada suficiente para recomendarlos como medicamentos útiles en la prevención primaria o secundaria de las enfermedades cardiovasculares.
Con la utilización de tibolona se debe tener especial cuidado por sus propiedades trombo-génicas (estudios LIFT y Liberate), por ello no debe emplearse en pacientes con factores de riesgo tromboembólico.
Se debe tener en cuenta que las diferentes sociedades científicas para el estudio de la menopausia no indican el uso de TH en mujeres posmenopáusicas para prevención cardiovascular primaria o secundaria, además cuando la enfermedad cardiovascular ya está establecida, se considera una clara contraindicación.
Se debe aconsejar un tratamiento adecuado con relación a la prevención y control de las diversas patologías asociadas.
Este comunicado hace claridad sobre la necesidad de que todo médico deba aprovechar los momentos óptimos para intervención primaria, a lo largo de la vida reproductiva de la mujer:
– La adolescencia.
– El período preconcepcional
– La gestación.
– La peri-menopausia.
El profesional de salud debe participar activamente, impartiendo educación y dando recomendaciones alrededor de la necesidad de practicar actos de vida saludable y cambios terapéuticos en su estilo de vida.
Toda mujer en riesgo debe ser controlada periódicamente y cerciorarse que se mantenga dentro de las metas preestablecidas.
El papel del médico que participa en el cuidado primario de las pacientes no debe ser solo el de remitirlas a otros especialistas, sino hasta donde sea posible, manejarlas integralmente y orientarlas con respecto a cambiar hábitos de vida y tratar las patologías asociadas.
La TH reduce los síntomas vasomotores y ayuda a mantener una buena calidad de vida, se asocia a otros efectos benéficos en la mujer, fundamentalmente en salud ósea, disminuyendo el riesgo de osteoporosis y el riesgo de fractura, así como acciones benéficas positivas en piel, vagina y cerebro. Tenemos pendiente revisar hacia el futuro los resultados de administrar TH en bajas dosis, en mujeres sanas menores de 60 años.
Recordar que es necesario establecer medidas de prevención primaria en salud tales como:
• Dejar de fumar.
• Hacer ejercicio físico diariamente y
• Mejorar la dieta en contenido de fibra, verduras y frutas.
Estas medidas son fundamentales para el manejo adecuado e integral de miles de mujeres antes y durante la menopausia.
Desde la perimenopausia, se deben involucrar acciones terapéuticas positivas y recomendar:
• Practicar ejercicio físico de intensidad moderada, motivándolas por ejemplo a caminar en desplazamiento continuo durante 30 minutos como mínimo, preferiblemente todos los días, evitando emplear un ritmo que desencadene disnea. Una buena medida es recomendar ejercicio hasta sentir calor a nivel de las mejillas.
• Aconsejar reducir al máximo el consumo de grasas saturadas, evitar el empleo de margarinas sólidas (grasas trans), al igual que ponqués y bizcochos, así como nunca reutilizar el aceite para freír y usar preferentemente aceites con grasas monosaturadas, como el aceite de canola y de oliva, al igual que el consumo de pescados idealmente proveniente de aguas profundas.
• Los aceites de cadena media (como el omega-3) se han utilizado en prevención CV y tienen efecto sobre reducción de los triglicéridos y algunas propiedades antiarrítmicas. Se aconseja que el omega-3 sea proveniente de peces libres de mercurio.
• Los antioxidantes como la vitamina E y otros multivitamínicos no tienen utilidad en la prevención primaria de los eventos cardiovasculares.
• Se recomienda que todas las mujeres mayores de 65 años de edad y sin contraindicaciones, deban recibir diariamente ácido acetilsalicílico a dosis bajas (75 a 325 mg/ día), pues se ha demostrado que reduce el riesgo de eventos cardiovasculares a través de disminuir el ACV isquémico y el infarto de miocardio en mujeres.
Mujeres menores de 65 años, si tienen factores de riesgo para ACV –accidente cerebro- vascular – tales como obesidad, diabetes, sedentarismo, etc., se beneficiarán de recibir aspirina en bajas dosis, puesto que en mujeres es más prevalente el ACV.
• El manejo de la mujer en menopausia debe ser, siempre que sea posible, interdisciplinario, basado en la detección temprana de los factores de riesgo y la posibilidad de interactuar con otros especialistas en pro del manejo integral sobre la base de una intervención completa, para lograr el mejor resultado.
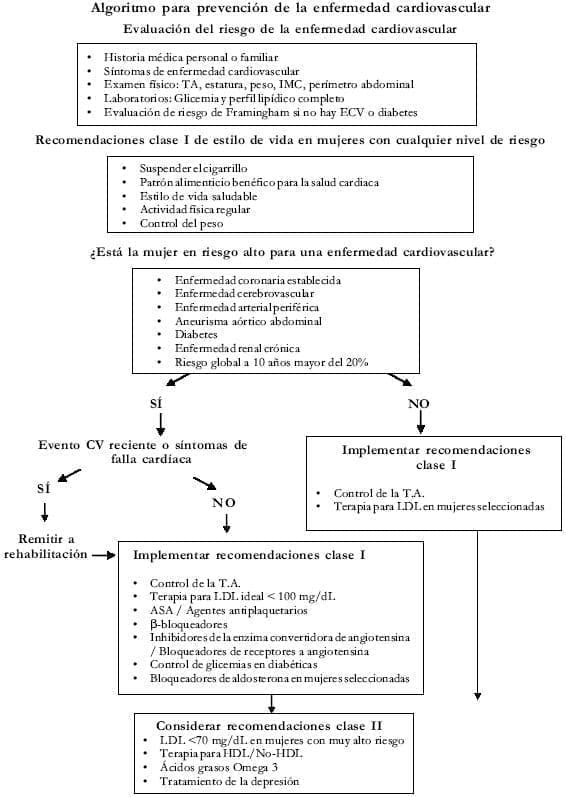 Algoritmo modificado para prevención de enfermedad cardiovascular en mujeres, Guías ACC, 2007.
Algoritmo modificado para prevención de enfermedad cardiovascular en mujeres, Guías ACC, 2007.
Declaración de intereses: revisión patrocinada por laboratorios Wyeth.
Referencias
1. Kannel WB, Hjortland MC, McNamara PM, Gordon T. Menopause and risk of cardiovascular disease: the Framingham study. Ann Intern Med 1976; 85: 447-452.
2. Stramba-Badiale M, Priori SG. Gender- specific prescription for cardiovascular diseases? Eur Heart J 2005; 26: 1571-1572.
3. Instituto Colombiano de Bienestar Familiar. Encuesta Nacional de la Situación Nutricional en Colombia. ICBF, 2005.
4. Anderson GD. Sex and racial differences in pharmacological response: where is the evidence? Pharmacogenetics, pharmaco- kinetics, and pharmacodynamics. J Womens Health (Larchmt) 2005; 14: 19-29.
5. Al-Azzawi F, Thompson J. and Stevenson J. Witch progestogen is more likely to increase the risk of fatal myocardial infarction: A combination of epidemiolo- gical and trial evidence. Maturitas 2006; 54: 154-163.
6. Mendelson M. and Lobo R. Cardiovascular health and the menopause – an approach for gynecologists: an overview. Climacteric 2006; 9(Suppl 1): 1-5.
7. Grodstein F, Manson JE, Stampfer MJ. Hormone therapy and coronary heart disease: the role of time since menopause and age at hormone initiation. J Women’s Health 2006; 15: 35-44.
8. Arias RD. Cardiovascular health and the menopause: the gynaecologist as the patient’s interface. Climacteric 2006; 9(Suppl 1): 6-12.
9. Simon T. Why is cardiovascular health important in menopausal women? Climacteric 2006; 9(Suppl 1): 13-18.
10. Berger JS, Roncaglioni MC, Avanzini F, Pangrazzi I, Tognoni G, Brown DL. Aspirn for the primary prevention of cardiovascular events in women and men: a sex-specific meta-analysis of randomized controlled trials. JAMA 2006; 295: 306-313.
11. Rosano GM, Vitale C. and Tulli A. Managing cardiovascular risk in menopausal women. Climacteric 2006; 9(Suppl 1): 19-27.
12. Shapiro S. Risk of cardiovascular disease in relation to the use of combined postme- nopausal hormone therapy: detection bias and resolution of discrepant findings in two Women’s Health Initiative studies. Climacteric 2006; 9: 416-420.
13. Kaya C, Dinçer Cengiz S, Cengiz B. and Akgün G. The long-term effects of low-dose 17â-estradiol and dydrogesterone hormone replacement therapy on 24-h ambulatory blood pressure in hypertensive postme- nopausal women: a 1-year randomized, prospective study. Climacteric 2006; 9: 437- 445.
14. Hsia J, Langer R, Manson JE, Kuller L, Johnson KC, Hendrix S, Pettinger M, Heckbert S, Greep N, Crawford S, Eaton CH, Kostis JB, Caralis P, Prentice R, for the Women’s Health Initiative Investigators. Conjugated Equine Estrogens and Coronary Heart Disease. The Women’s Health Initiative. Arch Intern Med 2006; 166: 357-365.
15. Ouyang P, Michos ED, Karas RH. Hormone replacement therapy ant the cardiovascular system: lessons learned and unanswered questions. J Am Coll Cardiol 2006; 47: 1741- 1753.
16. Gambacciani M, Naftolin F. et al. Executive committee international Menopause Society. Update on Menopause Management. The 7 th IMS Workshop. IMS – Budapest, February 2007.
17. Rexrode Kathryn and Manson JoAnn. Are some types of hormone therapy safer than others? Lessons from the oestrogen and thromboembolism risk study. Circulation 2007; 115: 820-822.
18. Jaramillo-Gómez Nicolás y col. Factores de riesgo cardiovascular: mitos y realidades. Clínica Las Américas. 2ª Edición: 2007 (Octubre); 17-569.
19. Lobo Rogeiro. Postmenopausal hormones and coronary artery disease: potential benefits and risks. Climacteric 2007; 10 (Suppl 2): 21-26.
20. Pines Amos, Sturdee DW and Birkhäuser MH. Hormone therapy and cardiovascular disease in the early postmenopause: the WHI data revisited. Climacteric 2007; 10: 195-196.
21. Ettinger Bruce. Rationale for use of lower estrogen doses for postmenopausal hormone therapy. Maturitas 2007; 57: 81-84.
22. Depypere HT, Tummers P, De Bacquer D, Do M. and Dhont M. Number of women needed in a prospective trial to prove potential cardiovascular benefit of hormone replace- ment therapy. Climacteric 2007; 10: 238-243.
23. Stevenson JC. HRT and the primary prevention of cardiovascular disease. Maturitas 2007; 57:
31-34.
24. Uribe LM. Estrógenos y enfermedad coronaria: Nuevas evidencias sobre cardio- protección. Controv Ginecol y Obstet2007; 17(99): 3073-3075.
25. Lizcano F. y Onatra W. Factores endocrinos y paracrinos que regulan al adipocito y su relación con el riesgo cardiovascular, dislipidemia y obesidad. Rev Col Menop 2007; 13(3): 225-238.
26. Mosca L, Banka C, Benjamín E, et al. Evidence-Based Guidelines for Cardiovascular Disease Prevention in Women: 2007 Update. Circulation 2007; 115: 1-21.
27. Blümel JE, Gómez-Tabares G, Vallejo S, Campodónico I. Impacto del climaterio y de la terapia hormonal en la salud de la mujer. Rev Col Menop 2007; 13(4): 343-354.
28. Rossouw JE, Prentice RL, Manson JE, et al. Postmenopausal hormone therapy and risk of cardiovascular disease by age and years since menopause. JAMA 2007; 297: 1465-1477.
29. ESTHER Study. Circulation 2007; 115: 840- 845.
30. Collins P, Rosano G, Gambacciani M, Stevenson J, Palacios S. et al. Management of cardiovascular risk in the perimenopausal women: a consensus statement of European cardiologists and gynecologists. Climacteric 2007; 10: 508-526.
31. Expert Viewpoint. The Beneficial Effect of Hormone Therapy on Mortality and Coronary Heart Disease in Younger versus Older Postmenopausal Women. www.medscape.com – Medscape Ob/ Gyn & Women’s Health, Feb 2008.
