Aplicación del Método “Ver y Tratar” en Pacientes con Citología LIE de Alto Grado y Colposcopia con Cambios Mayores
1González Antonio
2Prada Juan Carlos, Sanín José Enrique
3Villota Néstor
Resumen
Introducción: El método de ver y tratar consiste en diagnosticar y tratar por medio de la radiofrecuencia (asa LEEP) en una sola visita médica las pacientes con citología y colposcopia alteradas. Esta opción terapéutica se podría ajustar a nuestras condiciones económicas, sociales y culturales.
Objetivos: Evaluar la eficacia terapéutica del método “ver y tratar” en pacientes con citología LIE de alto grado y colposcopia con cambios mayores, en la unidad hospitalaria de Castilla.
Materiales y Métodos: Se realizó un estudio retrospectivo descriptivo de las historias clínicas de las pacientes sometidas al protocolo de “ver y tratar”, las cuales tenían citología de alto grado y hallazgos colposcópicos de “cambios mayores” entre 1998 y 1999.
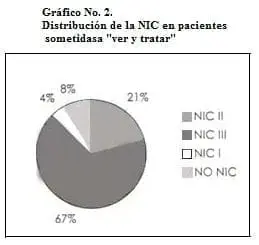
Resultados: Fueron sometidas a este protocolo 24 pacientes, 22 (91.7%) tuvieron algún grado de displasia en el resultado de anatomía patológica: NIC II en 5 pacientes, NIC III en 16 y 1 con NIC I. 2 pacientes se consideraron “sobretratadas”, pues no se halló evidencia de NIC.
Existieron 5 casos de pacientes (22.7%) que presentaban bordes del LEEP comprometidos, los cuales al hacerles el seguimiento solo uno requirió retratamiento con LEEP, el cual reportó NIC I.
Conclusiones: La aplicación del método “ver y tratar” en pacientes con citología de alto grado y hallazgos a la colposcopia con cambios mayores es una alternativa eficaz para manejar las pacientes y con una alta correlación patológica y baja tasa de sobretratamiento; que permite ahorrar recursos y dinero.
Palabras Claves: Ver y tratar, LEEP, NIC.
Abstract
Introduction: “See and treat” is a procedure in that in a single visit the patients with an abnormal PAP smear and colposcopy is treated with LEEP.
Objectives: Evaluate the terapeuthic efficiency of “see and treat” method in patients with high grade PAP smear and abnnormal colposcopy with major changes.
Methodology: In a retrospective descriptive study there was an evaluation of the clinical charts to the patients treated with “see and treat” between 1998 and 1999 in the Castilla Hospital – Medellín.
Results: there were 24 patients in the “see and treat” protocol. 22 (99.7%) had some grade of displasia in the final pathological result: 5 with CIN II, 16 with CIN III, and one with CIN I. Two patients were considered overtreated because of no presence of displasia in the pathological result.
There were 5 patients with LEEP borders compromised (22.7%). Only one of them required retreatment with LEEP, with a final pathological result of CIN I.
Conclusions: “See and treat” in patients with high grade PAP smear and major changes at colposcopy is an efficient alternative with high pathological correlation and low cases of overtreatment.
Key Words: See and treat, LEEP, CIN.
Introducción
El cáncer de cervix uterino es la forma más común de cáncer ginecológico en Colombia y en los países en vía de desarrollo, y la segunda causa de muerte por cáncer (Ca) en la mujer, razón por la cual amerita un diagnóstico precoz y un manejo adecuado1-3.
En países en vía de desarrollo; donde el tamizaje con citología y las facilidades tecnológica estén disponibles, una de las razones primarias para el fallo de este esquema es que el seguimiento de las pacientes es inadecuado. La tasa de pérdida de pacientes con anormalidades citológicas varía entre el 60-80 %4, en Colombia según algunos reportes, esta varía entre el 40 – 60%5. Esto es debido a que la población es móvil, habita en viviendas informales y además posee un bajo nivel de educación. Estas condiciones resultan en bajas tasas de tamizaje y sólo unos cuantos pacientes pueden ser diagnosticados y adecuadamente tratados.
El método “Ver y Tratar” (See and treat), apareció casi al mismo tiempo que el método LEEP (Conizacion con radiofrecuencia), a finales de los 80 y principios de los 90; expertos ingleses propusieron la aplicación de este método, el cual consiste en que desde la primera visita al centro de patología cervical, las pacientes con citología anormal, y según los hallazgos colposcópicos, eran de una vez sometidas a procedimiento tipo LEEP. Las ventajas de obrar así consisten en reducir la ansiedad del paciente al ofrecerle de una vez el tratamiento del problema, disminuir los costos, menos visitas al médico y reducir las posibilidades de deserción y pérdida de pacientes6-7.
En los primeros protocolos publicados se hizo un uso indiscriminado del mismo, inaugurándose así un símil de la era precolposcópica, donde todas las pacientes con citología anormal eran sometidas a Conizacion (Ahora conizacion LEEP), y si se tienen en cuenta las nuevas terminologías citológicas (Bethesda), con su numero incrementado de reportes anormales y la alta prevalencia del Virus Papiloma Humano en el país, se podría hablar de un abuso del procedimiento o en otras palabras, un sobretratamiento, es decir hacer LEEP en pacientes con cuellos normales, cervicitis crónicas o con lesiones menores (PVH o NIC I) que usualmente no requieren tratamiento ablativo. Se llego así a frecuencias de sobretratamiento del 27.9 al 45%.6-8.
El otro “peligro” del método “ver y tratar”, consiste en la excisión de lesiones microinvasoras o adenocarcinomas en las cuales se prefiere un cono bien cortado con técnica de bisturí frío, y obtener una pieza para anatomía patológica en que fundamentar un diagnóstico apropiado con miras a un manejo futuro.2-3,9.
Se pretende evaluar en la Unidad hospitalaria de Castilla, centro de referencia de patología cervical de METROSALUD, el protocolo de “ver y tratar” diseñado para pacientes con citología LIE (Lesión Intra Epitelial Escamosa) de alto grado y colposcopia con cambios mayores; se evaluará la capacidad terapéutica de este protocolo de manejo, sus complicaciones y en caso de ser satisfactoria la propondremos en nuestra ciudad, como una alternativa de manejo a esta patología.
Materiales y Métodos
Se realizó un estudio de tipo retrospectivo descriptivo de todas las historias clínicas de las pacientes sometidas al protocolo de “ver y tratar” Unidad Hospitalaria de Castilla entre 1998 y 1999.
Todos los procedimientos fueron realizados por los autores de la investigación o por residentes de ultimo año bajo supervización directa de los autores.
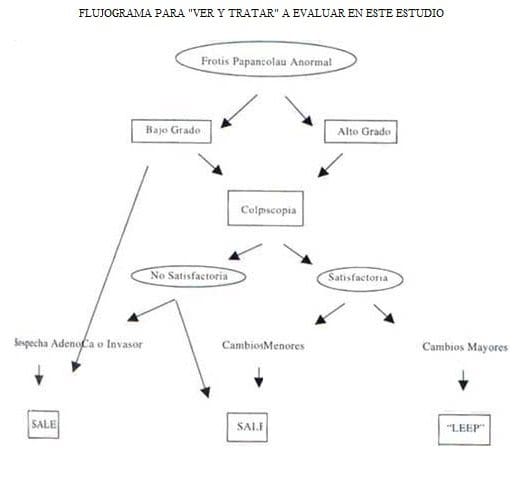
La selección de las pacientes para el estudio se hicieron teniendo en cuenta las siguientes condiciones (Gráfica No. 1):
- Citología LIE de alto grado según la clasificación de Bethesda o su equivalente (Citología sugestiva de NIC II o NIC III).
- Colposcopia satisfactoria (visualización de toda la unión escamocolumnar).
- Colposcopia con cambios mayores. (En la terminología de la Federación Internacional de Colposcopia).
- Ausencia de sospecha de microinvasión por colposcopia.
- Ausencia de sospecha de adenocarcinoma de cervix.
- Ausencia de patología que contraindique el procedimiento. (Coagulopatías, infecciones agudas, etc).
- Consentimiento de la paciente.
- Ausencia de embarazo.
El trabajo de investigación contó con el aval de los comités de ética e investigación de la Unidad Hospitalaria de Castilla y la Universidad Pontificia Bolivariana.
Resultados
Fueron sometidas al protocolo de “Ver y tratar” 24 pacientes, 7 en el año de 1998 y 14 en el año de 1999, las edades de las pacientes oscilaron entre 15 y 42 años, siendo la mediana 30.2 años.
Epidemiológicamente se describe que todas las pacientes eran del área metropolitana de la ciudad de Medellín, 7 pacientes (29%) admitían haber tenido más de 3 compañeros sexuales a lo largo de su vida y sólo 1 paciente (4.1%) tenía el antecedente de una enfermedad de transmisión sexual (Tricomoniasis).
De las 24 pacientes sometidas al protocolo, 22 (91.7%) tuvieron algún grado de displasia en el resultado de anatomía patológica, siendo el resultado “NIC III” el diagnóstico más reportado por los patólogos (66.6%). Gráfico No. 2.
Sólo 2 pacientes (8.3%) fueron consideradas en este estudio como sobretratadas, pues en el resultado de anatomía patológica no se reporto evidencia de NIC. Estas pacientes tenían citologías compatibles con NIC II, una era de 15 años y la otra de 36 y al revisar los informes colposcópicos éstos correspondían a cambios mayores (Epitelio acetoblanco denso y central y mosaico irregular).
Al evaluar las complicaciones intraoperatorias y postoperatorias, se encontró que solamente 1 paciente (3.8%) presento una complicación hemorrágica que requirió hospitalización y posterior reintervención. No se presentaron complicaciones infecciosas, laceraciones de paredes vaginales o inherentes a la anestesia local usada durante el procedimiento (Lidocaina con epinefrina).
Existieron 5 casos de los 22 con evidencia de NIC (22.7%) de pacientes a los cuales los vértices o los bordes del cono les dieron comprometidos; al hacerles el seguimiento colposcópico respectivo se encontró que 3 pacientes no tenían evidencia citológica o colposcópica de NIC, 1 paciente tuvo lesión por Papiloma virus humano (PVH) y sólo 1 requirió un recono pues la colposcopia evidenciaba cambios mayores, el resultado de la patología fue “NIC I”.
En el período de seguimiento de las pacientes (3 a 14 meses) no se presentaron recurrencias de displasia.
No se presentaron casos en el estudio de adenocarcinomas o cánceres cervicales invasores.
Discusión
El uso de la radiofrecuencia en el manejo de la NIC y conocimientos acerca de la evolución y la progresión de la enfermedad han cambiado las conductas terapéuticas para la aproximación a este problema de salud pública.
Luesley y cols en 19907 fueron los primeros en reportar el uso de la radiofrecuencia en pacientes con anormalidades citológicas en la primera visita al ginecólogo, no se tuvieron en cuenta los hallazgos citológicos o colposcópicos para someter las pacientes al procedimiento y se encontró una tasa de sobretratamiento del 27%, grupo que consideraron los autores sin importancia si se tiene en cuenta la baja morbilidad del procedimiento. Posteriormente Keijser8 y Bigrigg6 sin tener tampoco en cuenta hallazgos colposcópicos o citológicos tuvieron tasas de sobretratamiento altas (12.9% y 27.9%), las cuales Ferenczy intentó reducir al proponer un esquema que tuviera en cuenta los hallazgos colposcópicos10.
González y Villota9 propusieron entonces una modificación al esquema de Ferenczy y en un estudio teórico retrospectivo mostraron un porcentaje de sobretratamientos de 16.3% y una tasa de remoción de lesiones cancerosas del cervix de 2.46%; este trabajo es el resultado del esquema teórico propuesto por González y que demuestra una tasa de sobretratamiento de 8%, la cual es significativamente menor a los otros reportes publicados y comparable a los hallazgos de Megevand4, quien presentó en su estudio 22 pacientes de características similares a éste, en una unidad móvil de patología cervical en el área rural de Suráfrica y al trabajo de Santos y cols11 en un centro de referencia de patología cervical en Perú.
Otra preocupación acerca del método “Ver y tratar” recae en el hecho que para pacientes con Adenocarcinomas de cervix o carcinomas microinvasores se prefiere un cono con bisturí frío, el cual da un mejor espécimen para anatomía patológica; es por ésto que ante la sospecha citológica o colposcópica de alguno de éstos, se excluía de este trabajo donde no se presentaron ninguna de estas dos patologías a diferencia de otros autores como Luesley7 1,7%, Bigrigg6 0.5%, Keijser8. 3.3% y Santos11 0.8%.
El uso de la radiofrecuencia no esta exenta de complicaciones; se han reportado complicaciones infecciosas, hemorrágicas, estenosis cervical, reacciones adversas al uso de anestésicos locales2,7. Este estudio es muy limitado para señalar las complicaciones debido al numero de pacientes, sin embargo se puede concluir que el método “Ver y tratar” tiene la misma frecuencia de complicaciones que el uso mismo de la radiofrecuencia.
Debido a las políticas nacionales y mundiales de reducción de costos en salud, se han planteado estudios desde el punto de vista económico para evaluar el método “Ver y tratar”, aunque éste se sale de los objetivos de este estudio, vale la pena anotar que estos estudios han demostrado que este método es significativamente menor en costos a la aproximación convencional de la citología anormal12-13.
En este estudio retrospectivo se comprueban las ventajas del método “Ver y tratar” en pacientes con criterios preestablecidos (Citología LIE de alto grado y colposcopia con cambios mayores); esquema que permite en una sola visita evaluación y tratamiento, disminuye costos para los pacientes, ahorra tiempo a los médicos, ofrece satisfacción a los pacientes, disminuye el número de histerectomías y disminuye el riesgo de pérdida para el seguimiento de las pacientes antes de la completa evaluación y tratamiento del NIC con muy escasas complicaciones y tasas de sobretratamientos. Debido a las anteriores ventajas el método “Ver y tratar” debe ser tenido en cuenta en los centros de patología cervical, como una alternativa para el manejo de la NIC.
Bibliografía
1. Manual de normas del manejo del cáncer genital femenino. Instituto Nacional de Cancerología. Colombia 1992; 9-24.
2. Berek J, Adashi E, Hillard P, editors. Ginecología de Novak. 12 edición. México: Mc Graw -Hill; 1997; 447-86.
3. Dexeus S, López-Marín L, Labastida R, Cararach M. Tratado y atlas de Patología Cervical. 1 ed. Barcelona: Salvat editores; 1989; 21-28.
4. Megevand E, Van Wik W, Knight B, Bloch B. Can cervical cancer be prevented by a see, screen, and treat program? A pilot study. Am J Obstet Gynecol 1996; 174: 923-8.
5. González A, Villota N, Agudelo M, Posada G. Colposcopia y Embarazo. Revista Colombiana de Obstetricia y Ginecología. 1999; (por publicar).
6. Bigrigg M, Codling B, Pearson P, Read M, Swingler G. Colposcopic diagnosis and treatment of cervical dysplasia at a single clinic visit. Lancet 1990; 336: 229-231.
7. Luesley DM, Cullimore J. et al. Loop diathermy excision of the cervical transformation zone in patients with abnormal cervical smears. Br Med J 1990; 300: 1690-3.
8. Keijser K, Kenemans P, Petronella H. Diathermy loop excision in the manegement of cervical intraepithelial neoplasia: Diagno sis and treatment in one procedure. Am J Obstet Gynecol 1992; 166: 1281-7.
9. González A, Villota NO. Cómo seleccionar las pacientes con NIC para la metodología de “ver y tratar”. Revista Colombiana de Obstetricia y Ginecología 1998; 49: 81-5.
10. Ferenczy A. Atención de la paciente con resultado anormal del frotis de Papanicolau: Perfeccionamientos recientes. Clínicas de Ginecología y Obstetricia- Temas actuales. 1993; 1: 179-92.
11. Santos G, Galdos R, Álvarez M, Velarde C, Dyer R, Estrada H. One session manegement of cervical intraepithelial neoplasia: a solution for developing countries. Gynecol Oncol 1996; 61: 11-5.
12. Holschneider C, Ghosh K, Montz F. See and treat in the manegement of High Grade squamos intraepithelial lesions of the cervix: A resource utilization analysis. Obstet Gynecol 1999; 94: 377-85.
13. Das SS, Elias A. Diagnosis and treatment of cervical intraepithelial neoplasia in a single visit. Aust N Z J Obstet Gynecol 1998; 38: 246-50.
1González Antonio, Gineco Obstetra U. H. Castilla – Profesor U.P.B.
2Prada Juan Carlos, Sanín José Enrique, Gineco Obstetra U.P.B.
3Villota Néstor, Gineco Obstetra U.H. Castilla.
Recibido: Mayo 7/2001 – Revisado: Agosto 21/2001 – Aceptado: Octubre 2/2001
