Experiencia en el Hospital de San Jose
JUAN CAMILO RAMÍREZ1, ADRIANA CÓRDOBA2, GABRIEL SANTIAGO MEDINA3
Palabras clave: neoplasias esofágicas; trastornos de la motilidad esofágica; esofagectomía; cirugía asistida por video; laparoscopia.
Resumen
El objetivo de este trabajo es revisar nuestra experiencia con la esofagectomía mínimamente invasora y determinar su impacto sobre una serie de variables.
Se revisaron las historias clínicas de 20 pacientes a quienes se les practicó una esofagectomía mínimamente invasora entre el 1° de enero de 2009 y el 31 octubre del 2010: 14 hombres y 6 mujeres, con un promedio de edad de 57 años. Trece tenían neoplasias del esófago y, siete, enfermedades benignas. En trece se llevó a cabo una esofagectomía transhiatal por laparoscopia. En siete se utilizó un abordaje combinado por toracoscopia y laparoscopia. El tiempo quirúrgico promedio fue de 234 minutos. El sangrado promedio fue de 200 ml. El promedio de estancia en la unidad de cuidados intensivos fue de 4,8 días. Tres pacientes fallecieron. Hubo ocho complicaciones. El tiempo promedio de hospitalización fue de 10,5 días.
La esofagectomía mínimamente invasora es un procedimiento factible y seguro desde el punto de vista técnico. La indicación del procedimiento y la selección del abordaje deben hacerse de manera individual, teniendo en cuenta el tipo de enfermedad, las enfermedades asociadas, los recursos disponibles y la destreza y experiencia del grupo quirúrgico.
Los principales beneficios demostrados hacen referencia a la disminución de la hemorragia, la reducción de la necesidad de la unidad de cuidados intensivos, la disminución del dolor y del tiempo de hospitalización, y el regreso más temprano a las actividades normales. La esofagectomía mínimamente invasora es un procedimiento que debe ser llevado a cabo en centros de alto nivel de complejidad y por cirujanos expertos. El impacto y los beneficios de esta intervención en el tratamiento del cáncer del esófago no están bien definidos y deben determinarse con estudios prospectivos aleatorios.
Introducción
Los procedimientos quirúrgicos de invasión mínima han venido desarrollándose desde hace más de veinte años gracias al avance de la tecnología y a los beneficios demostrados, tales como la ausencia de grandes incisiones y de las complicaciones relacionadas con ellas, el menor trauma quirúrgico, la recuperación más rápida de los pacientes con la consiguiente disminución de la hospitalización, la menor incapacidad y el reintegro más pronto a la vida normal. En el campo de la cirugía del esófago, la cirugía mínimamente invasora ha tenido plena aplicación para el reflujo gastroesofágico, la corrección de las hernias hiatales gigantes y la acalasia 17. Estos avances han permitido a los cirujanos explorar la factibilidad de practicar procedimientos más complejos, como la esofagectomía.
La resección del esófago es uno de los procedimientos más complejos de la cirugía general, con índices de mortalidad informados en la literatura científica entre el 1 y el 10 %, y complicaciones en el 50 % 8,9. Los mejores resultados han sido informados en centros en donde se llevan a cabo altos volúmenes de esofagectomías, mientras que los índices más altos de mortalidad y complicaciones se presentan en instituciones con los volúmenes más bajos. Estos resultados tan variables han sido en parte responsables de que no exista un acuerdo entre los cirujanos con respecto a los diferentes abordajes que se utilizan para las resecciones del esófago.
El objetivo de este trabajo es revisar nuestra experiencia inicial con la técnica de esofagectomía mínimamente invasora y determinar el posible impacto de este abordaje novedoso sobre una serie de variables, como mortalidad, complicaciones, duración del procedimiento, necesidad de transfusión sanguínea, estancia en cuidados intensivos y duración de la hospitalización.
Materiales y Métodos
Este es un trabajo descriptivo y retrospectivo de tipo serie de casos.
Para este estudio se revisaron las historias clínicas de los pacientes a quienes se les practicó una esofagectomía mínimamente invasora, definida como la resección del esófago y la reconstrucción del tubo digestivo llevada a cabo por laparoscopia o toracoscopia, en el período comprendido entre enero de 2009 y octubre de 2010. Se excluyeron aquellos a quienes se les practicó una esofagectomía con las técnicas abiertas convencionales.
Para la selección de los pacientes sometidos a esofagectomía mínimamente invasora no se utilizó un criterio específico, y a quienes se les practicó el procedimiento fueron aquellos con cáncer del esófago o enfermedades benignas, que tenían indicación de esofagectomía.
La información obtenida se consignó en una base de datos de Excel® y se describieron las siguientes variables: edad, sexo, diagnóstico, enfermedades asociadas, cirugías previas en el abdomen y el tórax, tiempo quirúrgico, sangrado operatorio, tipo de abordaje (torácico, abdominal o ambos) mortalidad y complicaciones, hospitalización en cuidados intensivos y tiempo total de hospitalización. Los resultados obtenidos se discutieron, analizaron y compararon con los informados en varias publicaciones aparecidas en la literatura científica mundial. Dadas las características y el alcance del estudio, los resultados fueron informados en promedio y no se consideró necesario utilizar herramientas estadísticas específicas para su análisis.
Técnica Quirúrgica
Esofagectomía transhiatal por laparoscopia
Para este abordaje el paciente se coloca en posición supina y de Trendelemburg invertida, con las piernas separadas y las extremidades superiores adosadas al tronco. Se utilizan cinco puertos de acceso: tres de 12 mm localizados en el mesogastrio, unos 3 cm a la izquierda de la línea media para la cámara, en los cuadrantes superiores derecho e izquierdo, respectivamente, a través de los cuales opera el cirujano, y dos de 5 mm en el epigastrio para la retracción del hígado y en el flanco izquierdo para el ayudante.
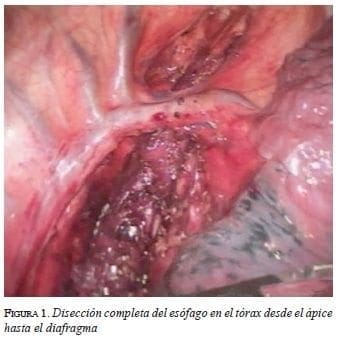
La disección se lleva a cabo casi en su totalidad utilizando el bisturí armónico (Ethicon Endosurgery™) y se inicia en la zona del hiato esofágico con la sección de la membrana frenoesofágica, la exposición de los pilares del diafragma y la liberación de la unión gastroesofágica. En el caso de tumores localizados en el tercio distal del esófago, este es un momento crítico para evaluar si se puede resecar. La infiltración de la aorta torácica o abdominal son hallazgos que indican la imposibilidad de resecar el tumor. La disección se continúa hacia el mediastino combinando el bisturí armónico y la disección roma, para liberar el esófago torácico en todo su trayecto. En el caso de tumores, esta disección debe incluir los ganglios linfáticos periesofágicos. Para mejorar la exposición del mediastino se lleva a cabo una maniobra de Pinotti, que consiste en una sección parcial del diafragma en el vértice del hiato esofágico. De esta manera es posible conducir la disección bajo visión directa hasta un nivel cercano al estrecho torácico superior y hacer una hemostasia cuidadosa (figura 1).
Una vez concluido el tiempo en el mediastino, se continúa con la movilización del estómago, comenzando por la curvatura mayor. En este paso debe tenerse especial cuidado en preservar todo el arco de la arteria gastroepiploica derecha que, junto con la gástrica derecha, son las responsables de mantener la irrigación del tubo gástrico. La disección se prolonga en sentido proximal hasta llegar al ángulo de His, después de seccionar los vasos cortos. En sentido distal, termina en la primera porción del duodeno, hasta identificar la arteria gastro duodenal. Luego se hace una movilización del duodeno con una maniobra de Kocher amplia y una piloroplastia de tipo HeineckeMikulicz. La maniobra de Kocher hace posible el ascenso de casi todo el estómago por el mediastino. A continuación se secciona el ligamento gastrohepático desde la cara inferior del hígado, y se identifica y secciona la arteria gástrica izquierda en el tronco celíaco, previa ligadura en continuidad. Esta disección incluye los ganglios linfáticos de la curvatura menor y del territorio de la gástrica izquierda. En este momento de la cirugía, el estómago ha sido movilizado de manera completa.
El paso siguiente consiste en la creación del tubo gástrico mediante la sección de la curvatura menor desde la incisura angularis hasta el ángulo de His, preservando todo el fondo gástrico, para lo cual utilizamos una endograpadora lineal cortante de tipo ATV 45 (Ethicon Endosurgery™). Una vez construido el tubo gástrico, se inicia el tiempo cervical con una cervicotomía izquierda transversa. Se identifica el esófago cervical, se completa su disección hacia el mediastino y se extrae el espécimen quirúrgico. El esófago cervical se secciona dejando un muñón generoso. Para el ascenso del tubo gástrico, se pasa un tubo de tórax desde el cuello a través del mediastino hasta el abdomen. El fondo gástrico se fija con un punto de sutura al extremo del tubo y se inicia el proceso de ascenso gástrico haciendo una delicada maniobra que combina la tracción suave del tubo desde el cuello y el empuje desde el abdomen. Durante este proceso debe mantenerse la orientación del estómago y evitar la torsión que puede comprometer su riego sanguíneo.
Una vez que se ha recuperado el fondo gástrico en el cuello, se lleva a cabo la anastomosis esofágogástrica términolateral en un plano con puntos separados de vicryl 000 (Ethicon Surgery™). Antes de completar la anastomosis se avanza una sonda nasoyeyuno para nutrición entérica y una sonda nasogástrica para descompresión del estómago. La cirugía termina con la aproximación del diafragma previamente seccionado con la maniobra de Pinotti y la revisión de la hemostasia.
Abordaje combinado por toracoscopia y laparoscopia. Este tipo de abordaje fue el escogido inicialmente para los tumores de la porción torácica del esófago; recientemente lo hemos venido utilizando también para la resección de los tumores del tercio distal, debido a las ventajas que hemos encontrado y que discutiremos más adelante.
Para este abordaje, el paciente se somete a una laparoscopia previa para la estadificación y para evaluar la presencia de signos de imposibilidad de resección en el abdomen.
El paciente se coloca en posición de toracotomía derecha en decúbito lateral izquierdo, previa intubación bronquial selectiva con un tubo de doble luz. Durante el procedimiento torácico, utilizamos insuflación de CO2 hasta una presión de 10 mm Hg, medida que hemos encontrado útil para la exposición y la retracción del pulmón. Se colocan cuatro puertos de acceso, dos de 12 mm en el 8° espacio intercostal derecho con línea axilar anterior y en el 7° espacio intercostal derecho con línea axilar posterior, y dos de 5 mm en el 5° espacio intercostal derecho con línea axilar posterior y en el 4º espacio intercostal derecho con línea axilar anterior.
Esofagectomía
Se incide la pleura del mediastino sobre el esófago y se divide la vena ácigos para exponer en forma completa todo el esófago torácico. En los últimos casos hemos preservado intacta la vena ácigos porque ayuda a mantener el estómago ascendido en el mediastino, evitando su desplazamiento hacia la cavidad torácica. La disección y la movilización del esófago involucran los tejidos y ganglios periesofágicos y subcarinales, y se llevan a cabo con el bisturí armónico, hasta llegar al estrecho torácico superior en el sentido proximal y hasta el hiato esofágico en el distal (figura 2).
Una vez se ha completado la movilización del esófago se deja un tubo de drenaje en el tórax y se coloca el paciente en la posición descrita arriba para el tiempo abdominal. El abordaje por laparoscopia y la técnica de disección, movilización del estómago, preparación y ascenso posterior del tubo gástrico, son idénticos a los descritos en la técnica transhiatal laparoscópica. La anastomosis esófagogástrica se realiza en el cuello tal y como se describió.
1 Médico cirujano; jefe, Departamento Quirúrgico, Hospital de San José; profesor titular de Cirugía, Fundación Universitaria de Ciencias de la Salud, Bogotá, D.C., Colombia 2 Médica, cirujana general, Hospital de San José; profesora asistente de Cirugía, Fundación Universitaria de Ciencias de la Salud, Bogotá, D.C., Colombia 3 Médico, residente de Cirugía, Fundación Universitaria de Ciencias de la Salud, Hospital de San José, Bogotá, D.C., Colombia
