Las observaciones se hicieron en un grupo variado de procedimientos de diversas especialidades, que involucraron diferentes grupos de trabajo que interactúan comúnmente en una sala de cirugía. También, se hicieron observaciones en procedimientos de diferentes complejidades. Es de esperarse que los procedimientos más complejos consuman un mayor tiempo quirúrgico, lo que permite que se presenten más comunicaciones y, por ende, aumenta la probabilidad de que ocurran errores.
Los resultados no reflejan la cantidad de errores en un número total de fallas de comunicación, ya que las observaciones y la caracterización se hicieron solo sobre errores de comunicación percibidos pues este era el objetivo del estudio. En algunos estudios de la literatura científica se reportan porcentajes cerca de 10 % a 30 % de errores de comunicación al evaluar todos los episodios o las interacciones entre los grupos de trabajo 5,11. La reproducibilidad de los hallazgos de este estudio en otra institución y otras salas de cirugía requiere otros estudios. En cuanto a la caracterización de los errores percibidos, en su gran mayoría, casi la mitad, se debieron al receptor, ya fuera porque éste no entendía el mensaje como debía ser o porque su reacción no era la esperada para el mensaje enviado (tabla 4).
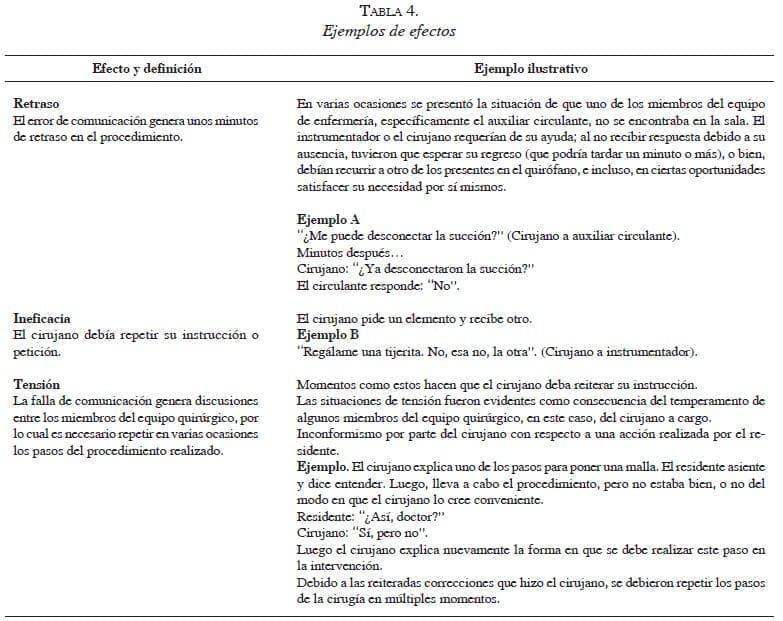
Sin embargo, teniendo en cuenta la complejidad de la comunicación interpersonal, los aspectos causales de las fallas acá descritas y su clasificación, podrían ser objetivo de posteriores iniciativas de entrenamiento del personal, con el fin de mejorar las competencias y, por ende, la comunicación y posiblemente los resultados negativos que tienen sus fallas.
Según los resultados expuestos en este estudio, hay ciertas causas previamente descritas y que son similares a lo reportado en la literatura científica, como la presencia de personal en entrenamiento, teniendo en cuenta que se encontraban residentes, pero siempre bajo supervisión de un médico experimentado, ya fuere anestesiólogo o cirujano. Otra es el horario en que se llevan a cabo los procedimientos: en la tarde se practican menos cirugías. Esto se ha descrito en otras actividades, como en las entregas de turno en las unidades de cuidado intensivo, donde se evidenciaron más errores de comunicación por parte de las personas que trabajaban en los turnos nocturnos 12. Nuestras observaciones concuerdan con lo encontrado en la literatura científica, ya que el 80 % de los errores se registraron en horas de la tarde; esto incluía el cambio de turno que se daba para todos los equipos dentro de las salas de cirugía, excepto para el cirujano que era el mismo en todos los casos,
Otros aspectos importantes fueron el número de personas implicadas y la complejidad del procedimiento, ya que, como es de esperarse y también ha sido descrito previamente, cuando hay menor número de personas para desarrollar un determinado trabajo es posible que se presente un mayor número de errores por estrés laboral. Por otro lado, al no contar con el número necesario de personas, también se pueden generar efectos negativos. En cuanto a la complejidad del procedimiento, al ser más complejo tiene mayor duración y puede presentarse mayor número de complicaciones intraoperatorias, lo que generaría un ambiente propenso para que se presenten errores. Con el fin de determinar la relación entre estas variables y los errores, deben hacerse más estudios que midan la causalidad, lo cual no es el objetivo del presente estudio. Además, se deben determinar los efectos de los errores en la seguridad del paciente y su morbimortalidad, ya que en este caso no fueron particularmente visibles para el observador e incluyen un mayor tiempo de seguimiento.
Como se ha descrito en otros artículos, un aspecto que cobra especial relevancia es la personalidad de los individuos involucrados, especialmente la del cirujano. Cuando este critica de manera excesiva lo que sucede durante el procedimiento, se genera un ambiente hostil y negativo con el resto del grupo, lo que puede causar más errores de comunicación e, incluso, romper definitivamente el flujo de la comunicación, hasta el punto de generar conflictos con personas de otros equipos. También es de anotar que, cuando la comunicación durante el procedimiento se lleva a cabo entre personas que son familiares o se conocen entre sí, esta se desarrolla de forma más fluida y efectiva, y se generan menos errores.
Conclusiones
Los errores de comunicación en las salas de cirugía acá descritos –en parte caracterizados como patrones– sugieren que estos podrían ser su causa, pero no descarta que existan otras, como actitudes, organización del equipo de trabajo o procesos del sistema.
Se requieren más estudios en este tema específico para encontrar formas de mejorar la comunicación en las salas de cirugía y hacer óptima la seguridad del paciente. Es entendible que las instituciones donde se podrían llevar a cabo estos estudios, los perciban como una amenaza al poner en evidencia los errores que pueden presentarse, pero, al identificar la causa de los problemas, se pueden encontrar las soluciones.
Limitaciones
Dado que las observaciones se hicieron en tiempo real con personas en el acto operatorio (entiéndase momento perioperatorio), el análisis se vio limitado porque se plasmó la percepción del observador y esto no puede ser objeto de un análisis posterior, ya que no existe un registro gráfico en video. Este sesgo se trató de evitar con la participación de dos observadores al mismo tiempo.
Otra de las limitaciones pudo ser el cambio de actitud que genera tener observadores durante el acto quirúrgico, por lo cual se informó que se hacía una observación con el objetivo de evaluar el cumplimiento de las guías de seguridad de la Organización Mundial de la Salud, lo que está de acuerdo con el estudio y se hizo con el fin de evitar el fenómeno de Hawthorne (cambio de la conducta como producto de la observación). Específicamente, se dijo que se observaba el cumplimiento de los protocolos de seguridad, con lo que se esperaba desviar la atención de los participantes, tratando de no afectar la forma como llevaban a cabo los procesos de comunicación entre ellos.
Por ser la Clínica Universidad de La Sabana, una IPS privada, se pueden generar sesgos ya que los protocolos en este tipo de instituciones se cumplen a cabalidad y los protocolos de seguridad son más rigurosos que en otro tipo de instituciones.
Agradecimientos
Queremos agradecer especialmente a la Clínica Universidad de la Sabana por permitirnos realizar el estudio en las salas de cirugía; a la facultad de Comunicación Social y Periodismo de la Universidad de la Sabana, y especialmente, al profesor Enrique Uribe por su guía y colaboración.
Characterization of communication patterns in the operating room during the performance of procedures at a tertiary level of care hospital
Abstract
Introduction. There exists special concern about the patterns of communication in the operating rooms, given their impact on patient outcome and on the relationships among the working groups interacting in this scenery.
Materials and methods. This is an observational study with real time registry of the failure of communication in the course of surgical procedures in the different specialties and different degrees of complexity. Statistical analysis of the frequency of the most common errors and ethnographic analysis characterizing the types of miscommunication were completed.
Results. Real time observation and registry of 179 communication failures in 35 surgical procedures, 17% high complexity, low complexity 40% and median complexity 43%; 80% occurred at noon time and 60% in the afternoon; general anesthesia was used in 60% of cases, spinal anesthesia in 20%. In 92% of cases at least, a resident was present; in 54% failure was due to the receptor, 84,3% occurred during surgery, and more than three failures in the same procedure occurred in 71,5% of the surgical procedures.
Discussion. There are several variables and factors that affect the communication process and the operating rooms are especially prone to errors considering the type of activity that takes place there. Identifying the different patterns of failure in communication permits generating actions to diminish their impact on patient morbidity and mortality that may result from miscommunication.
Key words: operating rooms; communication; interdisciplinary communication; communication barriers.
Referencias
1. Sevdalis N, Wong HW, Arora S, Nagpal K, Healey A, Hanna GB. Quantitative analysis of intraoperative communication in open and laparoscopic surgery. Surg Endosc. 2012;26:2931-8.
2. Joint Commission. Sentinel event data: Root causes by event type. Fecha de consulta: 1° de febrero de 2011. Disponible en: https://www.jointcommission.org/assets/1/18/se_root_cause_ event_type_2004_2Q2011. pdf
3. Davenport DL, Henderson WG, Mosca CL, Khuri SF, Mentzer RM Jr. Risk adjusted morbidity in teaching hospitals correlates with reported levels of communication and collaboration on surgical teams but not with scale measures of teamwork climate, safety climate, or working conditions. J Am Coll Surg. 2007;205:778.
4. Sevdalis N, Healey AN, Vincent CA. Distracting communications in the operating theatre. J Eval Clin Pract. 2007;13:390-4.
5. Lingard L, Espin S, Whyte S, Regehr G, Baker GR, Reznick R, et al. Communication failures in the operating room: An observational classification of recurrent types and effects. Qual Safety Health Care. 2004;13:330-4.
6. Lingard L, Reznick R, Espin S, Regehr G, DeVito I. Team communications in the operating room: Talk patterns, sites of tension, and implications for novices. Acad Med. 2002;77:232-7.
7. Sevdalis N, Lyons M, Healey AN, Undre S, Darzi A, Vincent CA. Observational teamwork assessment for surgery: Construct validation with expert Vs. novice raters. Ann Surg. 2009;249:1047-51.
8. Hull L, Arora S, Kassab E, Kneebone RL, Sevdalis N. Observational teamwork assessment for surgery (OTAS): Content validation and tool refinement. J Am Coll Surg. 2011;212:234-43.
9. Lingard L, Espin S, Whyte S, Regehr G, Baker GR, Reznick R, et al. Communication failures in the operating room: an observational classification of recurrent types and effects. Qual Saf Health Care. 2004;13:330.
10. Lingard L, Regehr G, Espin S, Whyte S. A theory-based instrument to evaluate team communication in the operating room: Balancing measurement authenticity and reliability. Qual Saf Health Care. 2006;15:422.
11. Hu Y, Arriaga A, Peyre S, Corso K, Roth E, Greenberg C. Deconstructing intraoperative communication failure. J Clin Res. 2012;1:6.
12. William M, Hevelone N, Alban R, Hardy J, Oxman D, García E, et al. Measuring communication in the surgical ICU: Better communication equals better care. J Am Coll Surg. 2010,210:17-22.
Correspondencia: Carlos Alfredo Sánchez, MD
Correo electrónico: lechanche@hotmail.com
Bogotá, D.C., Colombia

