Caracterización de un grupo de pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular en un centro de tercer nivel de 2015 a 2019
Characterization of a group of patients who underwent lateral herniorrhaphy with retromuscular mesh in a third level center from 2015 to 2019
Resumen
Introducción. El objetivo de este estudio fue describir las características de la población y determinar las principales complicaciones de los pacientes que son llevados a cirugía por hernia lateral en el abdomen.
Métodos. Estudio observacional retrospectivo, que incluyó a los pacientes sometidos a herniorrafia lateral, entre 2015 y 2019 en un centro de tercer nivel. La información se obtuvo del registro de historias clínicas. Las variables analizadas se clasificaron según las características sociodemográficas de los pacientes, clínicas y quirúrgicas. Se hizo una caracterización de acuerdo con los resultados encontrados.
Resultados. Se incluyeron 51 pacientes con hernia lateral, 29 de ellos mujeres, con un promedio de edad de 59 años y de índice de masa corporal de 28 kg/m2. El 60 % tenía comorbilidades de base, siendo la hipertensión arterial la más frecuente. La mayoría se clasificaron como ASA II.
En cuanto a la localización, la L3 fue la más común (37,2 %). Se presentaron complicaciones postquirúrgicas en el 27,4 % de los pacientes, siendo las más frecuentes seromas, hematomas e infecciones de sitio operatorio. Ningún paciente requirió reintervención para el manejo de las complicaciones.
Conclusión. Conocer la población y determinar cuáles son las principales complicaciones postquirúrgicas de un procedimiento permite tomar medidas para disminuir su frecuencia, pero en este caso, se necesitan estudios adicionales para determinar cuáles son los mayores factores asociados a las complicaciones.
Palabras clave: pared abdominal; región lumbosacra; hernia abdominal; hernia incisional; herniorrafia; complicaciones posoperatorias.
Abstract
Introduction. To describe the characteristics of the population and to determine the main complications of patients who undergo surgery for lateral hernia.
Methods. We performed a retrospective observational study, including patients who underwent lateral herniorrhaphy between 2015 and 2019 in a third-level medical center, obtaining information through the registration of medical records. The analyzed variables were classified according to the patients’ clinical, surgical and sociodemographic characteristics, performing a characterization according to the results found.
Results. Fifty-one patients due to lateral hernia were included, 29 of them were women, with a mean age of 59 years and a body mass index of 28 Kg/m2. Of those, 60% presented basic comorbidities, being arterial hypertension the most frequent.
Most were classified as ASA II. Regarding the location, the L3 was the most commonly presented hernia, referring to 37.2%. Postoperative complications occurred in 27.4% of the patients, with seromas being the most frequent, followed by hematomas and surgical site infections. No patient required reintervention for the management of complications.
Conclusion. By knowing the population and determining which are the main complications, measures can be taken to reduce their incidence. Additional studies are needed to determine which are the main factors associated with complications.
Keywords: abdominal wall; lumbosacral region; abdominal hernia; incisional hernia; herniorrhaphy; postoperative complications.
Introducción – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
Las hernias laterales se definen como los defectos de la pared abdominal que ocurren en el área limitada a nivel craneal por el margen costal, a nivel caudal por la región inguinal, en sentido anterior por el borde lateral de la vaina de los rectos y, en sentido posterior, a nivel lateral por la región lumbar o el músculo erector de la columna 1.
Las hernias laterales se dividen, según la zona de aparición (Figura 1), en subcostales (L1), que se desarrollan entre el margen costal y una línea 3 cm encima del ombligo; del flanco (L2), cuando se presentan lateral a la vaina de los rectos y hasta 3 cm debajo del ombligo; iliacas (L3), que se producen en el área que va desde 3 cm debajo del ombligo hasta la región inguinal y, lumbares (L4), localizadas en la región laterodorsal a la línea axilar anterior 1,2.
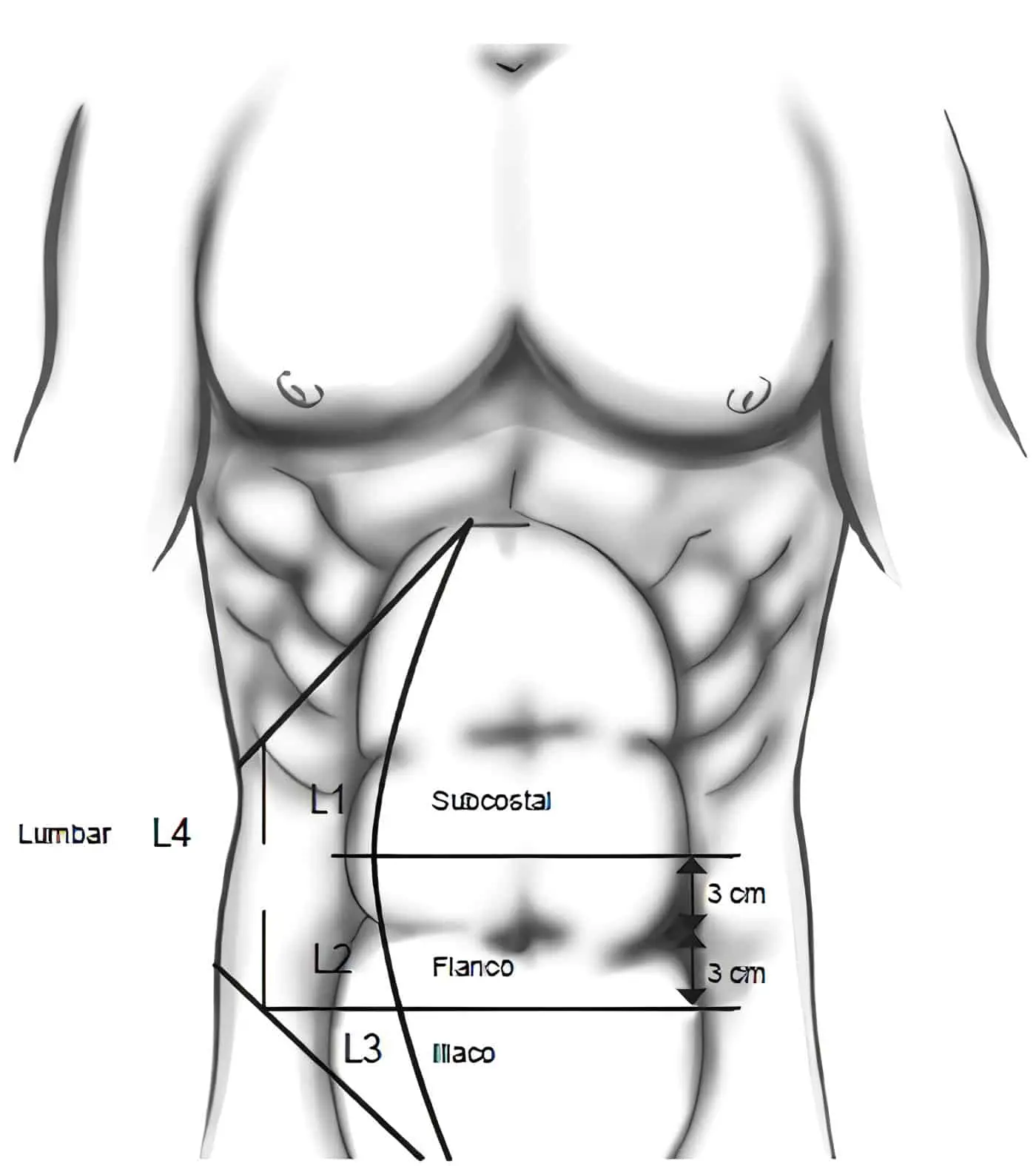
Figura 1. Clasificación de la distribución anatómica de las hernias laterales según la European
Hernia Society. Fuente: elaboración propia.
Los defectos laterales son menos frecuentes que los de la línea media y se diferencian de las hernias paramedianas y de las hernias de Spiegel por su posición por fuera de la vaina de los rectos 1,2.
Su frecuencia varía dependiendo del tipo de procedimiento realizado, siendo las lumbotomías, las incisiones en los flancos, las incisiones subcostales, aquellas realizadas para los trocares y las incisiones ilíacas, las que más riesgo generan para el desarrollo de hernias incisionales laterales 3.
Su verdadera incidencia es difícil de calcular pues muchos de los pacientes con hernias incisionales laterales son asintomáticos, pero se estima que pueden aparecer entre el 1 y 4 % de las veces que se accede a la cavidad abdominal mediante una incisión lateral 4,5. Generalmente, cuando se presenta una hernia incisional, el defecto aparece entre los 6 meses y los 3 años después del procedimiento quirúrgico, pero en los casos de las hernias incisionales laterales, es más frecuente que se desarrollen en los primeros 4 años del procedimiento 3,4,6.
Las hernia laterales pueden ser congénitas en el triángulo lumbar superior (Grynfeltt) o en el triángulo lumbar inferior (Petit), o secundarias a trauma, iatrogenia o infecciones 1.
Algunos factores de riesgo para el desarrollo de este tipo de hernias son antecedentes personales como enfermedad pulmonar obstructiva crónica o diabetes mellitus, un alto índice de masa corporal, una larga duración de la cirugía o la localización de la incisión previa 1.
Dentro de las manifestaciones clínicas hay espectros variables, siendo la asintomática la forma más frecuente de presentación.
Las principales quejas de los pacientes son el compromiso estético y el dolor abdominal, seguido por manifestaciones cutáneas y limitación para diferentes actividades de la vida diaria.
Sin embargo, existe el riesgo de presentar condiciones que amenazan la vida, como la incarceración y la estrangulación de la hernia, que puede ocurrir hasta en el 15 % de los pacientes 4,7, llevando a obstrucción, necrosis e inclusive perforación intestinal 8,9.
La única medida efectiva en el manejo de las hernias laterales de la pared abdominal es la cirugía. Para el manejo quirúrgico existen dos tipos de abordaje, el laparoscópico y el abierto, cuya elección depende principalmente de la experiencia del cirujano, la localización y el tamaño del defecto 8.
Debido a la poca frecuencia con la que se presentan las hernias laterales, hay muy pocos estudios sobre el abordaje ideal para su corrección, por eso, varias técnicas quirúrgicas utilizadas para reparar hernias de línea media se han extrapolado para manejar las hernias laterales, teniendo en cuenta las diferencias que existen en cuanto a la fisiopatología de estas entidades y la anatomía, para realizar un abordaje quirúrgico adecuado 2.
El propósito fundamental de la cirugía es la reconstrucción de la pared abdominal, recreando la fuerza tensil a través de la colocación de una malla y restaurando la anatomía de los tejidos.
Con los buenos resultados obtenidos con la técnica de separación de componentes posterior para el manejo de la hernia ventral, el equipo de pared abdominal de la Clínica CES, en Medellín, Colombia, desde el año 2015 viene realizando una técnica similar para el abordaje de la hernia lateral, con separación de la hoja posterior de la fascia lateral obteniéndose así un espacio virtual retromuscular para la colocación de la malla y posteriormente un cierre del defecto herniario en al menos dos planos 10.
El objetivo de este trabajo fue caracterizar los pacientes a los que se le realizó herniorrafia lateral e identificar las complicaciones que presentaron, buscando identificar los factores de riesgo en los que se pueda impactar previo al procedimiento quirúrgico para evitar las complicaciones más frecuentemente encontradas.
Métodos – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
Tipo de estudio
Estudio descriptivo retrospectivo en el que se incluyeron los pacientes a quienes se les realizó corrección de hernia lateral más implantación de malla retromuscular, en la Clínica CES, un hospital de tercer nivel de la ciudad de Medellín, Colombia, entre los años 2015 y 2019.
Descripción de la técnica quirúrgica
El procedimiento inicia dependiendo de la localización de la hernia. En los pacientes con hernia de localización L1 o L4 se realiza una incisión sobre la cicatriz quirúrgica previa; pero en los pacientes con hernias L2 o L3, se pueden realizar abordajes en un área diferente de la cicatriz previa, con el fin de realizar una dermolipectomía que favorezca el manejo del tejido celular subcutáneo redundante (Figura 2).
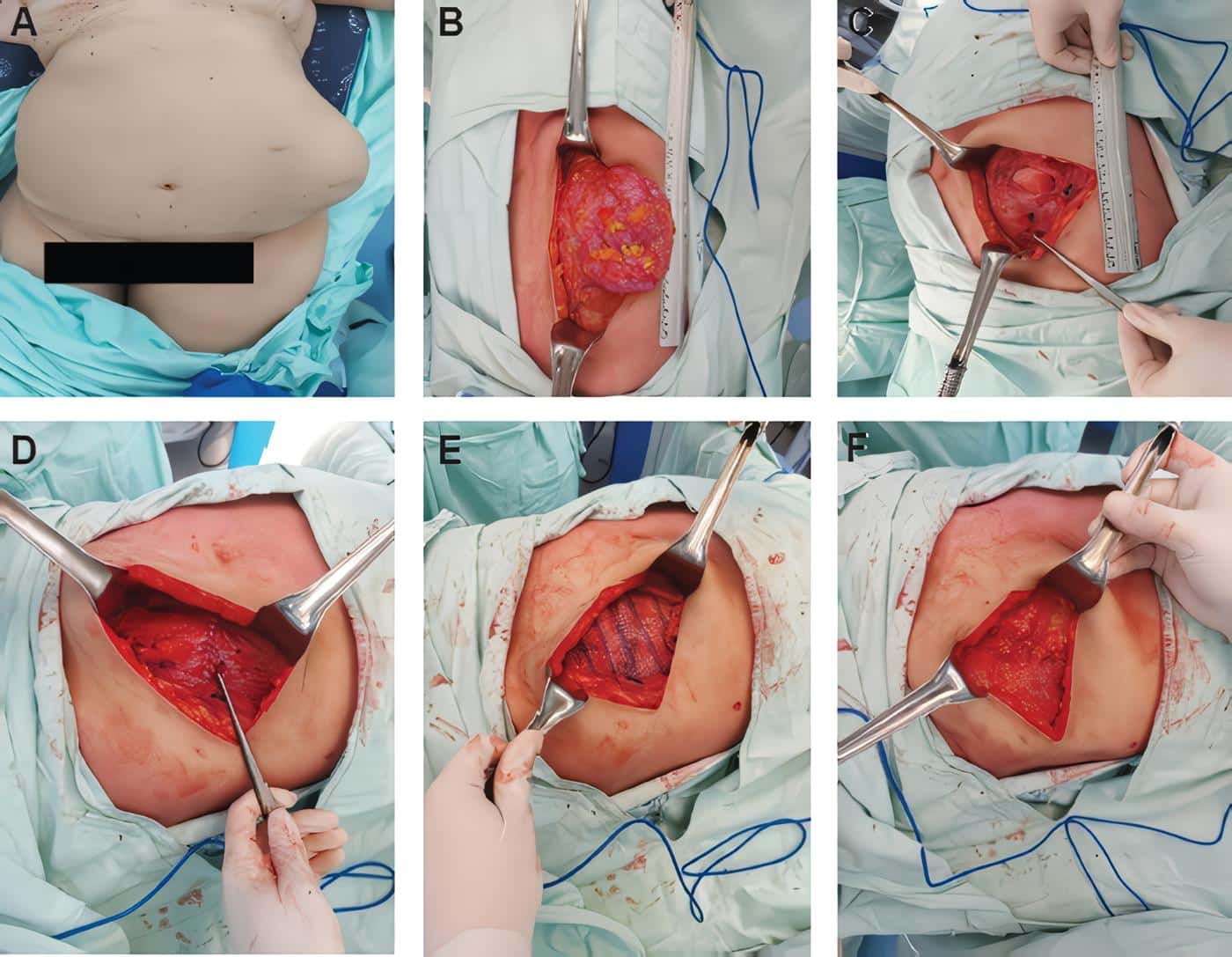
Figura 2. A. Evaluación de la hernia y elección del sitio donde se realizará la incisión. B. Disección de saco herniario hasta encontrar fascia sana. C. Apertura del saco herniario. D. Aproximación de la fascia posterior. E. Posicionamiento y fijación de la malla. F. Cierre de la fascia anterior. Fuente: elaboración propia.
Se realiza una disección del tejido celular subcutáneo hasta identificar el saco herniario, el cual es conservado temporalmente y sirve de referencia para continuar con la disección del tejido graso hasta encontrar la fascia anterior sana del oblicuo externo.
Una vez se han identificado los bordes del saco, se abre para ingresar a la cavidad, liberando las adherencias de epiplón o las asas intestinales al saco herniario, una malla previa o a la pared abdominal, con el fin de lograr una adecuada movilización de la pared y disminuir el riesgo de lesiones intestinales cuando la fascia posterior sea cerrada.
No se liberan completamente las adherencias interasas, a no ser que el paciente curse con una obstrucción intestinal por bridas o se requiera una resección intestinal; con esto se disminuye el riesgo de enterotomías e íleo postoperatorio.
Rutinariamente se reseca por completo el saco herniario y la mayor cantidad posible de malla si el paciente tiene un reparo protésico previo.
Una vez identificados los bordes del defecto, se incide de forma longitudinal la fascia, exponiendo las fibras de los músculos oblicuo interno y transverso.
Dependiendo de la localización de la lesión se puede incidir la vaina del recto, hasta lograr identificar la hoja posterior de la fascia, continuando con una disección craneal y caudal, para crear un espacio lo suficientemente amplio para lograr una adecuada extensión de la malla.
Durante la disección se debe evitar lesionar los vasos epigástricos inferiores y la inervación de los músculos.
Por debajo de la línea arcuata ya no existe una hoja posterior de fascia, y es reemplazada por peritoneo, grasa preperitoneal y fascia transversalis; en esta parte la disección se debe continuar por el espacio preperitoneal de Retzius y Bogros, hasta identificar el ligamento de Cooper. Una vez se completa la disección, la fascia posterior es aproximada con una sutura continua de absorción lenta de Polidioxanona (PDS) 2-0.
El paso por seguir consiste en determinar el tamaño de la malla, según el área que se tenga en el espacio retro muscular o preperitoneal. Se fija la malla sobre la hoja posterior ya cerrada, con puntos separados transfasciales con PDS 2-0, y de ser posible, también se fija al ligamento de Cooper.
Finalmente, se procede a cerrar la hoja anterior de la fascia con sutura monofilamento 2-0 de absorción lenta.
Existen pacientes en quienes no será posible el cierre de la hoja posterior de la fascia debido a su fragilidad o a falta de tejido para lograr un cierre adecuado.
En estos casos se debe utilizar una malla separadora de tejidos intraperitoneal, la cual se fija con puntos transfasciales con PDS 2-0, para luego proceder al cierre de la hoja anterior de la fascia. Dependiendo de la calidad de los tejidos, se podrá colocar una nueva malla suprafascial con técnica de sándwich.
En ciertos pacientes con tejido graso muy redundante, se requiere realizar dermolipectomía no estética, con el fin de disminuir el espacio muerto en el tejido celular subcutáneo. Por último, se cierra la piel con sutura monofilamento no absorbible de calibre 3-0 11.
Análisis estadístico – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
La información recolectada se consignó en una base de datos, que se exportó al programa IBM SPSS Statistics v.20, con licencia de la Universidad CES (Medellín, Colombia) para el análisis estadístico.
Se hizo un análisis univariado en donde se estableció la distribución de cada una de las variables del estudio, permitiendo aportar el análisis descriptivo y la caracterización de la población.
Para las variables categóricas se calcularon frecuencias absolutas y relativas, y las variables cuantitativas se analizaron con la prueba de Kolmogorov-Smirnov para definir la distribución de los datos y estimar las medidas de tendencia central y de dispersión.
Resultados – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
Durante el periodo de investigación se incluyeron en el estudio 51 pacientes con diagnóstico de hernia lateral que fueron intervenidos en la institución. El promedio de edad fue de 59 años (con un rango de 23 a 85 años) y en cuanto a género 29 mujeres (57 %).
El promedio de índice de masa corporal fue de 28 kg/m2. Del total de los pacientes estudiados se encontró como antecedente importante el consumo de cigarrillo en el 9,8 % y aproximadamente el 60 % contaba con alguna comorbilidad de base (Tabla 1).
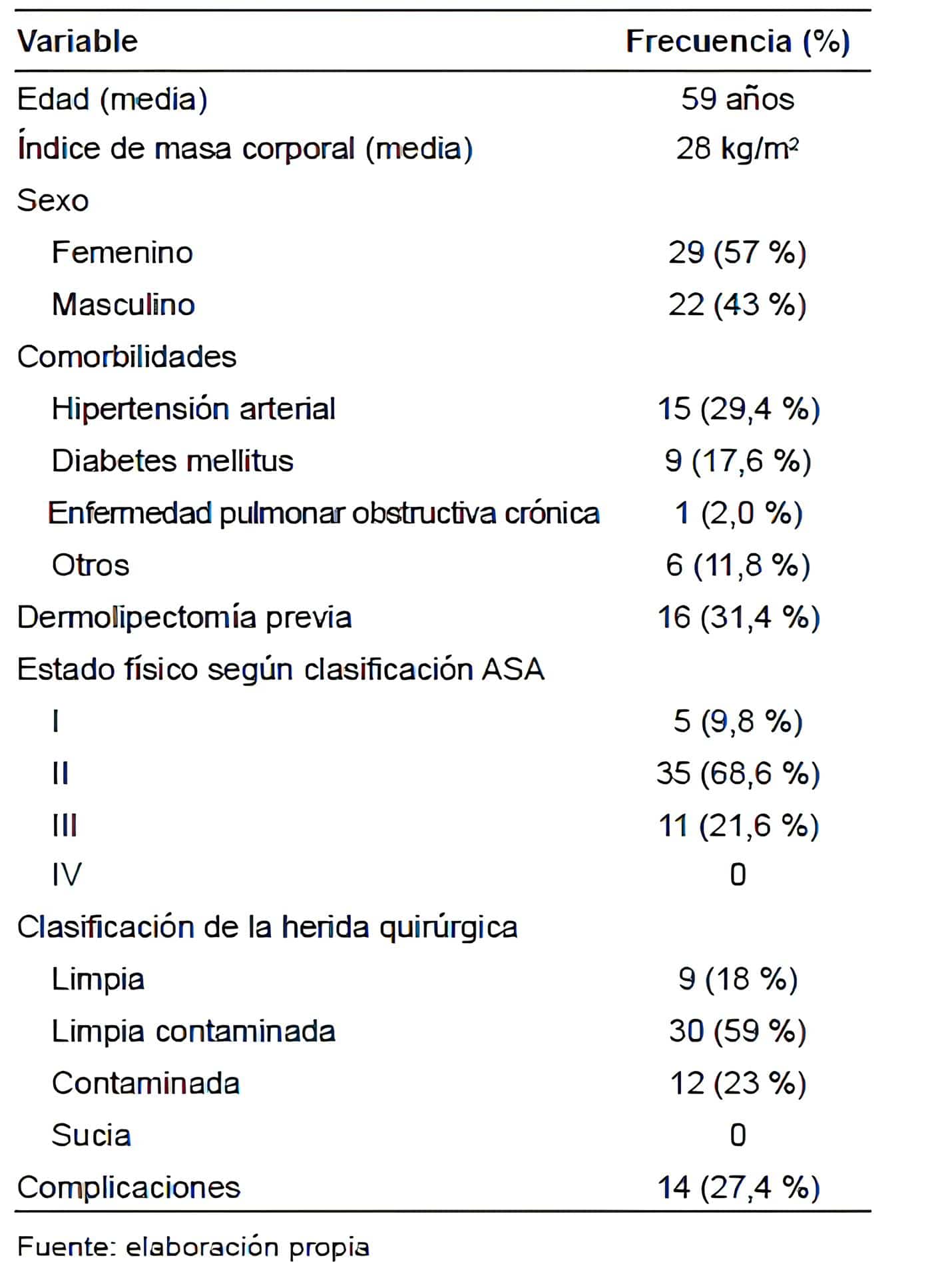
Tabla 1. Características generales de los pacientes sometidos a herniorrafia lateral.
Clínica CES, Medellín. 2015-2019. n=51
De acuerdo con la clasificación del estado físico de la American Society of Anesthesiologists (ASA), la mayoría de los pacientes (68,6 %) fueron ASA II. En cuanto a la clasificación de la herida, 30 pacientes (59 %) tenían herida limpia-contaminada.
Según la clasificación de la European Hernia Society (EHS), en los pacientes incluidos en el estudio, la localización de las hernias fue L1 en 11 pacientes (21,6 %), L2 en 17 (33,3 %), L3 en 19 (37,2 %) y L4 en 4 pacientes (7,8 %).
Ningún paciente tuvo más de 2 hernias durante el estudio. Veinte pacientes (39,2 %) tenía malla previa. Se utilizó con mayor frecuencia una malla, siendo necesaria la implantación de dos mallas en 7 pacientes (13,7 %) y realización de dermolipectomía en 16 pacientes (31,3 %).
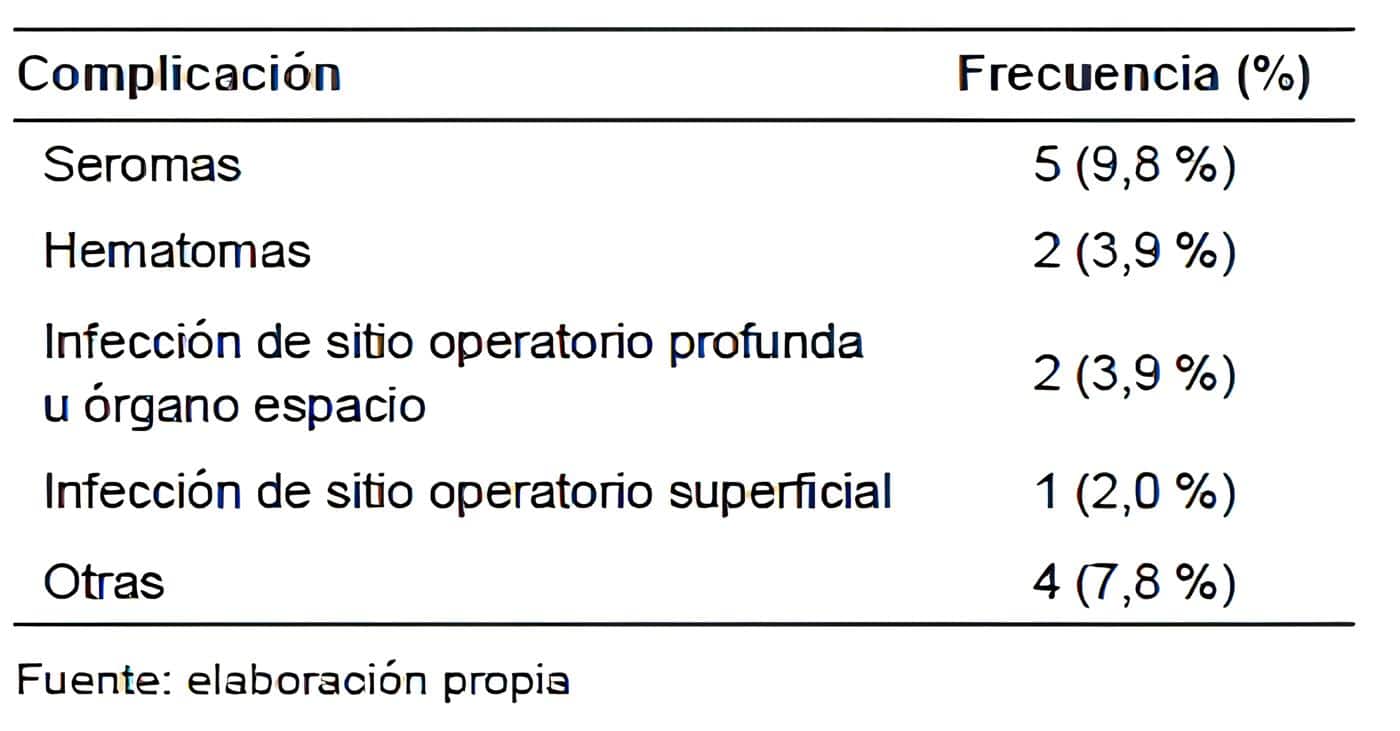
Durante el tiempo del estudio se presentaron complicaciones en 14 pacientes (27,4 %), siendo las más frecuentes los seromas (9,8 %), los hematomas y las infecciones de sitio operatorio profundas u órgano-espacio, en 2 pacientes (3,9 %) cada uno. Ningún paciente requirió de reintervención para el manejo de las complicaciones (Tabla 2).
Tabla 2. Complicaciones diagnosticadas a los pacientes sometidos a herniorrafia lateral.
Clínica CES, Medellín. 2015-2019. n=51
Discusión – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
Debido a la baja prevalencia de las hernias laterales, no se encuentra mucha literatura que establezca la mejor forma para reparar este tipo de defectos, convirtiéndose en un desafío para los cirujanos, pues se requiere un conocimiento completo y extenso de los planos extraperitoneales, del origen e inserción de los músculos de la pared abdominal, la fascia transversalis, el peritoneo y los nervios a ese nivel, para llevar a cabo una corrección exitosa 1,2.
La técnica quirúrgica para el reparo de las hernias laterales continúa siendo un tema controversial y se han usado diferentes opciones, ya sea por vía abierta o laparoscópica 3. Los principios para la corrección de estas hernias son una adecuada exposición del defecto, cierre de la fascia y reforzamiento con malla.
Sin embargo, la presencia de múltiples capas de músculos y los límites óseos de la pared abdominal lateral, hacen que la disección, la fijación de la malla y el cierre del defecto sea un proceso complejo 1.
Basándonos en los buenos resultados obtenidos con las técnicas de separación de componentes posterior para el manejo de las hernias en la línea media, en este estudio se utilizó una técnica similar al momento de corregir las hernias laterales, con la separación de la hoja posterior de la fascia lateral, para obtener un espacio retromuscular, con el fin de colocar allí la malla y cerrar del defecto herniario 3.
Las hernias localizadas cerca al reborde costal y a la cresta iliaca o prominencias óseas, presentaron un reto técnico para su reparación, ya que estas estructuras óseas limitan el avance de colgajos y dificultan la fijación de las mallas 3.
Una de las primeras descripciones que se tiene sobre el uso del espacio retromuscular para la reparación de hernias de la pared abdominal subcostales y del flanco, fue realizada por Stumpf et al. 2, en cadáveres alemanes.
Ellos describen el acceso al espacio retrorectal y el desarrollo lateral de un plano intraparietal para la fijación de la malla a ese nivel. Posteriormente, el concepto de reforzamiento con malla en el espacio retrorrectal fue descrito por Rives y Stoppa 1.
Las hernias laterales se encuentran más frecuentemente en la población femenina, sobre todo en pacientes con sobrepeso u obesidad.
Esto explicado por una disminución en la pérdida de fibras de colágeno, con destrucción acelerada de las mismas, mayor debilidad y flacidez en los tejidos de la pared abdominal de las mujeres debido a los antecedentes de embarazo y mayor frecuencia de intervenciones quirúrgicas abdominales en este género 12.
Existen varios factores de riesgo asociados a morbimortalidad en los pacientes que son sometidos a una herniorrafia lateral.
Generalmente son pacientes con comorbilidades, únicas o múltiples, como se encontró en este estudio.
En el presente estudio, las principales comorbilidades fueron hipertensión arterial, diabetes mellitus y enfermedad pulmonar obstructiva crónica, lo cual se correlaciona con la literatura actual sobre el tema, como lo describe en su trabajo sobre reparo de hernias laterales Patel PP, et al. 1, donde un tercio de sus pacientes tenían antecedente de enfermedad pulmonar obstructiva crónica e hipertensión, un cuarto diabetes mellitus y hasta el 30 % eran fumadores activos.
Estas comorbilidades pueden afectar de manera importante la cicatrización llevando al desarrollo de complicaciones asociadas con la cirugía.
Es común encontrar en estos pacientes un exceso de piel redundante a nivel abdominal, que genera mayor tensión sobre la pared abdominal y apariencia estéticamente desfavorable. Se describen entre las técnicas tradicionales para el tratamiento de estas deformidades la dermolipectomía para retirar el exceso de piel y la plicatura del recto abdominal, que llevan a mejores resultados estéticos 12.
En nuestro estudio se hizo dermolipectomía simple en el 31 % de los pacientes, con resultados favorables. Cabe destacar que es posible realizar con buenos resultados ambas intervenciones en mismo tiempo quirúrgico, sin ver un aumento estadísticamente significativo en las complicaciones tempranas, como lo mencionan Arciniegas-Grisales V y colaboradores, evitándose una intervención adicional en el paciente 13.
Las complicaciones postoperatorias son las mismas que se presentan en la corrección de otras hernias de la pared abdominal, siendo la infección de sitio operatorio y los seromas las más frecuentes.
La mayoría de los seromas y hematomas se resuelven de manera espontánea en los siguientes 30 días, aunque si persisten por más de 6 semanas, tienen crecimiento constante, producen síntomas o si se sospecha infección asociada, deben ser llevados a drenaje, bien sea quirúrgico o percutáneo 14.
Las infecciones de sitio operatorio después de la corrección quirúrgica de estas hernias tienen una incidencia que varía entre el 2 a 5 %, dependiendo de varios factores como la técnica quirúrgica usada, el seguimiento de las normas de asepsia, la urgencia con la que se deba hacer el procedimiento y los factores propios de los pacientes, como la obesidad, diabetes mellitus, inmunosupresión y hábito de fumar de forma activa, entre otros 15.
También se describe dehiscencia de la herida 1, que en este grupo ocurrió en un paciente.
Es importante resaltar las complicaciones asociadas al sitio operatorio como el grupo de complicaciones más frecuentemente encontradas en este estudio, correlacionándose con lo descrito en la literatura.
En el trabajo realizado por Muñoz-Rodríguez JM, et al. 3, la incidencia de complicaciones relacionadas con el sitio operatorio fue de 38 %, donde la infección del sitio operatorio alcanzó el 16 %, siendo el 9 % incisionales superficiales y el 5 % órgano-espacio, un porcentaje mayor al descrito en nuestros pacientes.
Sin embargo, Muñoz-Rodríguez JM, et al. mencionan que estas complicaciones se asociaron a enterotomías y fuga anastomótica, mientras que en nuestro estudio ninguno de los pacientes incluidos cursó con este tipo de complicaciones.
Es relevante tener en cuenta la infección del sitio operatorio, porque como lo describen Calle y colaboradores 16, es la principal complicación asociada a recidiva, de manera estadísticamente significativa, estimando que los pacientes con infección de sitio operatorio incisional profunda presentan 8,84 más posibilidades de recidiva que aquellos que no desarrollaron infección.
Como lo describe Jímenez MF, et al., en su publicación “Guía para la prevención de la infección del sitio operatorio”, una glicemia por encima de 200 mg/dl en el posoperatorio inmediato se ha asociado a un mayor riesgo de infección del sitio operatorio y se recomienda un control estricto de la glicemia entre 80 y 120 mg/dl para disminuir la aparición de esta complicación 17.
También se menciona en esa guía que el uso de nicotina se relaciona directamente con alteraciones de la cicatrización, por lo que debe suspenderse por lo menos 30 días antes de la cirugía, como estrategia para reducir el riesgo de infección del sitio operatorio 17,18.
Siendo que la mayoría de los pacientes intervenidos para reconstrucción de pared abdominal a causa de hernias laterales son programados de manera electiva, al identificar sus comorbilidades y alcanzar en el pre y perioperatorio un adecuado control de glicemia y tensión arterial, además del cese de consumo de cigarrillo, se podrían prevenir muchas complicaciones, aunque no se haya establecido una relación causal.
El presente estudio tiene como limitación su naturaleza observacional descriptiva, por lo que hacen falta estudios prospectivos posteriores para identificar la relación entre la presencia de factores de riesgo y las complicaciones más frecuentes en este tipo de procedimientos.
Conclusión – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
Las hernias laterales son aquellas comprendidas entre el margen costal, la región inguinal y la vaina de los rectos. No es frecuente encontrarlas y se derivan principalmente de procedimientos previos donde hubo algún fallo en la técnica de cierre.
Dentro de la literatura no se define una técnica estándar ni hay guías específicas al respecto, sin embargo, por la experiencia recopilada con el abordaje a través de separación posterior de componentes, que ha mostrado los mejores resultados estéticos y funcionales, en este trabajo se utilizó una técnica similar.
Al caracterizar los pacientes de nuestra población no se encontraron diferencias en cuanto a las comorbilidades, los factores de riesgo, los desenlaces y las complicaciones descritos por otros autores.
Se podría pensar que una estrategia para mejorar los resultados es el adecuado control de factores de riesgo modificables, como un adecuado control glicémico, pérdida de peso y cese de consumo de tabaco, entre otros.
Hacen falta estudios comparativos para relacionar estas comorbilidades y factores de riesgo con el desarrollo de posibles complicaciones, y así, poder desarrollar protocolos de manejo perioperatorios.
Cumplimiento de normas éticas – – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
Consentimiento informado: Debido a la naturaleza descriptiva y retrospectiva del estudio, no se tomó consentimiento informado firmado de los pacientes incluidos. Sin embargo, se realizaron todas las medidas necesarias para la protección de datos personales e información sensible y confidencial. El diseño y la metodología de este trabajo fue aprobado por el comité de ética de la Clínica CES.
Financiación: Trabajo financiado por los autores.
Conflictos de interés: Ninguno declarado por los autores.
Contribución de los autores
– Concepción y diseño del estudio: Carlos Andrés Calle- Lotero, Camila Arias-González, Juliana Mesa-Arango, Estefanía Muñoz-Cuartas, Faber Alveiro Machado- Rivera.
– Adquisición de datos: Carlos Andrés Calle-Lotero, Camila Arias-González, Juliana Mesa-Arango, Estefanía Muñoz-Cuartas, Faber Alveiro Machado-Rivera.
– Análisis e interpretación de datos: Carlos Andrés Calle- Lotero, Camila Arias-González, Juliana Mesa-Arango, Estefanía Muñoz-Cuartas, Faber Alveiro Machado- Rivera.
– Redacción del manuscrito: Carlos Andrés Calle-Lotero, Camila Arias-González,
– Revisión y aprobación del documento final: Carlos Andrés Calle-Lotero, Camila Arias-González, Juliana Mesa-Arango, Estefanía Muñoz-Cuartas, Faber Alveiro Machado-Rivera.
Referencias – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
1. Patel PP, Warren JA, Mansour R, Cobb WS, Carbonell AM. A large single-center experience of open lateral abdominal wall hernia repairs. Am Surg. 2016;82:608-12.
2. Stumpf M, Conze J, Prescher A, Junge K, Krones CJ, Klinge U, Schumpelick V. The lateral incisional hernia: anatomical considerations for a standardized retromuscular sublay repair. Hernia. 2009;13:293-7. https://doi.org/10.1007/s10029-009-0479-0.
3. Munoz-Rodriguez JM, Lopez-Monclus J, San Miguel- Mendez C, Perez-Flecha Gonzalez M, Robin-Valle de Lersundi A, Blázquez-Hernando LA, et al. Outcomes of abdominal wall reconstruction in patients with the combination of complex midline and lateral incisional hernias. Surgery. 2020;168:532-42. https://doi.org/10.1016/j.surg.2020.04.045
4. Itatsu K, Yokoyama Y, Sugawara G, Kubota H, Tojima Y, Kurumiya Y, et al. Incidence of and risk factors for incisional hernia after abdominal surgery. Br J Surg. 2014;101:1439-47. https://doi.org/10.1002/bjs.9600
5. Hidalgo MP, Ferrero EH, Ortiz MA, Castillo JMF, Hidalgo AG. Incisional hernia in patients at risk: can it be prevented? Hernia. 2011;15:371-5. https://doi.org/10.1007/s10029-011-0794-0
6. Song IH, Ha HK, Choi SG, Jeon BG, Kim MJ, Park KJ. Analysis of risk factors for the development of incisional and parastomal hernias in patients after colorectal surgery. J Korean Soc Coloproctol. 2012;28:299-303. https://doi.org/10.3393/jksc.2012.28.6.299
7. Ah-Kee EY, Kallachil T, O’Dwyer PJ. Patient awareness and symptoms from an incisional hernia. Int Surg. 2014;99:241-6. https://doi.org/10.9738/INTSURG-D-14-00039.1
8. Webber V, Low C, Skipworth RJE, Kumar S, de Beaux AC, Tulloh B. Contemporary thoughts on the management of Spigelian hernia. Hernia. 2017;21:355-61. https://doi.org/10.1007/s10029-017-1579-x
9. Polistina FA, Garbo G, Trevisan P, Frego M. Twelve years of experience treating Spigelian hernia. Surgery. 2015;157:547-50. https://doi.org/10.1016/j.surg.2014.09.027
Bibliografía – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
10. Pauli EM, Wang J, Petro CC, Juza RM, Novitsky YW, Rosen MJ. Posterior component separation with transversus abdominis release successfully addresses recurrent ventral hernias following anterior component separation. Hernia. 2015;19:285-91. https://doi.org/10.1007/s10029-014-1331-8
11. Novitsky YW, Elliott HL, Orenstein SB, Rosen MJ. Transversus abdominis muscle release: a novel approach to posterior component separation during complex abdominal wall reconstruction. Am J Surg. 2012;204:709-16. https://doi.org/10.1016/j.amjsurg.2012.02.008
12. Jaén-Oropeza AR, Goderich-Lalán JMG, Quevedo-Tamayo MÁ, Díaz-Pérez R, Rosell-Fernández A. Hernioplastia incisional y abdominoplastia simultáneas como métodos quirúrgicos seguros y eficaces. MEDISAN. 2017;21:422-32.
13. Arciniegas-Grisales V, Zuleta-Rendón N, Calle-Lotero CA, Arias-Botero JH, Jaramillo-Hurtado S, Machado-Rivera FA. Abdominoplastia y reparación de hernia incisional compleja en la misma operación realizada por un cirujano de pared abdominal. Rev Hispanoam Hernia. 2022;10:56-63. http://dx.doi.org/10.20960/rhh.00401
14. Aguirre DA, Santosa AC, Casola G, Sirlin CB. Abdominal wall hernias: imaging features, complications, and diagnostic pitfalls at multi-detector row CT. Radiographics. 2005;25:1501-20. https://doi.org/10.1148/rg.256055018
15. Garner BH, Anderson DJ. Surgical site infections: An update. Infect Dis Clin North Am. 2016;30:909-29. https://doi.org/10.1016/j.idc.2016.07.010
16. Calle-Lotero CA, Guzmán-Arango N, Machado-Rivera F, Serna S, Valencia C. Factores asociados a recidivas en pacientes sometidos a cirugía de separación de componentes posterior. Rev Hispanoam Hernia. 2022;10:3-10. http://dx.doi.org/10.20960/rhh.00333
17. Jiménez MF, Moore JH, Quintero G, Lema C, Nieto JA, Fajardo R. Guía para la prevención de la infección del sitio operatorio (ISO). Bogotá; 2008. Fecha de consulta: 31 de enero de 2022. Disponible en: https://www.ascolcirugia. org/images/resources/PDF/guiasCirugia/ prevencionDeLaISO.pdf
18. Beffa LR, Margiotta AL, Carbonell AM. Flank and lumbar hernia repair. Surg Clin North Am. 2018;98:593-605. https://doi.org/10.1016/j.suc.2018.01.009
Autores – Pacientes sometidos a Herniorrafia Lateral con Malla Retromuscular
1 Carlos Andrés Calle-Lotero, Faber Alveiro Machado-Rivera, Médico, especialista en Cirugía general, Clínica CES, Medellín, Colombia.
2 Camila Arias-González, Médico, residente de Cirugía general, Universidad Pontificia Bolivariana, Medellín, Colombia.
3 Juliana Mesa-Arango, Médico, residente de Cirugía general, Universidad CES, Medellín, Colombia.
4 Estefanía Muñoz-Cuartas, Médica, magister en Epidemiología, Universidad CES, Medellín, Colombia.
Fecha de recibido: 22/10/2022 – Fecha de aceptación: 5/11/2022 – Publicación en línea: 03/03/2023
Correspondencia: Carlos Andrés Calle-Lotero, Carrera 15 # 7A – 49, Edificio Zagal, Medellín, Colombia. Teléfono: 3008101076.
Dirección electrónica: cacalle1810.cc@gmail.com
Citar como: Calle-Lotero CA, Arias-González C, Mesa-Arango J, Muñoz-Cuartas E, Machado-Rivera FA. Caracterización de un grupo de pacientes sometidos a herniorrafia lateral con malla retromuscular en un centro de tercer nivel de 2015 a 2019. Rev Colomb Cir. 2023;38:492-500. https://doi.org/10.30944/20117582.2277
Este es un artículo de acceso abierto bajo una Licencia Creative Commons – BY-NC-ND https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es