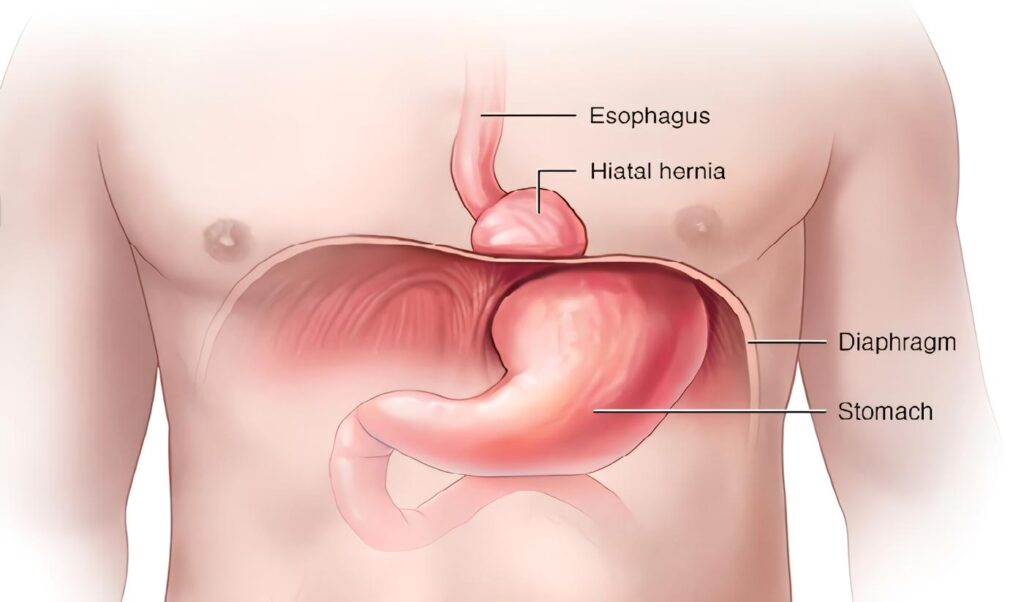
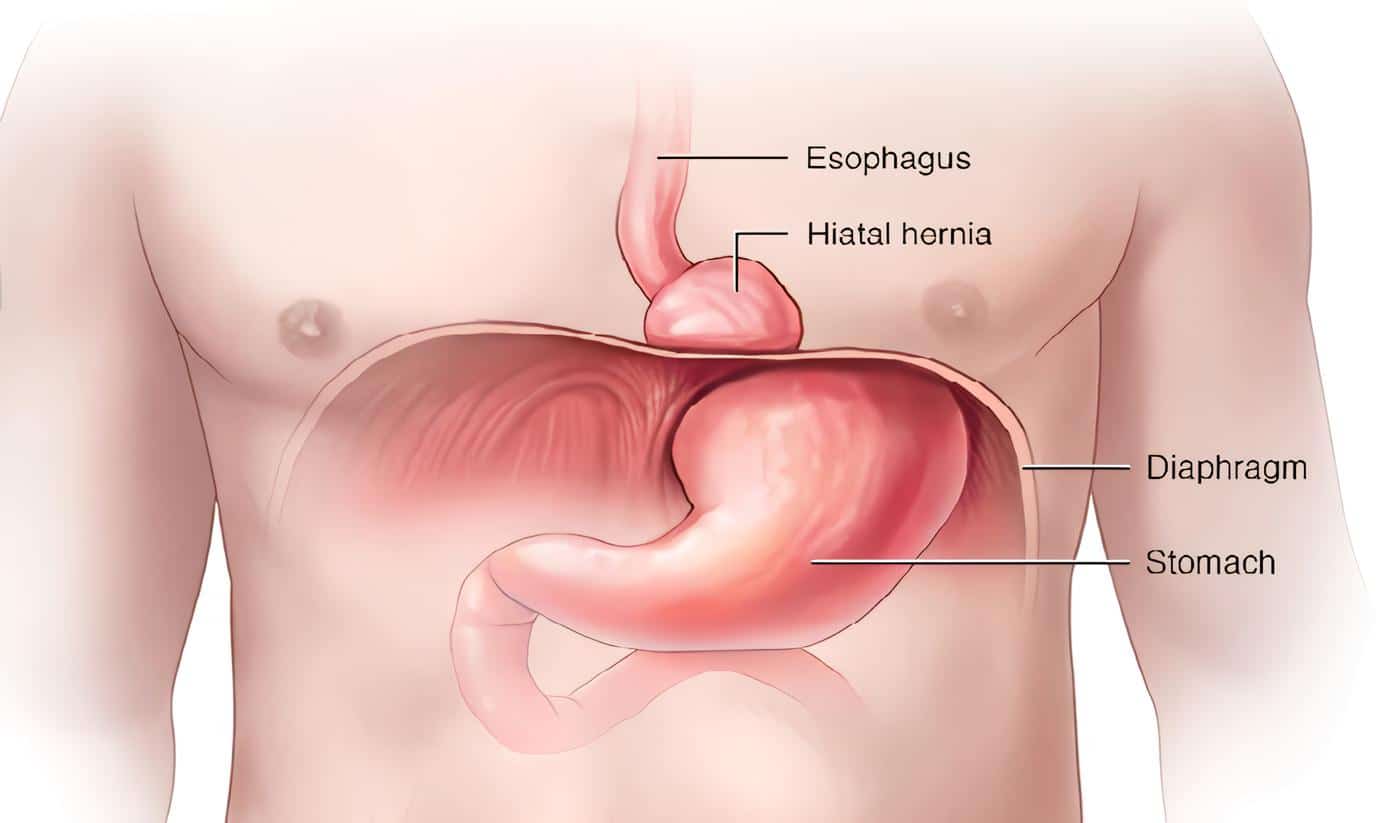
Discusión
Este estudio muestra la experiencia quirúrgica obtenida en el manejo de la hernia hiatal gigante en dos instituciones de alto nivel de Medellín, con 44 pacientes incluidos en un periodo de 8 años, la mayoría de los cuales se operaron de manera electiva.
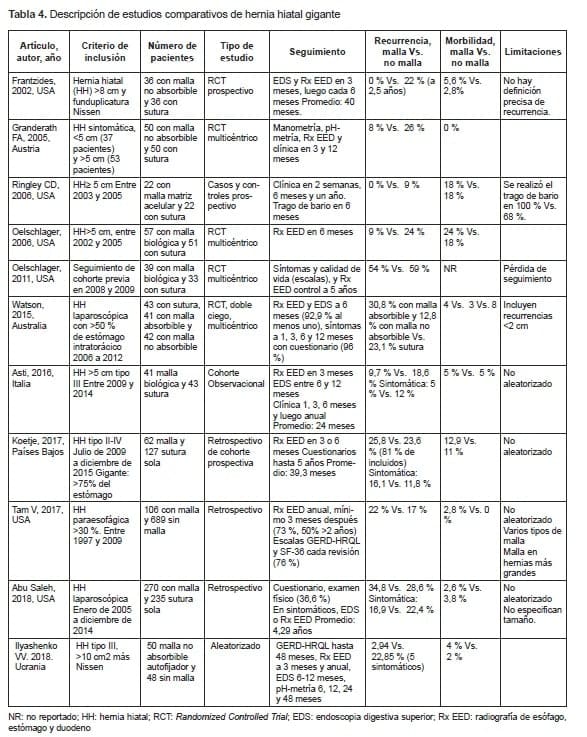
Los estudios actuales demuestran que el tratamiento de la hernia hiatal gigante con corrección por la vía laparoscópica supera al abordaje abierto, debido a la disminución de complicaciones y estancia hospitalaria, lo cual se hace evidente al alcanzar la curva de aprendizaje y estandarizar la técnica 27. Algunos de los estudios más importantes se describen en la tabla 4, permitiendo su comparación y evidenciando las diferencias en el diagnóstico de hernia hiatal gigante, la técnica empleada, el tiempo de seguimiento y la gran variabilidad en los resultados.
El punto clave para lograr mejorar la tasa de recidivas es disminuir la tensión en la reparación: la tensión axial que se ve afectada, en algunos casos, por un esófago corto con fibrosis, y la tensión lateral o radial ejercida por los pilares diafragmáticos usualmente con musculo débil y sin fascia 28.
Morino, et al., recomiendan el uso de endoscopia intraoperatoria para identificar los pacientes con esófago corto y practicarles un procedimiento de Collis-Nissen; de esta manera, se disminuye la recurrencia (63 a 16 %; p<0,05), la cual se asocia también con el tamaño de la hernia y la técnica.
Igualmente, hacen énfasis en la importancia de la prevención del vómito y la tos en el posoperatorio temprano 29. Con la gastrostomía percutánea, se busca principalmente la descompresión del estómago en el posoperatorio, disminuyendo así el vómito y la recurrencia que este podría inducir 1.
Varios estudios favorecen el uso de la malla:
Para disminuir recurrencias 1,2, pero otros no encuentran beneficio a largo plazo, con tasas de recurrencias de hasta 66 %, convirtiéndose este en un tema de constante controversia 2,15,21-25. Los estudios de Oelschlager, et al., que comparan la sutura simple con la malla biológica, encontraron una recurrencia de la hernia a 6 meses de 24 % Vs. 9 % a favor de la malla, pero, en esta misma cohorte, la recurrencia de ambos grupos se equipara en el seguimiento a 5 años (59 % Vs. 54 %) 21 (tabla 4). En el presente estudio, se puede observar que el uso de malla es muy reducido y, en los dos casos en que se usó, hubo pérdida en el seguimiento.
El refuerzo de los puntos de sutura con fragmentos de dacrón o PTFE (pledgets):
Tiene como objetivo proteger contra la disrupción del músculo de los pilares y, aunque su uso ha sido poco estudiado, en algunas series se ha observado disminución de la tasa de recurrencia (hasta de 6,7 %), control de síntomas similares al obtenido con la malla (>62 % asintomáticos) y poca frecuencia de complicaciónes 30. Otros autores, aunque consideran útiles estos refuerzos, indican que no disminuyen la tensión sobre los pilares, por lo que tienen recurrencias hasta del 77 % (en comparación con 35 % con malla) y 36 % de reintervención 29.
Recientemente, Weitzendorfer, et al., evaluaron este tipo de refuerzo en 41 pacientes con hernia hiatal mayor de 5 cm o un tercio del estómago intratorácico.
Obtuvieron un seguimiento del 74 %, con una tasa de recurrencia del 10,8 % por esofagograma al año y solo un (2,7 %) paciente con recurrencia sintomática 31. En el presente estudio, hubo cuatro casos de recurrencia en el grupo de sutura con refuerzo, todos los pacientes estaban asintomáticos y solo en uno fue necesaria una cirugía de revisión.
En los estudios a largo plazo se ha demostrado aumento de las recurrencias en los 5 años posteriores a la intervención, sobre todo de recurrencia radiológica, lo cual implica la necesidad de ampliar el periodo de seguimiento a nuestros pacientes 21. Sin embargo, el aumento de las recurrencias radiológicas no necesariamente implica repercusiones clínicas, con mejoría significativa en la calidad de vida a largo plazo 4,5,24,32,33, reintervención solo en 3,2 a 3,5 % de los pacientes 6,9,21 y disminución de la necesidad de medicamentos 34,35. En el presente estudio, al igual que en estudios previos, se evidencia la mejoría sintomática significativa, independientemente de la técnica empleada, incluso en presencia de recurrencia radiológica, con una tasa alta de satisfacción.
En la evaluación de los síntomas:
La implementación de cuestionarios favorece su interpretación más objetiva. En este estudio, se utilizó la escala GERD-HRQOL validada al español 26 y se obtuvieron un resultado promedio de 7,73 y satisfacción en 78 % de los pacientes. Es una escala utilizada frecuentemente para evaluar los síntomas en estudios similares, pero se debe considerar que algunos de los síntomas pueden no estar incluidos. Una limitación adicional es no contar con esta evaluación en el preoperatorio, lo que permitiría hacer una comparación.
En los estudios endoscópicos y funcionales, se evidencia una frecuente coexistencia de hernia hiatal gigante y enfermedad por reflujo gastroesofágico, por lo que algunos autores recomiendan la práctica sistemática de funduplicatura 36.
En la mayoría (63%) de la población estudiada, se practicó una funduplicatura de tipo Nissen, sin diferencias significativas en los resultados respecto a una funduplicatura parcial o a la omisión de la funduplicatura. Esto fue similar a lo publicado en otros estudios a largo plazo 37. Debido a que una gran parte de los pacientes con hernia hiatal gigante son ancianos y su peristalsis esofágica es débil, no se benefician de una plicatura gástrica, pues esta medida no previene la recurrencia y, por el contrario, puede producir mayor disfagia 1.
Se encontraron algunas diferencias entre el grupo de sutura simple y el grupo de sutura con refuerzo.
El sangrado intraoperatorio (p=0,036) fue mayor en el grupo de sutura con refuerzo, aunque este hallazgo probablemente no sea real puesto que hubo una mayor pérdida de datos en el grupo de sutura simple (datos obtenidos de 5/16, comparado con 20/26). El seguimiento, principalmente con radiografías de vías digestivas altas (p=0,001), y la estancia hospitalaria fueron mayores en el grupo de sutura con refuerzo (p=0,008), pero el tiempo de seguimiento fue más largo en el grupo de sutura simple; esta diferencia se debe probablemente a que estas cirugías se realizaron en los primeros años incluidos, lo cual también explica en parte la mayor pérdida de datos (figura 2).
En nuestro conocimiento, este es el primer estudio que describe la experiencia en el tratamiento quirúrgico de pacientes con hernia hiatal gigante en nuestro medio, pero aún hay mucho por determinar. Se logró evaluar las características básicas de los pacientes, los síntomas de presentación y los principios de la técnica quirúrgica empleada.
Entre las principales limitaciones, se encuentra el hecho de ser un estudio retrospectivo con posible falta de control de sesgos, la pérdida de datos en algunas de las variables estudiadas y el tamaño de la muestra, que fue menor al esperado para obtener significancia estadística.
De igual modo, no se logró obtener los estudios diagnósticos necesarios en todos los pacientes para determinar la tasa de recurrencia de una manera precisa. Esta situación sugiere que es necesaria la estandarización y unificación de registros de la atención de los pacientes quirúrgicos, y la mejoría en la oportunidad del sistema de salud, para que los pacientes se practiquen todos los estudios diagnósticos de control que sean pertinentes.
Conclusiones
Este estudio demuestra que la cruroplastia sin malla (sutura simple o sutura con refuerzo) es la técnica preferida en la reparación laparoscópica de la hernia hiatal gigante. Esta aproximación se asocia a baja morbilidad con mortalidad nula en esta serie. No se presentó ninguna recurrencia de síntomas y la mayoría de los pacientes quedaron satisfechos con los resultados de la cirugía. En el subgrupo de pacientes con endoscopia digestiva o estudio radiológico, luego de un año de la cirugía, la tasa de recurrencia es similar a la reportada en la literatura. Se requieren estudios longitudinales con seguimiento a largo plazo que permitan establecer conclusiones más fuertes.
Cumplimiento de normas éticas Consentimiento informado: El Comité de Ética Institucional aprobó el diseño y la metodología del estudio. Se obtuvieron los consentimientos informados y se encuentran disponibles para quienes los requieran.
Declaración de conflicto de intereses: los autores declaran que no tienen conflicto de intereses.
Fuentes de financiación: recursos propios de los autores.
Referencias
- 1. Peters JH. SAGES guidelines for the management of hiatal hernia. Surg Endosc. 2013; 27:4407-8.
- 2. Goudas N, Tsiaoussis J, Athanasakis E, Zervakis N, Pechlivanides G, Xynos E. Simple suture or prosthesis hiatal closure in laparoscopic repair of paraesophageal hernia: A retrospective cohort study. Dis Esophagus. 2011; 24:69-78.
- 3. Braghetto I, Csendes A, Korn O, Musleh M, Lanzarini E, Saure A, et al. [Hiatal hernias: Why and how should they be surgically treated]. Cir Esp. 2013; 91:438-43.
- 4. Lidor AO, Steele KE, Stem M, Fleming RM, Schweitzer MA, Marohn MR. Long-term quality of life and risk factors for recurrence after laparoscopic repair of paraesophageal hernia. JAMA Surg. 2015; 150:424-31.
- 5. Chilintseva N, Brigand C, Meyer C, Rohr S. Laparoscopic prosthetic hiatal reinforcement for large hiatal hernia repair. J Visc Surg. 2012;149: e215-20.
- 6. Zehetner J, Demeester SR, Ayazi S, Kilday P, Augustin F, Hagen JA, et al. Laparoscopic versus open repair of paraesophageal hernia: The second decade. J Am Coll Surg. 2011; 212:813-20.
- 7. Mitiek MO, Andrade RS. Giant hiatal hernia. Ann Thorax Surg. 2010;89:S2168-73.
- 8. Gibson SC, Wong SC, Wong SK, Dixon AC, Falk GL. Laparoscopic repair of giant hiatus hernia: Prosthesis is not required for successful outcome. Surg Endosc. 2013; 27:618-23.
- 9. Luketich JD, Nason KS, Christie NA, Pennathur A, Jobe BA, Landreneau RJ, et al. Outcomes after a decade of laparoscopic giant paraesophageal hernia repair. J Thorac Cardiovasc Surg. 2010;139:395-404.
- 10. Lidor AO, Kawaji Q, Stem M, Fleming RM, Schweitzer MA, Steele KE, et al. Defining recurrence after paraesophageal hernia repair: Correlating symptoms and radiographic findings. Surgery. 2013;154:171-8.
Bibliografías
- 11. Frantzides CT, Madan AK, Carlson MA, Stavropoulos GP. A prospective, randomized trial of laparoscopic polytetrafluoroethylene (PTFE) patch repair vs simple cruroplasty for large hiatal hernia. Arch Surg. 2002; 137:649-52.
- 12. Antoniou SA, Antoniou GA, Koch OO, Pointner R, Granderath FA. Lower recurrence rates after mesh-reinforced versus simple hiatal hernia repair: A meta-analysis of randomized trials. Surg Laparosc Endosc Percutan Tech. 2012; 22:498-502.
- 13. Oleynikov D, Jolley JM. Paraesophageal hernia. Surg Clin North Am. 2015; 95:555-65. 14. Antonoff MB, D’Cunha J, Andrade RS, Maddaus MA. Giant paraesophageal hernia repair: Technical pearls. J Thorac Cardiovasc Surg. 2012;144: S67-70.
- 15. Watson DI, Thompson SK, Devitt PG, Smith L, Woods SD, Aly A, et al. Laparoscopic repair of very large hiatus hernia with sutures versus absorbable mesh versus nonabsorbable mesh: A randomized controlled trial. Ann Surg. 2015; 261:282-9.
- 16. Rocheport M, Wee JO. Management of the difficult hiatal hernia. Thorax Surge Clan. 2018;28:533-9.
- 17. Varga G, Cseke L, Kalmar K, Horvath OP. Laparoscopic repair of large hiatal hernia with teres ligament: midterm follow-up: A new surgical procedure. Surg Endosc. 2008; 22:881-4.
- 18. Chowbey PK, Mittal T, Dey A, Sharma A, Khullar R, Soni V, et al. Laparoscopic management of large hiatus hernia with mesh cruroplasty. Indian J Surg. 2008; 70:296-302.
- 19. Silecchia G, Iossa A, Cavallaro G, Rizzello M, Longo F. Reinforcement of hiatal defect repair with absorbable mesh fixed with non-permanent devices. Minim Invasive Ther Allied Technol. 2014; 23:302-8.
- 20. Priego P, Ruiz-Tovar J, Pérez de Oteyza J. Long-term results of giant hiatal hernia mesh repair and antireflux laparoscopic surgery for gastroesophageal reflux disease. J Laparoendosc Adv Surg Tech A. 2012; 22:139-41.
Fuentes
- 21. Oelschlager BK, Pellegrini CA, Hunter JG, Brunt ML, Soper NJ, Sheppard BC, et al. Biologic prosthesis to prevent recurrence after laparoscopic paraesophageal hernia repair: Long-term follow-up from a multicenter, prospective, randomized trial. J Am Coll Surg. 2011;213:461-8.
- 22. Alicuben ET, Worrell SG, DeMeester SR. Resorbable biosynthetic mesh for crural reinforcement during hiatal hernia repair. Am Surg. 2014; 80:1030-3.
- 23. Gebhart A, Vu S, Armstrong C, Smith BR, Nguyen NT. Initial outcomes of laparoscopic paraesophageal hiatal hernia repair with mesh. Am Surg. 2013;79:1017-21.
- 24. Dallemagne B, Kohnen L, Perretta S, Weerts J, Markiewicz S, Jehaes C. Laparoscopic repair of paraesophageal hernia. Long-term follow-up reveals good clinical outcome despite high radiological recurrence rate. Ann Surg. 2011; 253:291-6.
- 25. Collet D, Luc G, Chiche L. Management of large para-esophageal hiatal hernias. J Visc Surg. 2013; 150:395-402.
- 26. Velanovich V. The development of the GERD-HRQL symptom severity instrument. Dis Esophagus. 2007; 20:130-4.
- 27. Hashemi M, Peters JH, DeMeester TR, Huprich JE, Quek M, Hagen JA, et al. Laparoscopic repair of large type III hiatal hernia: Objective followup reveals high recurrence rate. J Am Coll Surg. 2000; 190:553-61.
- 28. Alicuben ET, Worrell SG, DeMeester SR. Impact of crural relaxing incisions, Collis gastroplasty, and noncross- linked human dermal mesh crural reinforcement on early hiatal hernia recurrence rates. J Am Coll Surg. 2014; 219:988-92.
- 29. Morino M, Giaccone C, Pellegrino L, Rebecchi F. Laparoscopic management of giant hiatal hernia: Factors influencing long-term outcome. Surg Endosc. 2006; 20:1011-6.
- 30. Kang T, Urrego H, Gridley A, Richardson WS. Pledgeted repair of giant hiatal hernia provides excellent long-term results. J Laparoendosc Adv Surg Tech A. 2014; 24:684-7.
Lecturas Recomendadas
- 31. Weitzendorfer M, Pfandner R, Antoniou SA, Schwaiger-Hengstschläger C, Emmanuel K, Koch OO. Shortterm results after laparoscopic repair of giant hiatal hernias with pledgeted sutures: A retrospective analysis. Hernia. 2019; 23:397-401. https://doi:10.1007/s10029-019-01890-3.
- 32. Oelschlager BK, Petersen RP, Brunt LM, Soper NJ, Sheppard BC, Mitsumori L, et al. Laparoscopic paraesophageal hernia repair: Defining long-term clinical and anatomic outcomes. J Gastrointest Surg. 2012; 16:453-9.
- 33. Jones R, Simorov A, Lomelin D, Tadaki C, Oleynikov D. Long-term outcomes of radiologic recurrence after paraesophageal hernia repair with mesh. Surg Endosc. 2015; 29:425-30.
- 34. Siboni S, Asti E, Milito P, Bonitta G, Sironi A, Aiolfi A, et al. Impact of laparoscopic repair of large hiatus hernia on quality of life: Observational cohort study. Dig Surg. 2018; 36:1-7.
- 35. Gordon AC, Gillespie C, Son J, Polhill T, Leibman S, Smith GS. Long-term outcomes of laparoscopic large hiatus hernia repair with nonabsorbable mesh. Dis Esophagus. 2018;31: dox156. https://doi.org/10.1093/dote/dox156
- 36. Csendes JA, Braghetto MI, Burgos AM, Henríquez DA. Síntomas, hallazgos radiológicos, endoscópicos y estudios funcionales del esófago en pacientes con hernia hiatal mayor a 5 cm. Rev Chil Cir. 2013;65:402-8.
- 37. Huerta CT, Plymale M, Barrett P, Davenport DL, Roth JS. Long-term efficacy of laparoscopic Nissen versus Toupet fundoplication for the management of types III and IV hiatal hernias. Surg Endosc. 2018; 33:2895-2900. https://doi: 10.1007/s00464-018-6589-y.