En las series de trauma esplénico cerrado de la última década, el porcentaje de pacientes que requiere tratamiento quirúrgico al ingreso oscila entre 15 y 43 % 3,5,6,13-15. Lo anterior coincide con lo encontrado en este estudio, donde el 25,6 % de los pacientes requirió cirugía inmediata. Se menciona, además, que la principal indicación para laparotomía al ingreso es la inestabilidad hemodinámica, con un estudio que demuestre la presencia de hemoperitoneo, ya sea la ecografía FAST (Focussed Abdominal Sonography Assessment for the Trauma) o el lavado peritoneal diagnóstico 5,14,16,17. En el presente estudio, la decisión de brindar manejo quirúrgico al ingreso se fundamentó en el estado hemodinámico del paciente y en la presencia de signos de irritación peritoneal, sin ser necesario el uso de otros métodos diagnósticos. Muchos estudios informan que la esplenectomía total es el tratamiento de elección para el 74,8 % a 100 % de estos pacientes 2,5,18; en este estudio, también fue la esplenectomía total la modalidad quirúrgica utilizada en 71,4 % de los casos, seguida de la esplenorrafia (28,6 %), la cual fue exitosa en 5 de los 6 pacientes.
El porcentaje de éxito del manejo no operatorio varía entre 50 y 96 % 2,5,16,19, lo cual coincide con los resultados de este estudio, en el cual fue exitoso en 77 % de los casos. Sin embargo, el tipo de paciente y las variables clínicas que influyen en la decisión del manejo no operatorio, son materia de debate y su éxito depende de múltiples factores.
El manejo no operatorio del trauma esplénico se debe considerar únicamente en pacientes con estabilidad hemodinámica y en ausencia de signos de irritación peritoneal. Además, la institución en la que se realice dicho manejo debe estar en capacidad de brindar el seguimiento adecuado (imaginológico y de laboratorio) y la cirugía urgente cuando se necesite 20.
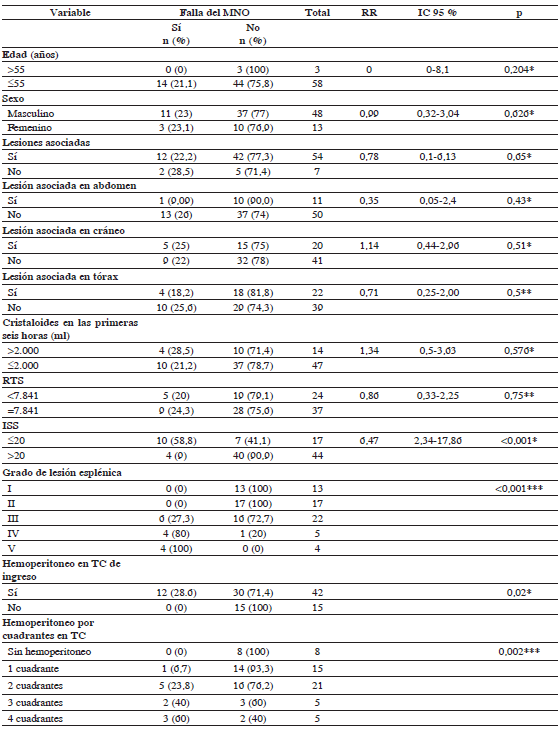
Con respecto a la edad como factor de riesgo para la falla del manejo no operatorio, se publicó un estudio retrospectivo en el cual se compararon los resultados del manejo conservador entre menores y mayores de 55 años. Se incluyeron 375 pacientes, 29 de ellos mayores de 55 años y con un ISS promedio de 25, de los cuales 18 (62 %) fueron sometidos a manejo no quirúrgico. Los resultados en cuanto a falla del tratamiento conservador fueron similares en ambos grupos y los autores concluyeron que la edad no influye en el fracaso del manejo no operatorio 13. Sin embargo, en otro estudio publicado poco después, se demostró que los mayores de 55 años tienen una mayor mortalidad para todas las formas de tratamiento de la lesión esplénica cerrada y que la falla del manejo no operatorio es más frecuente que en los menores de 55 años 8. Coincidiendo con otras publicaciones 13,21, en este estudio no se encontró asociación de la edad con la falla del manejo no operatorio, aunque es importante anotar que los pacientes mayores de 55 años fueron muy pocos.
Tabla 3.
Factores de riesgo para la falla en el manejo no operatorio
 *: test de Fisher; **: Mantel-Haenszel; ***: ji al cuadrado de tendencia
*: test de Fisher; **: Mantel-Haenszel; ***: ji al cuadrado de tendencia
Tabla 4.
Factores de riesgo para la falla del manejo no operatorio, variables cuantitativas
 *: prueba T; **: prueba de Mann-Whitney
*: prueba T; **: prueba de Mann-Whitney
Algunas publicaciones mencionan que la tasa de éxito del manejo no operatorio en adultos no se correlaciona ni con el grado de la lesión esplénica ni con la cantidad del hemoperitoneo, pero en la mayoría de los estudios se reporta lo contrario, correlacionando la cantidad del hemoperitoneo, el ISS y la mayor gravedad de la lesión esplénica (OIS) con la falla del manejo no operatorio 2,8,9,21.
En un estudio multicéntrico, realizado por la AAST y publicado en el año 2000, se incluyeron 1.488 pacientes adultos con trauma esplénico cerrado, con el objetivo de determinar los factores predictores del éxito del manejo no operatorio. Los autores concluyeron que este resultado estaba asociado con valores altos de presión arterial, hematocrito y puntaje en la escala de coma de Glasgow, y valor bajo de ISS, grado de lesión esplénica y cantidad de hemoperitoneo 5.
En un metanálisis que incluyó ensayos clínicos y estudios de cohortes, se encontró que la falla del manejo no operatorio del trauma esplénico se relaciona con la magnitud del trauma AAST de grado IV y V Vs. I a III (OR=5,89; IC95% 2,08-16,67) y la presencia de hemoperitoneo moderado-abundante Vs. leve-ninguno (OR=4,20; IC95% 1,89-9,35); en el mismo estudio se encontró que no hay diferencia significativa en la mortalidad cuando se compara el grupo de manejo no operatorio y el de falla del manejo no operatorio, aunque tiende a ser mayor en el grupo de falla (OR=1,94; IC95% 0,99-3,83) 22.
Estos resultados coinciden con este estudio, pues el ISS mayor de 20, la mayor gravedad de la lesión esplénica y la presencia de hemoperitoneo en la TC de ingreso, se asociaron con dicha falla.
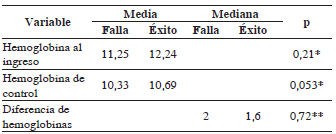
En otros estudios se ha confirmado la asociación de la inestabilidad hemodinámica, los grados IV/V de lesión esplénica, la presencia de hemoperitoneo abundante y la presencia de contrast blush en la TC, con la falla del manejo no operatorio 8,14,23. Ni en los estudios anteriormente citados ni en este, se pudo corroborar la asociación de la falla del manejo no operatorio con el trauma encefalocraneano concomitante. En este estudio, la escala de coma de Glasgow hace parte del RTS y no se analizó de manera independiente, lo cual no permitió explorar su asociación con la falla del manejo no operatorio. Por otro lado, en el estudio multiinstitucional mencionado 5, los valores de hemoglobina y hematocrito se asociaron con la falla del manejo no operatorio, pero en este estudio no se correlacionaron el valor de la hemoglobina al ingreso, ni su valor a las 24 horas, ni la diferencia entre ellos, con el fracaso del manejo conservador.
Muchos centros de trauma han incorporado progresivamente la angiografía y la embolización esplénica al algoritmo del manejo no operatorio. Con su utilización se logra disminuir la necesidad del manejo quirúrgico y aumentar la tasa de preservación esplénica, aun en pacientes con mayor gravedad de la lesión(9,11,14-16). Sin embargo, a pesar de los reportes del buen desempeño técnico de la embolización en trauma esplénico cerrado, en estudios recientes se menciona que esta modalidad podría estar siendo sobreutilizada en algunos centros y que no mejora las tasas de salvamento esplénico 19. En este estudio la frecuencia de utilización de este recurso fue muy baja (4 pacientes) y en todos los casos se pudo continuar el manejo no operatorio con éxito.
Con respecto al seguimiento con TC de los pacientes sometidos a manejo no operatorio, la literatura científica aun no ofrece claridad sobre la utilidad real de esta conducta, pues la mayoría de las veces su resultado no modifica el tratamiento establecido 23. Varios autores sugieren practicar TC de control a las 48 horas del ingreso en pacientes con traumas de grado III y IV, con el objetivo de identificar el resangrado o un nuevo hallazgo, como la presencia de pseudoaneurisma, que amerite otra intervención 24-26. En el presente estudio solo se hizo una TC de control en 13 % de los casos y, en la mayoría, no influyó para modificar la conducta. Lo anterior sugiere que factores clínicos, como los cambios hemodinámicos o la anemia progresiva, serían los determinantes para decidir el empleo de una imagen de control y que su uso rutinario no es necesario.
Aunque es controvertida la profilaxis antitrombótica con heparinas de bajo peso molecular, no se ha demostrado que su utilización incremente la falla del manejo no operatorio ni la necesidad de transfusiones en los pacientes con trauma esplénico 27,28.
La estancia hospitalaria promedio reportada es de 9 a 15 días(5,6) y en el presente trabajo se tuvo una estancia media de 10 días; la mayoría de pacientes fueron admitidos a unidades de cuidado especial o de cuidado intensivo. La morbilidad global fue 31,7 % y la mortalidad fue 7,3 %. Lo anterior se correlaciona con la series publicadas, en las cuales la morbilidad oscila entre 15 y 40 %, y la mortalidad, entre 6 y 24 % (2,5,6,8,17,18,29).
Conclusiones
Un alto porcentaje de pacientes con trauma esplénico cerrado (74 % en este estudio), pueden someterse a manejo no operatorio, pues es un método seguro y efectivo si se mantiene una vigilancia clínica continua.
Las principales indicaciones de cirugía al ingreso son la inestabilidad hemodinámica y los signos de irritación peritoneal. La mayoría de los pacientes que son sometidos a cirugía requieren esplenectomía total, por tanto, se reafirma que una de las ventajas del manejo no operatorio es la preservación esplénica.
La probabilidad de falla del manejo no operatorio aumenta en pacientes con ISS mayor o igual a 20, con la presencia de hemoperitoneo en la TC de ingreso, y en los grados IV y V de lesión esplénica.
La principal limitación de este estudio es el reducido número de pacientes.
Con base en los resultados, es posible que los resultados para los traumas esplénicos de grado IV y V diagnosticados por TC, sean mejores con la cirugía temprana, pero esto requiere estudios adicionales.
Blunt splenic trauma: predictors of failure of nonoperative management
Abstract:
Background: Nonoperative Management (NOM) of blunt splenic injuries is the preferred method of management for splenic preservation; however, the criteria for deciding what group of patients can be managed non-operatively remain controversial. The aim of this study was to describe the general features of this group of patients as well as to explore the results and factors related to failure of NOM.
Methods: We described patients who were admitted to a first level trauma center with a diagnosis of blunt splenic injury between January 2003 and March 2009. The patients were classified in two groups: operative management and NOM; in the last group we analyzed the factors associated with failure.
Results: A total of 82 patients were included in the study. Operative Management during the primary or secondary survey was performed on 25.6 % of patients, while 74.4% under went NOM. Of those who underwent NOM, 22.9% failed treatment. An Injury Severity Score (ISS) ≥20 (RR: 6.4 – CI 95%: 2.34-17.86), hemoperitoneum on the initial computed tomography (CT) scan (p=0.02), and splenic injury grade were factors associated with failed NOM (FNOM). The overall mortality rate was 7.3%; 14.3% for OM and 4.9% for NOM groups, respectively.
Conclusions: The majority of blunt splenic trauma patients are candidates for NOM, as it is a safe and effective technique for splenic preservation if continuous medical surveillance is maintained.
Key words: splenic rupture; wounds and injuries; trauma severity indices; complications; therapeutics.
Referencias
1. Wisner HD. Injury to the spleen. In: Moore EE, Feliciano DV, Mattox KL, editors. Trauma. 5th edition. United States of America: McGraw-Hill; 2004. p. 663-86.
2. Peitzman AB, Ford HR, Harbrecht BG, Potoka DA, Townsend RN. Injury to the spleen. Curr Probl Surg. 2001;38:932-1008.
3. Hartbrecth BG, Zenati MS, Ochoa JB, Townsend RN, Puyana JC, Wilson MA, et al. Management of adult blunt splenic injuries: Comparison between level I and level II trauma centres. J Am Coll Surg. 2004;198:232-9.
4. Richardson J. Changes in the management of injuries to the liver and spleen. J Am Coll Surg. 2005;5:648-69.
5. Peitzman AB, Heil B, Rivera L, Federle MB, Harbrecht BG, Clancy KD, et al. Blunt splenic injury in adults: Multi-institutional study of the Eastern Association for the Surgery of Trauma. J Trauma. 2000;49:177-87.
6. Rajani RR, Claridge JA, Yowler CJ, Patrick P, Wiant A, Summers JI, et al. Improved outcome of adult blunt splenic injury: A cohort analysis. Surgery. 2006;140:625-32.
7. Keller MS, Vane DW. Management of pediatric blunt splenic injury: Comparison of pediatric and adult trauma surgeons. J Ped Surg. 1995;30:221-5.
8. Harbrecht BG, Peitzman AB, Rivera L, Heil B, Croce M, Morris JA Jr., et al. Contribution of age and gender to outcome of blunt splenic injury in adults: Multicenter study of the Eastern Association for the Surgery of Trauma. J Trauma. 2001;51:887-5.
9. Haan J, Scott J, Boyd-Kranis RL, Ho S, Kramer M, Scalea TM. Admission angiography for blunt splenic injury: Advantages and pitfalls. J Trauma. 2001;51:1161-5.
10. Haan J, Biffl W, Knudson MM, Davis KA, Oka T, Majercik S, et al. Splenic embolization revisited: A multicenter review. J Trauma. 2004;56:542-7.
11. Wahl W, Ahrns K, Chen S, Hemmila MR, Rowe SA, Arbabi S. Blunt splenic injury: Operation versus angiographic embolization. Surgery. 2004;136:891-9.
12. Organ Injury Scaling – Spleen. “TRAUMA.ORG” [Documento en línea]. Febrero 16 de 2009. Fecha de consulta: 7 de julio de 2014. Disponible en: https://www.trauma.org/index.php/main/article/806.
13. Cocanour CS, Moore FA, Ware DN, Marvin RG, Duke JH. Age should not be a consideration for nonoperative management of blunt splenic injury. J Trauma. 2000;48:606-12.
14. Haan J, Bochicchio G, Kramer N, Scalea T. Nonoperative management of blunt splenic injury: A 5-year experience. J Trauma. 2005;58:492-8.
15. Wei B, Hemmila MR, Arbabi S, Taheri PA, Wahl WL. Angioembolization reduces operative intervention for blunt splenic injury. J Trauma. 2008;64:1472-1.
16. Gaardner C, Dormagen JB, Eken T, Skaga NO, Klow NE, Pillgram-Larsen J, et al. Nonoperative management of splenic injuries: Improved results with angioembolization. J Trauma. 2006;61:192-8.
17. Moore FA, Davis JW, Moore EE, Cocanour CS, West MA, McIntyre RC. Western Trauma Association (WTA) critical decisions in trauma: Management of adult blunt splenic trauma. J Trauma. 2008;65:1007-11.
18. Kaseje N, Agarwal S, Burch M, Glantz A, Emhoff T, Burke P, et al. Short-term outcomes of splenectomy avoidance in trauma Patients. Am J Surg. 2008;196: 213-7.
19. Hartbrecht BG, Ko SH, Watson GA, Forsythe RM, Ronsergart MR, Peitzman AB. Angiography for blunt splenic trauma does not improve the success rate of nonoperative management. J Trauma. 2007;63:44-9.
20. Stassen NA, Bhullar I, Cheng JD, Crandall ML, Friese RS, Guillamondegui OD, et al. Selective nonoperative management of blunt splenic injury: An Eastern Association for the Surgery of Trauma practice management guideline. J Trauma Acute Care Surg. 2012;73(Suppl.4):S294-300.
21. Gutiérrez H, Constaín A. Trauma esplénico. En: Morales CH, Isaza LF, editores. Trauma. Medellín: Universidad de Antioquia; 2004. p. 459-77.
22. Bhangu A, Nepogodiev D, Lal N, Bowley DM. Meta-analysis of predictive factors and outcomes for failure of non-operative management of blunt splenic trauma. Injury. 2012;43:1337-46.
23. Oschner M. Factors of failure for nonoperative management of blunt liver and splenic injuries. World J Surg. 2001;25:1393-6.
24. Thaemert BC, Cogbill TH, Lambert PJ. Nonoperative management of splenic injury: Are follow-up computed tomographic scans of any value? J Trauma. 1997;43:748-51.
25. Lawson DE, Jacobson JA, Spizarny DL, Pranikoff T. Splenic trauma: Value of follow up CT. Radiology. 1995;194:97-100.
26. Federle MP, Griffiths B, Minagi H, Jeffrey RB. Splenic trauma: Evaluation with CT. Radiology. 1987;162:69-71.
27. Eberle BM, Schnüriger B, Inaba K, Cestero R, Kobayashi L, Barmparas G, et al. Thromboembolic prophylaxis with lowmolecular- weight heparin in patients with blunt solid abdominal organ injuries undergoing non-operative management: current practice and outcomes. J Trauma. 2011;70:141-7.
28. Alejandro KV, Acosta JA, Rodríguez PA. Bleeding manifestations after early use of low-molecular-weight heparins in blunt splenic injuries. Am Surg. 2003;69:1006-9.
29. Siriratsivawong K, Zenati M, Watson GA, Harbrecht BG. Nonoperative management of blunt splenic trauma in the elderly: Does age play a role? Am Surg. 2005;73:585-90.
Correspondencia: María Isabel Villegas, MD
Correo electrónico: mivillegas@une.net.co;
traumaycirugia@medicina.ude.edu.co
Medellín, Colombia
