JOSÉ JOAQUÍN CAICEDO M., MD*, ELÍAS QUINTERO, MD*, JOSÉ FERNANDO ROBLEDO, MD*,
FERNANDO PERRY, MD**, CLAUDIA RAMÍREZ, MD**, CARLOS DUARTE, MD**, JAVIER ÁNGEL, MD**,
SANDRA DÍAZ, MD**, ALEJANDRO OROZCO, MD**, LUIS FERNANDO VIAÑA, MD**, EDUARDO TORREGROSA, MD**,
FABIO TORRES, MD***, RAMIRO SÁNCHEZ, MD****
Palabras clave: agentes antineoplásicos hormonales, cáncer de seno, receptores estrogénicos, quimioterapia adyuvante.
Resumen
El manejo del cáncer de seno es multidisciplinario e involucra la cirugía, la quimioterapia, la radioterapia y la hormonoterapia. La hormonoterapia es un tratamiento muy antiguo para el manejo efectivo del cáncer de seno hormono-sensible. Cerca de 75% de las pacientes expresan receptores hormonales en el tumor y el estándar de manejo ha sido con antiestrógenos como el tamoxifeno, que se viene usando desde hace más de 25 años en ensayos clínicos con buena respuesta, mejorando la supervivencia libre de enfermedad (SLE) y la supervivencia total (ST) de las pacientes, tanto en mujeres premenopáusicas como postmenopáusicas; por los efectos secundarios sobre endometrio y coagulación, se han venido desarrollando nuevas drogas llamadas inhibidores de aromatasa, que han sido comparados con el tamoxifeno en el estado metastásico y en adyuvancia, con mejores resultados de supervivencia libre de enfermedad con menos efectos secundarios sobre endometrio y menos eventos trombóticos, aunque aumentan el riesgo de osteoporosis y fracturas con su uso prolongado.
El uso de inhibidores de aromatasa se restringe a pacientes posmenopáusicas. Las pacientes premenopáusicas requieren algún tipo de bloqueo ovárico para su uso. Se hace una revisión de la evolución del tratamiento en estos escenarios y en los nuevos terrenos de neoadyuvancia y quimioprevención.
Se considera que toda paciente con cáncer de seno que tenga alguna expresión de receptores hormonales (más de 1% por inmunohistoquímica) se beneficia de hormonoterapia; el tamoxifeno por 5 años es una excelente droga para ser utilizada en casos de muy buen pronóstico, pero cuando está contraindicado o cuando existen factores de riesgo para recaída local o sistémica, las pacientes posmenopáusicas con tumores hormonosensibles, se benefician de un inhibidor de aromatasa en adyuvancia primaria o hacer el cambio después de 2, 3 ó 5 años de tamoxifeno. La evidencia actual muestra que el tratamiento se puede prolongar más allá de los 5 a 10 años.
Este es un artículo de revisión de la hormonoterapia desde sus inicios hasta las recomendaciones actuales en los diferentes escenarios.
Introducción
Las enfermedades del seno, adquieren cada día mayor importancia para los médicos y para la población femenina por varias razones: en los países desarrollados el cáncer mamario ocupa desde hace varias décadas el primer lugar en incidencia y uno de los primeros en mortalidad en pacientes entre 40 y 65 años.
Para las mujeres es una enfermedad particularmente temida, tanto por la amenaza que representa para la vida y su imagen corporal, con la resultante mutilación, deformidad estética y todas las consecuencias en la vida de pareja y familiar. La dimensión del problema ha estimulado la investigación en las áreas clínica y básica hasta alcanzar hoy el primer lugar en publicaciones médicas en el mundo.
En los últimos 20 años se hace evidente que el caudal de información generado es muy grande y podrá ser manejado apropiadamente si existen médicos dedicados por entero sólo a esta parte de la patología tumoral; nace así el concepto de la subespecialidad de mastología. Colombia tiene una incidencia de cáncer de seno baja a intermedia en relación con los países desarrollados. El registro poblacional de Cali muestra un aumento constante en la incidencia y mortalidad por cáncer de seno, al punto que alcanza y sobrepasa al cáncer de cuello uterino. Se calcula que en cinco años el cáncer de seno será la primera causa de mortalidad por cáncer y una de las primeras en morbilidad en la población femenina de Colombia entre 40 y 65 años de edad.
En el Instituto Nacional de Cancerología (INC) hace 70 años se instauró una consulta de enfermedades mamarias. Se conocen datos de que su primer director, el profesor Huertas, practicaba mastectomías según las reglas halstedianas desde los primeros años de fundado, práctica que continuaron los directores sucesores como José A. Jácome Valderrama. Desde su fundación esta consulta recibía pacientes de diferentes partes del país y con el tiempo se convirtió en un servicio de referencia; su evolución corrió pareja con la de otros sitios del mundo, tanto en la parte teórico-conceptual como en los adelantos técnicos y quirúrgicos incorporados por las sucesivas generaciones.
Es preciso mencionar que en el INC desde hace doce años funciona el programa de entrenamiento de mastología diseñado por el propio instituto y aprobado oficialmente por la Pontificia Universidad Javeriana. Recoge una vasta experiencia de 70 años de funcionamiento y brinda entrenamiento en todas las áreas médicas y quirúrgicas relacionadas con el tema; está orientado a dar al alumno una visión general pero además particular en lo que se refiere a la situación nacional con su problemática.
Varios grupos de egresados del Servicio de Seno del INC comparten una visión e intereses comunes, por lo que periódicamente se reúnen con el propósito de consolidar la subespecialidad en nuestro medio y contribuir de alguna manera a su progreso.
Como resultado de estas reuniones surgió la idea de escribir de manera colectiva sobre temas específicos relevantes. En primer lugar se seleccionó la hormonoterapia en cáncer de seno por ser uno de los tratamientos que más ha progresado en los últimos años como también objeto de múltiples e interesantes trabajos de investigación básica y clínica.
Los integrantes del grupo estamos familiarizados con el tema desde nuestro entrenamiento, comenzando con la ooforectomía (aún se practica), la adrenalectomía (que algunos alcanzamos a conocer, ahora en desuso), pasando por el tamoxifeno (se comenzó a utilizar en el INC desde la década del setenta hasta llegar a los modernos inhibidores de aromatasa y agonistas LH-RH.
Parece apropiado reunir toda la experiencia de los autores y plasmarla en un escrito que busca dar a conocer el tema, siguiendo una lógica sencilla y entendible accesible a los médicos en contacto con el tema.
Revisión Histórica de la Terapia Hormonal
Uno de los mayores avances en el manejo de cáncer de seno ha sido el estudio, comprensión y aplicación de la terapia endocrina. Sir George Beatson, cirujano de Glasgow, en 1896 lanzó la hipótesis de la relación que podría existir entre el seno y el ovario en una publicación donde describía los resultados obtenidos con ooforectomía bilateral en una mujer con cáncer de seno avanzado y mastectomía con respuesta clínica de la paciente; días después publicó un segundo caso de una mujer joven con cáncer inoperable a la cual le realizó la misma intervención sin obtener respuesta (1).
Beatson identificó las inquietudes que tenemos hoy en día: ¿por qué unos tumores responden y otros no, por qué unos tumores después de responder progresan y por qué algunos responden en forma secuencial al tratamiento y otros no?
Aunque inicialmente las experiencias de Beatson no fueron relevantes, el hallazgo de Huggins y colaboradores, según el cual la orquidectomía producía remisión del cáncer de próstata en los hombres, orientó hacia la ablación endocrina para tratar a pacientes con enfermedad avanzada (2). El mismo Huggins y Dao sugirieron que la supresión endocrina constituía la base de los buenos resultados en las mujeres menopáusicas, en quienes se realizaba la suprarrenalectomía o la hipofisectomía (3, 4).
Estos tipos de tratamiento realizados en las décadas siguientes mostraron en algunas series de reportes que aproximadamente 25% de las pacientes que se beneficiaban de la ooforectomía y adrenalectomía eran mujeres jóvenes (5).
En 1960 se comercializó la aminoglutetimida como anticonvulsionante, la cual producía insuficiencia suprarrenal, así como marcada inhibición de la conversión periférica del andrógeno a estrógeno (6), inhibiendo la aromatasa periférica en 95 a 98% en mujeres posmenopáusicas (7). En 1969, Griffiths y Hall administraron aminoglutetimida a nueve pacientes con carcinoma metastásico del seno, demostrando remisiones objetivas del tumor en tres pacientes a dos, siete y nueve meses respectivamente (8).
El uso de la adrenalectomía médica requería de una suplencia vital de glucocorticoides por insuficiencia suprarrenal secundaria a su uso, lo cual hizo poco práctico este régimen porque requería una evaluación de cada paciente para determinar la dosis ideal de hidrocortisona. Desde el reporte original de Folca y colaboradores (9), que reveló una mayor captación de hexestrol titulado en las pacientes con tumores mamarios malignos, se demostró una respuesta a la terapia ablativo.
Mediante estudios de esteroides que se unen a las proteínas en tumores de roedores que responden hormonalmente, Jensen y colaboradores (10) demostraron la capacidad del carcinoma mamario para unirse al estrógeno y sugieren que puede ser predictivo de la respuesta de las pacientes a la terapia endocrina. Se descubre el receptor de estrógeno (RE), y más adelante el de progesterona (RP). Aparece el tamoxifeno (década de los setenta), el antiestrógeno de uso más difundido en el tratamiento de la mujer con cáncer de seno avanzado.
Posteriormente el acetato de megestrol demuestra utilidad en el cáncer metastásico. Los andrógenos, y durante mucho tiempo también los estrógenos, específicamente el dietiletilbestrol, se usaron en el manejo secuencial de la enfermedad avanzada. Aunque inicialmente la terapia endocrina se estableció para el tratamiento de la enfermedad metastásica, su importancia en adyuvancia ya está establecida.
El tamoxifeno se ha identificado como un agente quimiopreventivo (aprobado por la FDA en 1998) en pacientes con factores de riesgo elevado para cáncer de seno (13, 137).
Los crecientes estudios de investigación de la terapia endocrina han cambiado los estándares de la práctica clínica. Se espera que dicho armamentario farmacológico proporcione la más eficiente y bien tolerada terapéutica en pacientes con cáncer de seno. Actualmente existen muchos trabajos de investigación tendientes a comparar la superioridad de cada uno de los compuestos tanto de naturaleza no esteroidea como esteroidea frente a los medicamentos usados tradicionalmente.
Biología Molecular en Hormonoterapia
De todas las terapias existentes para el tratamiento del cáncer de seno, sin lugar a dudas la más fascinante es la hormonoterapia, no sólo por las bases biológicas que implica, sino porque además se busca afectar el mismo terreno donde probablemente se inició la enfermedad, el medio hormonal.
El éxito de la terapia hormonal radica en dos pilares biológicos: el primero se asocia al conocimiento del sistema hormonal femenino, como el del eje ovariohipotálamo-hipófisis y la producción de estrógeno por las glándulas suprarrenales. El segundo es el conocimiento ya consolidado de los receptores hormonales, tanto el estrogénico (RE) como el de progesterona (RP) e igualmente de los subtipos del primero como son el alfa (REα) y el beta (REβ), que han permitido la racionalización del tratamiento y el desarrollo de sustancias cada vez más selectivas y efectivas.
En el primer caso el conocimiento del sistema endocrino femenino ha permitido intervenir directamente sobre la producción del estrógeno, tanto de la paciente premenopáusica como de la posmenopáusica (14).
El ciclo sexual femenino depende completamente de las hormonas gonadotrópicas secretadas por la hipófisis anterior, como son la hormona estimulante del folículo (FSH) y la hormona luteinizante (LH). La secreción de FSH y LH está condicionada a la producción por parte del hipotálamo de la hormona liberadora de gonadotropinas (GnRH). El hipotálamo recibe señales procedentes de todo el sistema nervioso lo que permite que interactúe acorde a las necesidades del organismo (15).
La secreción de la hormona liberadora de GnRH se hace de manera pulsátil, no continua, lo que evita que se saturen los receptores de las células gonadotropas de la hipófisis anterior, lo que causaría finalmente un bloqueo de la producción de FSH y LH. Esta hormona liberadora de GnRH, una vez es secretada en el hipotálamo, viaja por vía sanguínea a través del sistema porta hipotálamohipofisario hasta las células gonadotropas de la hipófisis anterior, para unirse a receptores de membrana y estimular la producción de FSH y LH. La FSH y la LH producen la maduración del folículo primario, pasando por la maduración folicular con su gran producción de estrógeno y siguiendo luego con el cuerpo lúteo y su producción de progesterona principalmente y estrógeno en mucha menor cantidad.
En la mujer posmenopáusica, la producción de estrógeno por el ovario es nula y su principal fuente de estrógeno es la proveniente de las glándulas suprarrenales, específicamente de la corteza, que no sólo produce glucocorticoides y mineralocorticoides, sino también pequeñas cantidades de andrógenos y muy pequeñas de estrógeno y progesterona.
Sin embargo, para un cáncer de seno RH (receptor hormonal) positivo, 0,5 a 1 pg de estrógeno puede ser un estímulo para un gran crecimiento (una mujer premenopáusica maneja entre 20 a 250 pg en las diferentes fases del ciclo menstrual) (4). Adicionalmente, los andrógenos pueden ser convertidos a estrógenos en los tejidos periféricos por acción de las aromatasas (16). La aromatasa es una enzima citocromo P450 que cataliza los pasos de conversión de andrógeno a estrógeno. Los dos mayores andrógenos son la androstenediona y la testosterona, que sirven de sustrato para la aromatización, la cual puede producir niveles estrogénicos de hasta 20 pg (17-21).
El entendimiento de este paso permitió el uso de los llamados inhibidores de aromatasa (anastrozol, letrozol y exemestano), usados para el manejo de la paciente posmenopáusica con cáncer de seno RE positivos.
El conocimiento de los receptores hormonales permitió manipular el uso que hace la célula de las diferentes sustancias hormonales. Se sabe que existen receptores de estrógeno tanto en el citoplasma como a nivel nuclear, con mucha probabilidad de tener estructuras bioquímicas diferentes pero interrelacionadas con los efectos finales que busca la acción hormonal (22).
Es así como el estrógeno atraviesa finalmente las membranas y se acopla a una región o dominio específico del receptor para iniciar la transcripción de UNAM (y por ende la producción de las proteínas necesarias para la división celular). Inicialmente se atribuía esta función a un solo receptor estrogénico, pero en 1996 Kuiper publica la existencia de otro receptor hormonal intracelular para el estrógeno llamado REβ (23), el cual media los efectos biológicos del estradiol. Lo más importante para el REβ es que su distribución en los tejidos normales es diferente del RE ya conocido y que pasó a llamarse REα. El REα predomina en el seno, útero, cuello uterino y vagina, mientras que el REβ predomina en ovarios, testículos, próstata, hipotálamo, pulmón y timo.
Ambos receptores son expresados en grados variables en los diferentes tejidos y regiones del cerebro (24). El papel real de los REβ en el tejido mamario humano es poco claro, aunque se sabe que puede codificar otros subtipos de receptores como el REβcx y el REβ2, lo que hace más difícil entender estas variaciones.
Los hallazgos soportan el concepto de que el REβ modula la actividad del REα y sugieren que la respuesta al estrógeno está asociada con el porcentaje de isoformas del receptor presentes en cada tejido (25). Igualmente, la expresión de los receptores varía en el tejido mamario tumoral. El REα es muy abundante en el carcinoma ductal invasivo y prácticamente inexistente en el tejido mamario normal o en enfermedad benigna del seno.
El REβ está presente en los tres tipos de tejidos (26). Esta serie de isoformas del RE explica los efectos agonistaantagonistas que presentan algunos medicamentos como el tamoxifeno e igualmente la resistencia de algunos tumores a la manipulación hormonal, aun teniendo receptores hormonales positivos.
El RP es una proteína codificada e inducida por el estrógeno, por lo cual se necesita que la vía del estrógeno esté normal para que se expresen estos receptores en la célula tumoral o normal. Mientras el estrógeno es un inductor de proliferación celular, la progesterona es un diferenciador y madurador celular, tanto en el tejido normal como en el neoplásico (27-29).
En conclusión, el conocimiento del sistema hormonal femenino, junto al descubrimiento de los receptores hormonales y sus distintas isoformas han permitido el desarrollo de la hormonoterapia y de una serie de medicamentos que han abierto un campo enorme en el tratamiento del cáncer de seno con mayor eficacia y menos efectos colaterales.
Clasificación de los Medicamentos
Todas las terapias de tipo hormonal comprometen algunos de los mecanismos de síntesis de estrógeno o de activación del receptor estrogénico a nivel celular; se clasifican según su mecanismo de acción. Por otro lado, todas estas terapias se deben utilizar sólo en las pacientes con cáncer de seno receptor hormonal positivo (RH +), lo cual corresponde al 60-70% de todas las pacientes (75% en promedio en el trabajo de Robledo y Caicedo) (136).
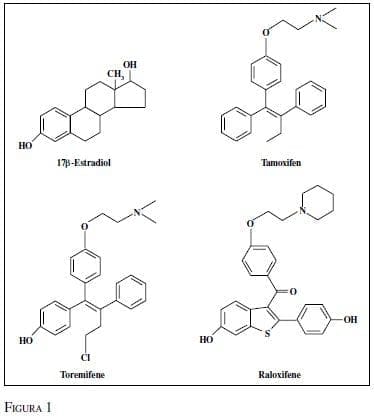
SERM Moduladores Selectivos del Receptor de Estrógeno
Su mecanismo de acción es complejo, bloquean el receptor específico de estrógeno, al acoplarse a éste y tienen efecto agonista o antagonista, dependiendo de la célula blanco. El modulador ideal debiera ser antagonista en el seno y el endometrio, y agonista a nivel óseo y hepático; sin embargo, los que tenemos en el armamentario terapéutico son antagonistas en el seno y agonistas en el endometrio, hígado y hueso, razón por la cual pueden desarrollar neoplasias en el endometrio (30).
A nivel celular su efecto es citostático, bloqueando el ciclo celular en la fase G1; además se ha mencionado un mecanismo de apoptosis el cual no se ha podido demostrar (31).
En la actualidad existen varias moléculas tales como el tamoxifeno, toremifeno, raloxifeno, droloxifeno, idoxifeno; sin embargo, sólo se hará referencia a las tres primeras por su importancia en los estudios clínicos.
Tamoxifeno
Desarrollado hace 30 años; es el primer medicamento de este grupo que ha demostrado su utilidad en las pacientes con cáncer de seno. Es un modulador no esteroideo que bloquea la acción del estrógeno en las células neoplásicas del seno.
En el sistema nervioso central y en la vagina tiene un efecto antiestrogénico (31) y en los otros tejidos se comporta como un estrógeno débil.
La dosis establecida es de 20 mg diarios y dentro de sus efectos secundarios adversos se describen trombosis venosa profunda (TEP), cataratas e hiperplasia endometrial hasta la posibilidad de cáncer de endometrio (137-139). Se ha utilizado en primera línea, en adyuvancia, en cáncer de seno metastásico, neoadyuvancia y quimioprevención.
Toremifeno
Su desarrollo buscaba mantener el mismo efecto terapéutico y disminuir los efectos secundarios del tamoxifeno; consiste en una molécula de tamoxifeno con un cloro en la posición 4; en los diferentes estudios no ha demostrado ventajas claras sobre el tamoxifeno. Su presentación es en tabletas de 60 mg y muestra resistencia cruzada con el tamoxifeno (33).
Raloxifeno
Es un derivado benzotiofeno y es el prototipo de la nueva generación de estos moduladores; su actividad es similar al tamoxifeno, excepto en el endometrio, donde tiene menor actividad agonista (32). Es un inhibidor de las células cultivadas de cáncer de seno y posee actividad antitumoral propia en los diferentes estudios de investigación.
Actualmente está aprobado en el tratamiento de la osteoporosis; sin embargo, en este grupo de pacientes redujo la incidencia de cáncer de seno en 62% y no aumentó el número de neoplasias uterinas (34). Su uso en quimioprevención está en estudio.
SERD
Degradador Selectivo de Receptores de Estrógeno
Fulvestrant
Es un antiestrógeno esteroideo de reciente investigación con actividad antiestrogénica pura en todos los tejidos estudiados, por eso su mecanismo de acción es diferente a todos los moduladores selectivos; lo más importante es que induce la degradación del RE, con una disminución importante de su número (35). Además, ha demostrado afinidad por el receptor 100 veces más que el tamoxifeno. Ya ha sido aprobado para el manejo del carcinoma de mamario avanzado (36) y existen estudios comparativos publicados. Está disponible entre nosotros a partir de 2006, y seguramente se posicionará en segunda o tercera línea en la hormonoterapia secuencial.
Inhibidores de la aromatasa (IA)
La enzima aromatasa se localiza en músculo, piel, seno y tejido adiposo, además se ha descrito en las lesiones neoplásicas del seno (39).
Estas sustancias se clasifican de la siguiente forma:
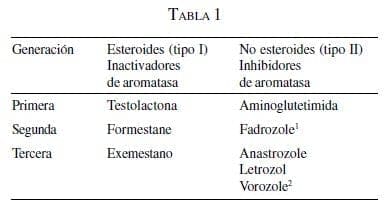
La aminoglutetimida fue el primer IA disponible en la década de los setenta, su mecanismo de acción es inhibir la enzima 21 hidroxilasa, lo cual produce bloqueo en la producción de los mineralo y glucocorticoides logrando una adrenalectomía química total, por lo que requiere suplencia. Fue utilizada como tercera línea en el cáncer de seno metastásico, con respuestas hasta de 30% (37).
La segunda generación de inhibidores la constituyeron el fadrozole y el formestane, siendo más potentes y selectivos, in vitro, mas no in vivo (38). Los IA de tercera generación se caracterizan por su mayor eficacia y menor número de efectos secundarios; no interfieren con los mecanismos de síntesis esteroidea (40). Son mucho más potentes y específicos que la aminoglutetimida, con menos efectos secundarios y disponibles por vía oral.
Los IA en la actualidad son: anastrozol (tabletas de 1 mg al día) y letrozol (tabletas de 2,5 mg al día), son inhibidores de tipo no esteroideos, también llamados de tipo ii, y el exemestano (tabletas de 25 mg al día) que es un inactivador esteroideo irreversible o de tipo I; son sustancias diferentes en su estructura y por esta razón se ha planteado la posibilidad de utilizarlas en forma secuencial, ya que no existe resistencia cruzada.
En general los tres medicamentos son bien tolerados, con efectos adversos tales como las oleadas de calor, náuseas, vómitos y molestias osteomusculares. Su uso ofrece ventaja sobre el tamoxifeno porque disminuyen el riesgo de TEP y efectos uterinos.
Agonistas LH RH
Existen varios agonistas disponibles como la goserelina (41) (dosis de 3,6 mg en inyección subcutánea cada 28 días) y el leuprolide, los cuales ya son utilizados en el tratamiento adyuvante y cáncer de seno metastásico en pacientes premenopáusicas (42, 139).
Progestinas
El acetato de megestrol y el acetato de medroxiprogesterona se utilizaron como segunda línea después del tamoxifeno hasta la llegada de los inhibidores; su mecanismo de acción no está claro, se ha propuesto la supresión de la producción ovárica y adrenal, lo cual disminuiría los niveles de estrógeno circulante; ha demostrado su utilidad en el cáncer de seno metastásico, con respuestas de 20 a 40% (43).
La dosis habitual es de 160 mg al día. Como efectos secundarios está el aumento de peso y una sensación de bienestar, efectos benéficos que lo han llevado a que se utilice en el manejo paliativo.
Otras terapias
Con base en lo esbozado anteriormente, el uso de la terapia estrogénica sería un contrasentido; sin embargo, desde hace más de seis décadas el uso de esta terapia a dosis altas, se ha utilizado en el cáncer de seno metastásico (44).
Su mecanismo de acción no es claro, una teoría es la sobresaturación de los coactivadores, los cuales son fundamentales para el funcionamiento del RE.
El dietiletilbestrol ha sido el agente más utilizado; en cáncer de seno metastásico ha obtenido respuestas interesantes; sin embargo, por sus efectos secundarios y mala tolerancia se ha restringido su uso. También se han utilizado los andrógenos cuyo mecanismo de acción tampoco se conoce; sin embargo, por sus efectos secundarios poco se utilizan en la actualidad pero son efectivos especialmente en metástasis óseas.
* Cirujanos Mastólogos de Bogotá. Clínica de seno de la Clínica
del Country.
** Cirujanos Mastólogos de Bogotá. Clínica de seno. Instituto
Nacional de Cancerología.
*** Cirujano Mastólogo de Bogotá. Clínica de seno. Hospital
Universitario Fundación Santafé.
**** Cirujano Mastólogo de Bogotá. Clínica del seno.
