Para el cirujano que atiende pacientes con sintomatología gástrica, es fundamental saber la forma de evaluar clínicamente, dar tratamiento y sobre todo hacer seguimiento cuando la endoscopia digestiva superior reporta atrofia/metaplasia intestinal, en especial en un país de alta incidencia de cáncer gástrico como Colombia, donde, además, la oportunidad de servicios médicos es tan restringida y la posibilidad de prevenir el desarrollo de un cáncer es considerable como se ha demostrado en la literatura (8, 35, 39).
Es importante tener un esquema gráfico del problema para entender mejor los estudios y los resultados de los mismos; ello se logra al mirar la figura 1, la cual se fundamenta en la teoría de Pelayo Correa.
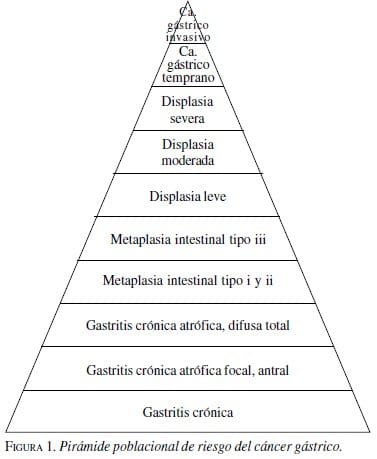
Esta figura muestra la pirámide poblacional del problema, encontrando cómo gran parte de la población general presenta gastritis crónica, pero el proceso sólo progresa en grupos cada vez menores hasta lograr en cáncer en una pequeña minoría y en un promedio de tiempo entre ocho y diez años, en la medida que persiste o se agregan nuevos factores de riesgo.
En un estudio (41) realizado con 42 pacientes con diagnóstico de gastritis atrófica de predominio en el cuerpo gástrico de primera vez, aunque con limitaciones sobre todo por el número de pacientes, se concluye que el tiempo de seguimiento óptimo no está bien definido pero que antes de cuatro años es innecesario y que este intervalo es satisfactorio para la detección de una lesión potencialmente neoplásica.
En otro estudio (42) realizado con 166 pacientes con diagnóstico de gastritis atrófica, metaplasia intestinal, displasia, pólipos, cambios regenerativos o úlceras gástricas se efectuaron endoscopias anuales durante diez años, aunque con una metodología cuestionable; se encontró que el riesgo de aparición de cáncer en los que tenían metaplasia intestinal o gastritis atrófica alcanzó 10%, pero con la ventaja de que la mayoría se diagnosticaron en estadios I y II con una sobrevida mayor al 50%. Por tanto, recomienda que en los pacientes con diagnóstico endoscópico de gastritis atrófica o metaplasia intestinal se deben realizar endoscopias anualmente.
Otro estudio (25) tomó 38 pacientes con Helicobacter pylori positivo histológica y serológicamente que fueron curados con el tratamiento, 36 que sólo eran positivos serológicamente y que no recibieron tratamiento y 32 que eran negativos para Helicobacter pylori. A estos 106 pacientes se les hizo seguimiento con una media de 6,7 años, demostrando que no hubo cambios en los grados de atrofia ni de la metaplasia intestinal a pesar de la presencia o ausencia del Helicobacter en los tres grupos de estudio; ocho desarrollaron lesiones neoplásicas: uno presentó un adenocarcinoma gástrico, otro un adenoma tubular con displasia de bajo grado y seis desarrollaron displasia de bajo grado sin lesiones evidentes en la endoscopia.
Se concluye que la atrofia y la metaplasia intestinal son lesiones persistentes y que los pacientes con atrofia antral y en el cuerpo gástrico tienen mayor riesgo de desarrollar lesiones neoplásicas por lo que se recomienda hacerles seguimiento.
En otro estudio (43), aunque realizado en forma retrospectiva y sin un diseño muy estricto, se encontró una cohorte de 144 pacientes en quienes se practicó como mínimo dos endoscopias con un seguimiento mínimo de un año y riesgo de progresar a displasia de bajo grado de 12% en los que tenían gastritis atrófica, 8% en aquellos con metaplasia intestinal tipo I y 38% en los que tenían metaplasia intestinal tipo II y III, recomendando endoscopias cada dos o tres años para los pacientes con gastritis crónica y metaplasia intestinal tipo I, y endoscopias cada seis o doce meses ayudadas de cromografía en aquellos con metaplasia intestinal tipo III.
En el estudio de Ohata y colaboradores (24) en una cohorte de pacientes y en el que se incluyeron 4.655 hombres trabajadores de una fábrica, sometidos a seguimiento por 7,7 años en promedio, dentro del cual se incluían endoscopia anual y dos pruebas serológicas (anticuerpos contra Helicobacter pylori y niveles de pepsinógeno), se identificó un grupo de riesgo para el desarrollo de cáncer gástrico que fueron los pacientes con positividad en las dos pruebas serológicas y los cuales se correlacionaban positivamente con los hallazgos endoscópicos; por tanto, se recomienda una mayor vigilancia endoscópica para estos pacientes.
Además se identificó un grupo de bajo riesgo que son los pacientes con negatividad en las dos pruebas serológicas, lo cual también se correlacionó con la endoscopia, lo que permite espaciar la vigilancia endoscópica en este grupo de pacientes.
También se ha investigado la posibilidad de otros tipos de seguimiento y al respecto recientemente se publicó un trabajo realizado en México donde se demostró que la curación del Helicobacter pylori produce reversión en los cambios de expresión genética de la mucosa gástrica, lo cual en el futuro podría utilizarse como tamizaje para detectar pacientes en riesgo de desarrollar cáncer gástrico (45).
En Hong Kong se demostró que la erradicación del Helicobacter pylori producía una reversión en la mutilación de la molécula de adhesión E-caderina y con ello disminuir el riesgo de cáncer gástrico (46).
Al igual que en México y Hong Kong, previamente se había publicado otro estudio en el que la expresión histológica de las mucinas podría servir también como marcador de seguimiento o tamizaje en la detección temprana de los pacientes en riesgo de cáncer gástrico (47).
Evidencia
La cirugía es una de las especialidades médicas donde el enfoque basado en la evidencia es más difícil de obtener debido a restricciones técnicas y éticas de los estudios, al punto de que algunos autores se preguntan si la medicina basada en la evidencia puede ser aplicada a la cirugía y consideran que puede tener varias connotaciones: innecesaria como la colecistectomía laparoscópica, la cual fue declarada patrón oro a pesar de los cerca de 15 ensayos clínicos controlados al respecto. Inapropiado como ocurre cuando se reportan las variables de resultado intermedio. Imposible, debido a problemas éticos; o inadecuado debido a la heterogeneidad de la población (44, 45).
Teniendo en cuenta lo anterior y a pesar de ser más o menos abundante la literatura sobre atrofia/metaplasia intestinal, hay que decir que los estudios se caracterizan por varios problemas metodológicos comunes como por ejemplo:
• Definiciones no estandarizadas de atrofia/metaplasia intestinal (a pesar de reuniones de consenso).
• Cambios en las definiciones con el tiempo.
• Estudios con tamaños de muestra pequeños.
• Estudios con seguimientos muy cortos.
• Estudios sin grupos de control.
• Estudios retrospectivos.
• Estudios con resultados contradictorios.
• Estudios con errores de muestreo, tanto patológicos como estadísticos.
Por tanto, con base en los niveles de evidencia reconocidos mundialmente para el caso de atrofia, metaplasia y cáncer gástrico sólo se puede encontrar evidencia tipo III y IV (tabla 1), permitiendo dar recomendaciones tipo C (basadas en series de casos) o D (que son las recomendaciones dadas por los expertos en el tema) y dentro de las cuales se dan:

1. Tratamiento de Helicobacter pylori sólo cuando se demuestra linfoma gástrico tipo maltoma, úlcera péptica asociada y gastritis crónica atrófica multifocal en paciente con antecedente familiar de riesgo o que va a recibir tratamiento con AINES.
2. Seguimiento endoscópico cada cinco años a los pacientes con gastritis crónica atrófica y metaplasia intestinal incompleta en poblaciones de bajo riesgo o sin antecedente familiar de riesgo.
3. Seguimiento endoscópico cada año a los pacientes con pangastritis atrófica y metaplasia intestinal incompleta en poblaciones de riesgo o con antecedente familiar de riesgo.
* MA: metaanálisis. ECC: ensayos clínicos controlados. IC: intervalos de confianza.
Atrophy, Metaplasia, and Gastric Cancer: Where is the Evidence?
Abstract
The surgeon caring for a patient with gastric symptoms must possess a profound knowledge of the different aspects of the upper GI endoscopy reports, among them gastric mucosal atrophy and intestinal metaplasia.This becomes even more important when considering that Colombia is region of high prevalence of gastric cancer.
A literature review was carried out on atrophy, metaplasia, and gastric cancer, searching for the best evidence available supporting the occurrence of this sequence of events, evaluating the role of Helicobacter pylory, and in an attempt to determine how the follow-up should be done so as to achieve an early diagnosis and to provide practical management recommendations.
Key words: gastric cancer, atrophy, metaplasia, evidence-based medicine.
Referencias
1. DICKEN B, BIGAM D, CASS C, MACKEY J, JOY A, HAMILTON S. Gastric adenocarcinoma, review and considerations for future directions. Ann Surg 2005; 241: 27.
2. GRAHAM D, SHIOTANI A. The time to eradicate gastric cancer is now. Gut 2005; 54: 735.
3. DOGLIETTO G, PACELLI F, CAPRINO P, SGADARI A, CRUCITTI F. Surgery: Independent prognostic factor in curable and advanced gastric cancer. World J Surg 2000; 24: 459.
4. HUNDAHL S, PHILLIPS J, MENCK H. The national cancer database report on poor survival of U.S. gastric carcinoma patients treated with gastrectomy. Cancer 2000; 88: 921.
5. MACDONALD J, SMALLEY S, BENEDETTI J, HUNDAHL S, ESTES N, STEMMERMAN G, HALLER D, et al. Chemoradiotherapy after surgery compared with surgery alone for adenocarcinoma of the stomach or gastroesophageal junction. N Engl J Med 2001; 345: 725.
6. KARPEH M, BRENNAN M. Gastric carcinoma. Ann Surg Oncol 1998; 5: 650.
7. RUBIO C, BEFRITS R. Gastric intestinal metaplasia. J Clin Pathol 2004; 57: 894.
8. MELGUIZO M. Metaplasia intestinal del cardias en pacientes con síntomas de reflujo gastroesofágico con o sin esofagitis. Rev Colomb Cir 2003; 18: 218.
9. GAVIRIA J, MELGUIZO M. Gastritis crónica. Correlación de la clasificación de Sydney con el diagnóstico endoscópico. Rev Col Cir 2004; 19: 162.
10. FENNERTY MB. Gastric intestinal metaplasia on routine endoscopic biopsy. Gastroenterology 2003; 125: 586.
11. RUGGE M, GENTA R. Staging and grading of chronic gastritis. Hum Pathol 2005; 36: 228.
12. LAUREN P. The two histological main types of gastric carcinoma: diffuse and the so-called intestinal-type carcinoma. Acta Pathol Microbiol Scand 1965; 64: 31.
13. CORREA P, CUELLO C, DUQUE E, BURBANO L, GARCÍA F, BOLAÑOS O, et al. Gastric cancer in Colombia. III Natural History of precursor lesions. J Natl Cancer Inst 1976; 57: 1027.
14. CORREA P, HAENSZEL W, CUELLO C, ZAVALA D, FONTHAM E, ZARAMA G, TANNENBAUM S, et al. Gastric precancerous process in a high risk population: Cohort Follow-up. Cancer Research 1990; 50: 4737.
15. CORREA P, HAENSZEL W, CUELLO C, ZAVALA D, FONTHAM E, ZARAMA G, TANNENBAUM S, COLLAZOS T, RUIZ B. Gastric precancerous process in a high risk population: Cross-sectional studies. Cancer Res 1990; 50: 4731.
16. EL-ZIMAITY H, RAMCHATESINGH J, ALI SAEED M, GRAHAM D. Gastric intestinal metaplasia: subtypes and natural history. J Clin Pathol 2001; 54: 679.
17. CORREA P. Human gastric carcinogenesis: a multistep and multifactorial process. First American Cancer Society Award Lecture on Cancer Epidemiology and Prevention. Cancer Res 1992; 52: 6735.
18. GUINDI M, RIDDELL R. The pathology of epithelial pre-malignancy of the gastrointestinal tract. Best Pract Res Clin Gastroenterol 2001; 12: 191.
19. GENTA R, RUGGE M. Gastric precancerous lesions: heading for an international consensus. Gut 1999; 45: 5.
20. JABLONSKÁ M, CHLUMSKÁ A. Genetic factors in the development of gastric precancerous lesions – a role of Helicobacter pylori? J Physiol Paris 2001; 95: 477.
21. CONCHILLO J, HOUBEN G, BRUÏNE A, STOCKBRÜGGER R. Is type III intestinal metaplasia an obligatory precancerous lesion in intestinal- type gastric carcinoma? Eur J Cancer Prev 2001; 10: 307. 22. HOUGHTON J, WANG T. Helycobacter pylori and gastric cancer: a new paradigm for inflammation-associated epithelial cancers. Gastroenterology 2005; 128: 1567.
23. NARDONE G, ROCCO A, MALFERTHEINER P. Review article: Helicobacter pylori and molecular events in precancerous gastric lesions. Aliment Pharmacol Ther 2004; 20: 261.
24. OHATA H, KITAUCHI S, YOSHIMURA N, MUGITANI K, IWANE M, NAKAMURA H, YOSHIKAWA K, et al. Progression of chronic atrophic gastritis associated with Helicobacter pylori infection increases risk of gastric cancer. Int J Cancer 2004; 109: 138.
25. LAHNER E, BORDI C, CATARRUZA M, IANNONNIS C, MILIONE M, DELLE FAVE G, ANNIBALE B. Long-term follow-up in atrophic body gastritis patients: atrophy and intestinal metaplasia are persistent lesions irrespective of Helicobacter pylori infection. Aliment Pharmacol Ther 2005; 22: 471.
26. IKEDA Y, NISHIKURA K, WATANABE H, WATANABE G, AJIOKA Y, HATAKEYAMA K. Histopathological differences in the development of small intestinal metaplasia between antrum and boy of stomach. Pathol Res Pract 2005; 201: 487.
27. MERA R, FONTHAM E, BRAVO L, BRAVO J, PIAZUELO M, CAMARGO M, CORREA P. Long term follow up of patients treated for Helicobacter pylori infection. Gut 2005; 54: 1536.
28. KUIPERS E, SIERSEMA P. The aetiology and clinical relevance of gastric intestinal metaplasia. Dig Liver Dis 2004; 36: 501.
29. LEUNG W, LIN S, CHING J, TO K, NG E, CHAN F, LAU J, SUNG J. Factors predicting progression of gastric intestinal metaplasia: results of a randomizes trial on Helicobacter pylori eradication. Gut 2004; 53: 1244.
30. CASSARO M, RUGGE M, GUTIERREZ O, LEANDRO G, GRAHAM D, GENTA R. Topographic patterns of intestinal metaplasia and gastric cancer. Am J Gastroenterol 2000; 95: 1431.
31. MEINING A, MORGNER A, MIELHKE S, BAYERDÖRFER E, STOLTE M. Atrophy-metaplasia-dysplasia-carcinoma sequence in the stomach: a reality or merely an hypothesis?. Best Pract Res Clin Gastroenterol 2001; 15: 983.
32. KOKKOLA A, SIPPONEN P, RAUTELIN H, HÄRKÖNENS H, KOSUNEN T, HAAPIAINEN R, POLAKKAINEN P. The effect of Helycobacter pylori erradication on the natural course of atrophic gastritis with dysplasia. Aliment Pharmacol Ther 2002; 16: 515.
33. GIULIANI A, CAPORALE A, DEMORO M, BENVENUTO E, SCARPINI M, SPADA S, ANGELICO F. Gastric cancer precursor lesions and Helicobacter pylori infection in patients with partial gastrectomy for peptic ulcer. World J Surg 2005; 29: 1127.
34. UEMURA N, OKAMOTO S, YAMAMOTO S, MATSUMURA N, YAMAGUCHI S, YAMAKIDO M, TANIYAMA K, et al. Helicobacter pylori infection and the development of gastric cancer. N Engl J Med 2001; 345: 784.
35. CORREA P. Is gastric cancer preventable? Gut 2004; 53: 1217.
36. SIERRA F. Helicobacter pylori – Estado actual. Rev Colomb Cir 2002; editorial 17 (3).
37. ZHANG C, YAMADA N, WU Y, WEN M, MATSUHISA T, MATSUKURA N. Helicobacter pylori infection, glandular atrophy and intestinal metaplasia in superficial gastritis, gastric erosion, erosive gastritis, gastric ulcer and early gastric cancer. World J Gastroenterol 2005; 11(6): 791.
38. WONG B, LAM S, WONG W, CHEN J, ZHENG T, FENG R, LAI K, et al. Helicobacter pylori erradication to prevent gastric cancer in a high-risk region of China a randomized controlled trial. JAMA 2004; 291: 187.
39. CORREA P, FONTHAM E, BRAVO J, BRAVO L, RUIZ B, ZARAMA G, REALPE J, et al. Chemoprevention of gastric displasia: Randomized trial of antioxidant supplements and anti-Helicobacter pylori therapy. J Natl Cancer Inst 2000; 92: 1881.
40. FONTHAM E, CORREA P, MERA R, BRAVO L, BRAVO J, PIAZUELO M, CAMARGO C. Duration of exposure, a neglected factor in chemoprevention trials. Cancer Epidemiol Biomarkers Prev 2005; 14 (11): 2465.
41. YOU W, BROWN L, ZHANG L, LI J, JIN M, CHANG Y, MA J, et al. Randomized double-blind factorial trial of three treatments to reduce prevalence of precancerous gastric lesions. J Natl Cancer Inst 2006; 98: 974
42. LAHNER E, CARUANA P, D´AMBRA G, FERRARO G, DI GIULIO E, DELLE FAVE G, et al. First Endoscopic-histologic follow-up in patients with body-predominant atrophic gastritis: when should it be done? Gastrointest Endosc 2001; 53: 443.
43. WHITING J, SIGURDSSON A, ROWLANDS D, HALLISSEY M, FIELDING J. The long term results of endoscopic surveillance of premalignant gastric lesions. Gut 2002; 50: 378.
44. DINIS-RIBEIRO M, LOPES C, COSTA-PEREIRA A, GUILHERME M, BARBOSA J, LOMBA-VIANA H, SILVA R, et al. A follow-up model for patients with atrophic chronic gastritis and intestinal metaplasia. J Clin Pathol 2004; 57: 177.
45. JILLIAN C, HERRERA R, TIBSHIRANI R, YANG S, MOHAR A, GUARNER J, PARSONNET J. Changes of gene expression in gastric preneoplasia following Helicobacter pylori eradication therapy. Cancer epidemiol Biomarkers Prev 2006; 15: 272.
46. CHANG A, PENG J, LAI K, YUEN M, CHEUNG H, KWONG Y, RASHID A, et al. Eradication of Helicobacter pylori infection reverses Ecadherin promoter hypermethylation. Gut 2006; 55: 463.
47. REIS C, DAVID L, CORREA P, CARNEIRO F, BOLOS C, GARCÍA E, MANDEL U, et al. Intestinal metaplasia of human stomach displays distinct patterns of mucin (MUC1, MUC2, MUC5A6 and MUC6) expression. Cancer Res 1999; 59: 1003.
48. LACAINE F. Evidence-based medicine in surgical decision making. Worl J Surg 2005; 29: 588.
49. URSCHEL J. How to analyze an article. Worl J Surg 2005; 29: 557.
Correspondencia:
MAURICIO VELÁSQUEZ, MD
Correo electrónico: mauriciovelasq@yahoo.com
Cali, Colombia
