Palabras clave: toracotomía de emergencia, lesión torácica, lesión cardiaca, lesión pulmonar.
Resumen
Objetivo: Análisis de la literatura y del estado actual de la toracotomía de emergencia.
Obtención de los datos: Revisión de la literatura, desde las primeras experiencias en su utilización hasta los estudios más recientes en el área.
Resultados: Desde su introducción en la década de los años sesenta, su uso se ha extendido de forma considerable y forma parte de los protocolos de reanimación cardiopulmonar en todos los centros de politraumatizados norteamericanos. En 42 series analizadas analizadas sobre toracotomía de emergencia se hallaron 7.035 procedimientos, de los cuales sobrevivieron 551 (7,8%). Según el mecanismo de lesión, se realizaron 4.482 toracotomías por lesiones penetrantes, sobreviviendo 500 pacientes (11,1%), y 2.193 toracotomías por lesiones contusas, de los cuales sobrevivieron 35 (1,6%). En las 14 series que comunicaban el pronóstico neurológico se registraron 4.520 pacientes con 226 sobrevivientes (5%), de los cuales 34 (15%) presentaban secuelas neurológicas.
Además, de 1.165 pacientes se encontraron 363 (31,1%) supervivientes de lesiones cardiacas penetrantes. Por último, de cuatro series sobre población pediátrica se hallaron 142 pacientes, de los cuales 57 fueron por lesiones penetrantes, con una tasa de supervivencia del 12,2%.
Conclusión: Es una técnica muy útil para el cirujano, que debe ser empleada de forma prudente y juiciosa, y con indicaciones muy estrictas, ya que su uso de forma indiscriminada conlleva una elevada tasa de mortalidad y morbilidad. A pesar de estos riesgos, es una maniobra útil y con frecuencia significa la última esperanza para muchos pacientes que llegan a los servicios de urgencias en condiciones extremas y debe ser practicada por cirujanos debidamente entrenados en esta técnica.
Introducción
La toracotomía de emergencia (TE) constituye una técnica muy valiosa para el cirujano. Desde su introducción en la década de los años sesenta, su uso se ha extendido de forma considerable y forma parte de los protocolos de reanimación cardiopulmonar en todos los centros de politraumatizados norteamericanos, siendo cada vez más frecuente su aplicación en otros países.
Debido a los recientes avances que ha experimentado el sistema de atención médica extrahospitalaria, un significativo número de pacientes son transportados a los centros hospitalarios en condiciones vitales extremas, por lo que se debe aplicar esta técnica en un intento de salvar la vida del paciente; este procedimiento debe ser llevado a cabo por cirujanos con experiencia en el manejo de lesiones cardiotorácicas penetrantes.
Asimismo, debe tenerse en cuenta el significativo costo asociado con este procedimiento y el peligro potencial que supone la exposición de todo el equipo a posibles vectores infectocontagiosos, al ser un procedimiento invasor que requiere una rápida actuación.
Se considera toracotomía de emergencia (TE) aquella realizada inmediatamente tras la llegada del paciente al servicio de urgencias (SU) en situación de inestabilidad hemodinámica y compromiso vital. Se realiza toracotomía urgente en quirófano cuando el estado del paciente permite su traslado a este lugar.
Objetivos de la Toracotomía de Emergencia
Los objetivos de la TE son los siguientes:
- Reanimación de pacientes agónicos con lesiones cardiotorácicas penetrantes.
- Evacuación de sangre y/o coágulos en caso de taponamiento cardiaco.
- Control de la hemorragia de origen intratorácico.
- Realización de masaje cardiaco interno, que puede llegar a producir hasta el 60% de la fracción de eyección normal.
- Reparación de lesiones cardiacas.
- “Clampeo” del hilio pulmonar para obtener el control de la hemorragia procedente de los vasos pulmonares centrales y así poder prevenir y/o tratar el embolismo pulmonar mediante la aspiración de ambos ventrículos.
- “Clampeo” de la aorta torácica descendente.
Aspectos Fisiológicos
El “clampeo” de la aorta torácica tiene efectos fisiológicos tanto positivos como negativos, pero hay que otros aspectos que no se conocen aún con exactitud. Los efectos positivos incluyen la preservación y redistribución del volumen sanguíneo restante para perfundir las arterias carótidas y coronarias, la reducción de las pérdidas sanguíneas infradiafragmáticas, el aumento del trabajo ventricular izquierdo y el incremento de la contractilidad miocárdica.
Los efectos negativos incluyen la disminución de la perfusión de vísceras abdominales, riñones y médula espinal reduciendo el aporte sanguíneo de estos órganos hasta aproximadamente un 10% del normal, inducción de metabolismo anaerobio, así como hipoxia y acidosis láctica, y un incremento importante de la poscarga impuesta al ventrículo izquierdo. Por último, permanece aún sin aclarar la incidencia y la repercusión de la lesión de reperfusión y la duración máxima del “clampeo” aórtico sin que se produzcan mayores efectos adversos. (Lea También: Abordaje Transesternal Transpericárdico)
Indicaciones
Las indicaciones para el uso de la TE varían considerablemente en la literatura. Estas indicaciones fluctúan entre generales hasta otras específicas. Esta técnica puede ser empleada en diferentes situaciones, incluyendo el traumatismo torácico o toracoabdominal penetrante, lesiones cardiacas o lesiones vasculares abdominales exanguinantes. El cirujano debe tomar la decisión de realizar esta técnica basándose en el mecanismo de lesión, la localización de la misma, así como en la presencia o ausencia de actividad cardiaca.
a. Indicaciones aceptadas y revisión de la literatura sobre sus aplicaciones
La indicación más aceptada de la TE incluye a aquellos pacientes que han sufrido una lesión cardiaca penetrante y llegan al Centro de Politraumatizados después de un tiempo de traslado breve y en los cuales se comprueba la existencia de signos vitales.
Las lesiones cardiacas penetrantes constituyen una de las principales causas de mortalidad debido a la creciente violencia urbana. Asimismo, las progresivas mejoras en el sistema de transporte extrahospitalario han permitido que este tipo de pacientes sean admitidos con más frecuencia en los hospitales con frecuencia en inminente paro cardiorrespiratorio.
En el estudio prospectivo de traumatismo cardiaco más extenso de la literatura, Asensio (12) analizó un total de 105 pacientes con diagnóstico de traumatismo cardiaco penetrante. Todos los pacientes fueron reanimados siguiendo los protocolos del Advanced Trauma Life Support (ATLS) del American College of Surgeons (13) y se realizó una TE en aquellos pacientes que presentaban lesiones torácicas penetrantes, puesto que este es el subgrupo que presenta mejores tasas de supervivencia.
En el 65% de pacientes la lesión cardiaca fue causada por armas de fuego y el 35% sufrieron heridas por arma blanca.
Los valores medios registrados del Revised Trauma Score (RTS) (2.33), Injury Severity Score (ISS) (36.3), Glasgow Coma Scale (GCS) (6.6) y Cardiovascular-Respiratory Score (CVRS) (3.5) denotan una población de pacientes en una situación muy grave. El CVRS incluye las variables relacionadas con el sistema cardiovascular del Trauma Score como son la tensión arterial, la frecuencia respiratoria, el trabajo respiratorio y el llenado capilar, oscilando entre 0 y 11. La indicación principal para la realización de la toracotomía de emergencia fue la presencia de paro cardiorrespiratorio asociado a una lesión penetrante en la región precordial.
La tasa de supervivencia fue del 33%. Los pacientes en quienes se realizó una TE en el SU presentaron una tasa de mortalidad del 86%, mientras que aquellos en que se realizó esta técnica en el quirófano la mortalidad fue significativamente menor (26,5%). La tasa de mortalidad en pacientes con hemorragia exsanguinante fue del 90%, y en aquellos en los que no se logró restaurar un ritmo cardiaco sinusal fue del 88%.
En nuestro estudio, la presencia de taponamiento pericárdico no apareció en forma significativa como un factor predictivo de mal pronóstico, ya que en aquellos pacientes que presentaron esta lesión se encontró una tasa de mortalidad del 66% en comparación con un 71% de pacientes que no lo presentaron. Por otra parte, la 77 necesidad de realizar el “clampeo” aórtico fue estadísticamente un factor predictivo de mal pronóstico: 49 de los 55 pacientes (89%) que fueron sometidos a esta técnica fallecieron, mientras que solamente 20 de los 49 pacientes (41%) en los que no se realizó esta maniobra no sobrevivieron.
El ventrículo derecho fue la cavidad más afectada, con un total de 39 casos (37%), seguido por el ventrículo izquierdo en 26 pacientes (24%), la combinación de ambos ventrículos en 10 pacientes (9%) y, finalmente, la aurícula derecha en 8 casos (8%).
Las lesiones del ventrículo derecho conllevaron una mortalidad del 49% en comparación con 77% producida por lesiones del ventrículo izquierdo. La presencia de lesiones en múltiples cámaras es predictiva de mal pronóstico, conllevando una mortalidad del 97%.
Como conclusión, podríamos señalar que los parámetros fisiológicos predictivos de pronóstico en este tipo de traumatismos son el mecanismo de lesión:
Causada por arma de fuego o arma blanca, los parámetros relacionados con la toracotomía como son el sitio donde se realizó la misma (SU o quirófano), la presencia de hemorragia exsanguinante y de paro cardiorrespiratorio, y por último, los hallazgos intraoperatorios y maniobras realizadas durante la TE como son la existencia de ritmo sinusal en el momento de la apertura del pericardio o su restauración posterior, la obtención de una presión arterial adecuada, el sangrado activo y la necesidad de “clampeo” aórtico.
Estos factores pueden ser empleados para seleccionar a los pacientes que deben ser incluidos en los protocolos de reanimación que incluyan técnicas agresivas.
Por último, para mejorar los resultados obtenidos con la aplicación de esta técnica es fundamental la correcta organización de los servicios de cirujanos especializados en el tratamiento de pacientes politraumatizados (Cirujanos de Trauma en terminología anglosajona), así como la instauración de protocolos de reanimación cardiopulmonar.
b. Indicaciones relativas o selectivas
Este grupo incluye dos indicaciones diferentes:
1. Pacientes con lesiones torácicas penetrantes aunque sin afectación cardiaca. En ciertas situaciones es difícil predecir a priori qué pacientes con trau matismo torácico penetrante albergan lesiones cardiacas, por lo que esta técnica puede emplearse como medio diagnóstico. En este tipo de pacientes las tasas de supervivencia son mucho más bajas.
2. Pacientes con lesiones vasculares abdominales exanguinantes, asociándose también con una baja tasa de supervivencia.
c. Indicaciones infrecuentes
La TE puede ser llevarse a cabo, de forma extraordinaria, en aquellos pacientes con paro cardiorrespiratorio debido a traumatismos contusos.
En este grupo la tasa de supervivencia es muy baja y conlleva un mal pronóstico neurológico, por lo que debe limitarse estrictamente a aquellos pacientes que llegan al SU aún con signos vitales y que posteriormente sufren un paro cardiorrespiratorio.
Aunque la TE se describió originalmente en los traumatismos torácicos penetrantes, su uso se extendió rápidamente al manejo del paciente politraumatizado grave. Posteriormente, muchos autores comenzaron a cuestionar su utilidad en el traumatismo contuso tras analizar los pobres resultados obtenidos con esta técnica en este tipo de pacientes, confirmándose bajas tasas de supervivencia que, en series recientes oscila entre 1 y 2% (1).
Brown (16) en 1996 analizó un total de 160 TE encontrando 11 pacientes que sufrieron traumatismos contusos, entre los cuales no se halló ningún superviviente, siendo la tasa de supervivencia, excluyendo a estos pacientes, del 2,7%.
Consecuentemente, estos autores no recomiendan aplicar este procedimiento en este tipo de pacientes. En un análisis posterior (17), estos mismos autores realizaron un análisis de las TE en esa institución tras la aplicación de dichas recomendaciones, encontrando una tasa similar a la previa.
ESV: Extrasístole supraventricular; EV: Extrasístole ventricular; IV: Intraventricular; IP: Insuficiencia valvular pulmonar; IT: Insuficiencia valvular tricuspídea; IAO: Insuficiencia valvular aórtica; IM: Insuficiencia valvular mitral; VD: Ventrículo derecho; AD: Aurícula derecha; AI: Aurícula izquierda; VI: Ventrículo izquierdo. a Avanzar un grado en las lesiones penetrantes múltiples de una misma cámara o en lesiones que afecten a más de una cámara.

Técnica
La TE debe ser llevada a cabo por cirujanos entrenados en la realización de este procedimiento. Esta técnica debe realizarse de forma simultánea con una valoración inicial y reanimación del paciente adhiriéndose estrictamente estrictamente a los protocolos del Advanced Trauma Life Support (ATLS) del American College of Surgeons (13). Así, se requiere la intubación endotraqueal inmediata junto con un acceso venoso que permita la rápida infusión de sueros (tabla 2) (7-11).
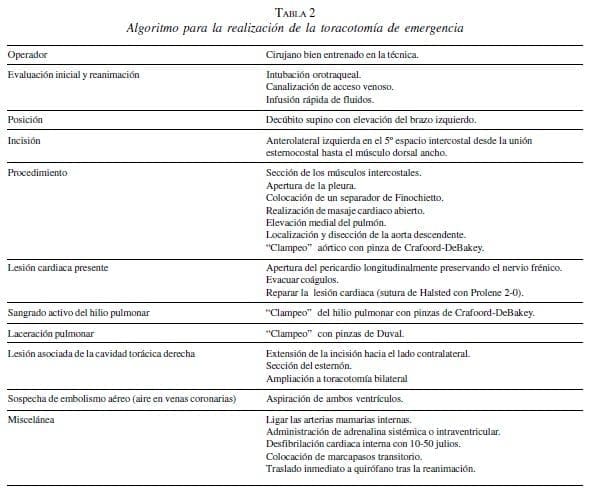
La cavidad torácica se aborda vía toracotomía anterolateral izquierda o incisión de Spangaro.
La toracotomía anterolateral puede posteriormente ampliarse hacia el esternón extendiéndose a una toracotomía bilateral si las lesiones afectan también hemitórax derecho. Es importante tener en cuenta que en esta maniobra se seccionan ambas arterias mamarias internas que deben ser ligadas al finalizar el procedimiento (4, 7-9, 11, 18-20)
La incisión se realiza comenzando en el borde lateral izquierdo de la unión esternocostal a nivel del 5º espacio intercostal y continuando lateralmente hasta el músculo dorsal ancho.
Ocasionalmente pueden seccionarse el 4º ó 5º cartílago intercostal izquierdo, lo que proporciona una mejor exposición. Posteriormente, se coloca el separador de Finochietto para separar las costillas. Inmediatamente después de la apertura de la cavidad torácica, el cirujano debe evaluar la extensión de la hemorragia presente en el hemitórax izquierdo.
A continuación, se separa el pulmón medialmente para localizar la aorta torácica descendente a su entrada en el abdomen a través del hiato aórtico. La aorta debe palparse para comprobar el estado del volumen sanguíneo restante en su interior.
Asimismo, puede hacerse una compresión manual de la misma contra los cuerpos vertebrales torácicos hasta poder realizar un “clampeo” definitivo. Previamente al “clampeo” de la aorta torácica descendente, debe realizarse una disección, tanto instrumental como roma de los bordes superior e inferior de la misma que permita rodearla entre los dedos pulgar e índice y colocar una pinza de Crafoord-DeBakey. En ocasiones, puede ser difícil la diferenciación entre la aorta torácica y el esófago, que se encuentra situado inmediatamente superior a la misma, por lo que una sonda nasogástrica puede servir de guía para su localización (9).
Inmediatamente después se inspecciona el pericardio y las posibles lesiones cardiacas.
Se realiza una incisión vertical en el pericardio que se extiende longitudinalmente, preservando la integridad del nervio frénico. La apertura del pericardio puede ser difícil ya que puede encontrarse distendido, por lo cual debe tenerse especial cuidado de no lesionar iatrogénicamente el epicardio subyacente recomendándose sujetar el pericardio con pinzas de Allis, realizar una incisión de 1 ó 2 cm y completar su apertura con tijeras de Metzenbaum (11).
Después de la apertura del pericardio se evacua la sangre y/o coágulos que pueden existir en el mismo. Se realiza una cuidadosa inspección del corazón para comprobar la presencia o ausencia de lesiones en el mismo. Si se identifica una lesión penetrante se debe controlar el sangrado aplicando presión digital sobre la misma. Si se sospecha un embolismo aéreo deben aspirarse ambos ventrículos (18-20).
La compresión digital de las lesiones ventriculares penetrantes permite controlar la pérdida sanguínea mientras se procede a su sutura.
Recomendamos el empleo de suturas monofilamento como el polipropileno (Prolene®) 2-0 y el uso de suturas de Halsted para la reparación de este tipo de lesiones. Las laceraciones auriculares pueden ser controladas mediante la colocación de una pinza vascular como la pinza de Satinsky antes de la reparación definitiva.
Si la laceración cardiaca es extensa, puede intentarse el taponamiento temporal utilizando un catéter de Foley para el control de la hemorragia mientras se realiza la cardiorrafia definitiva o se transporta al paciente de forma urgente al quirófano (20-22).
En nuestra experiencia, no debe intentarse la reparación cardiaca con material bioprotésico como el politetrafluoroetileno expandido (Teflón®) en la SU, aunque éste puede usarse en el quirófano si existe daño miocárdico extenso, como puede ocurrir en las lesiones cardiacas complejas o por arma de fuego. Asimismo, no recomendamos el empleo de las grapadoras de piel para la oclusión temporal de las laceraciones cardiacas,ya que no consiguen un control efectivo de la hemorragia, pueden extender el defecto cardiaco original y su posterior eliminación puede ser difícil (23-24).
El masaje cardiaco abierto después de la reparación definitiva de la lesión cardiaca es más efectivo y produce un volumen de eyección mayor. Por ello, a menudo se requiere la combinación de medidas farmacológicas y desfibrilación directa utilizando de 10 a 50 julios.
En ocasiones, tras conseguir un ritmo sinusal, puede no observarse un bombeo de sangre eficaz ni detectarse pulso en la aorta descendente. En estos casos, puede colocarse un marcapasos transitorio que puede ayudar a incrementar la fracción de eyección, aunque en nuestra experiencia esta medida es fútil en la mayoría de los casos (25).
La pérdida de vitalidad miocárdica se observa por una dilatación progresiva del ventrículo derecho junto con una disminución de la contractilidad, ocurriendo posteriormente este mismo proceso en el ventrículo izquierdo.
En los pacientes que sobreviven a este procedimiento, el pericardio no debe suturarse, ya que su cierre puede resultar en una herniación cardiaca de consecuencias catastróficas al crearse un compromiso cardiaco restrictivo. 26
Si se halla una lesión pulmonar con hemorragia activa puede ser necesario el “clampeo” del hilio pulmonar con una pinza de Crafoord-DeBakey. El objetivo de esta maniobra es detener la hemorragia y prevenir la aparición de embolismo aéreo en la circulación sistémica.
Sin embargo, esta técnica impone un importante aumento de la poscarga del ventrículo derecho. Frecuentemente, el miocardio en situación de isquemia y acidosis tolera mal estas maniobras pudiendo producirse fibrilación ventricular y parada cardiaca, por lo que se recomienda el “desclampeo” intermitente del hilio pulmonar tan pronto como sea posible, así como control simultáneo del sangrado procedente de los vasos pulmonares intraparenquimatosos.
Cuando se detecta una laceración pulmonar se debe intentar ocluir con una pinza de Duval. Por último, si se encuentra alguna lesión en el hemitórax contralateral, debe procederse a la sección del esternón para convertir la toracotomía anterolateral izquierda en una toracotomía bilateral (27).
Además de todas las medidas anteriormente descritas, es importante llevar a cabo una reanimación agresiva mediante la administración de sueros calientes y adrenalina tanto por vía sistémica como intraventricular. Si el paciente se recupera en forma satisfactoria debe trasladarse de inmediato al quirófano para proceder a la reparación definitiva de las lesiones (7).
Estado actual de la toracotomía de emergencia
En la literatura existen numerosas series que describen el uso de la TE, aunque existen grandes dificultades en la interpretación de los resultados, ya que la mayoría se asan en revisiones retrospectivas y de instituciones con poca experiencia en esta técnica. Aunque muchas series han tratado de seleccionar variables fisiológicas que pudieran predecir el pronóstico, no existen variables estadísticamente validadas.
Por ello, quedan pendientes aún muchos interrogantes entre las cuales destacan:
- ¿Qué pacientes deben ser sometidos a este procedimiento?
- ¿Existen variables fisiológicas prospectivamente validadas que puedan identificar de forma segura y exacta a aquellos pacientes que se beneficiarían del empleo de esta técnica?
- ¿Cuáles son las verdaderas tasas de supervivencia de este procedimiento?
- De los pacientes que sobreviven, ¿qué porcentaje presenta graves secuelas neurológicas o permanece en estado vegetativo persistente?
- ¿Cómo puede garantizarse que los cirujanos que realicen esta técnica estén suficientemente cualificados?
Debido a esta falta de consenso, Asensio et al (28) junto con el grupo de trabajo ad hoc del Subcommittee on Outcomes del American College of Surgeons- Committee on Trauma (ACS-COT) han llevado a cabo recientemente una revisión basada en la evidencia actual con el fin de realizar una guía para el manejo de la TE.
En esta revisión, los estudios referidos a esta técnica fueron clasificados en tres categorías. La Clase I incluía estudios prospectivos aleatorizados controlados que son considerados como el “patrón oro”. En esta categoría se encontraron estudios con escaso número de pacientes y con defectos importantes en su diseño no permitiendo obtener datos estadísticamente significativos.
Los estudios pertenecientes a la Clase II incluían estudios cuyos datos fueron obtenidos en forma prospectiva y analizados en forma retrospectiva.
Así, se incluyeron en esta categoría 29 estudios, ya sean observacionales, estudios de cohorte, estudios de prevalencia o estudios caso-control. Finalmente, en la Clase III se incluyeron series clínicas, bases de datos, revisiones de casos, casos clínicos y opiniones de expertos, encontrándose un total de 63 estudios.
El análisis posterior se subdividió en aquellas series que aportaban datos sobre la TE, aquellas que comunicaban los resultados sobre el pronóstico neurológico, aquellas que analizaban exclusivamente los pacientes con lesiones cardiacas penetrantes y, por último un análisis de esta técnica en la población pediátrica.
Así, se encontraron 42 series sobre TE, con 7.035 procedimientos y un total de 551 pacientes supervivientes, lo que resulta en una tasa de supervivencia del 7,8% (tabla 3). Al ajustar los datos según el mecanismo de lesión, se realizaron 4482 toracotomías por lesiones penetrantes de los cuales sobrevivieron 500 pacientes (11,1%). Por último, se registraron 2.193 toracotomías realizadas en casos de traumatismos contusos de los cuales sobrevivieron tan sólo 35 pacientes, lo que representa una tasa de supervivencia del 1,6%.
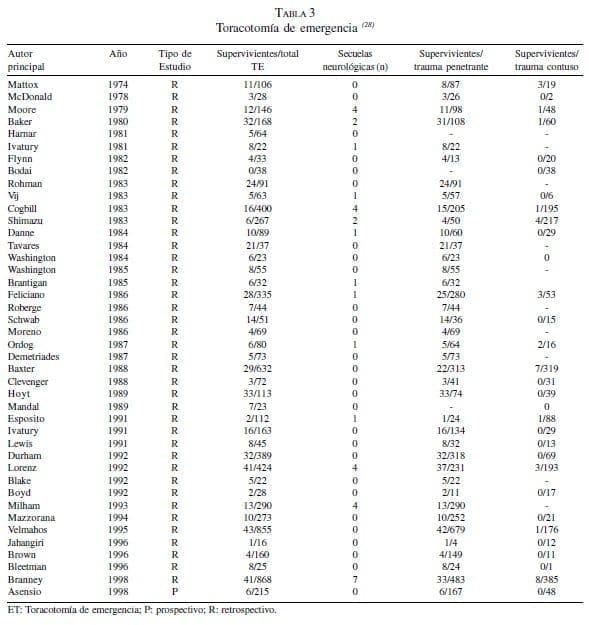
Por otra parte, en las 14 series que comunicaban el pronóstico neurológico de los pacientes sometidos a esta técnica, se registraron un total de 4.520 pacientes con 226 pacientes supervivientes, lo que significa una tasa de supervivencia del 5%, de los cuales 34 (15%) presentaban secuelas neurológicas.
Al analizar la TE realizada en pacientes con lesión cardiaca penetrante, se encontraron 363 pacientes supervivientes entre un total de 1,165, con una tasa de supervivencia del 31,1% (tabla 4).
Por último, sólo se encontraron cuatro series que analizaban los resultados de la TE en la población pediátrica con un total de 142 pacientes, 57 de los cuales fueron víctimas de traumatismos penetrantes con una tasa de supervivencia del 12,2% (tabla 5).


Tras el análisis de estos datos los autores hacen las siguientes recomendaciones:
- La indicación más aceptada implica la realización de una TE en aquellos pacientes que han sufrido una lesión cardiaca penetrante y que llegan al centro hospitalario después de un tiempo de traslado breve y en los cuales aún existen signos de vitalidad.
- La TE puede ser llevada a cabo en pacientes con lesiones torácicas penetrantes, sin afectación cardiaca. En ciertas situaciones es difícil predecir a priori qué pacientes con traumatismo penetrante torácico tienen afectación cardiaca o no, por lo cual esta técnica puede emplearse como medio de diagnóstico.
En este tipo de pacientes las tasas de supervivencia son mucho más bajas.
- En los pacientes con lesiones vasculares abdominales exanguinantes, este procedimiento debe acompañarse de la reparación definitiva de las lesiones abdominales, aunque se asocia con tasas de supervivencia muy bajas, por lo cual se recomienda una muy estricta selección de los pacientes.
- La TE puede ser llevarse a cabo en forma extraordinaria en aquellos pacientes con paro cardiorrespiratorio secundario a un traumatismo contuso, ya que en este tipo de pacientes la tasa de supervivencia es muy baja y conlleva un mal pronóstico neurológico, por lo que debe limitarse estrictamente a aquellos pacientes que llegan al SU aún con signos vitales y sufren un paro cardiorrespiratorio presenciado.
- Para la población pediátrica se aplican las recomendaciones anteriores.
Asensio (8) ha realizado el único estudio prospectivo existente en la literatura sobre TE, con el objetivo de analizar la utilización liberal de esta técnica.
En este estudio se incluyeron durante dos años todos los pacientes que sufrieron paro cardiorrespiratorio postraumático y se realizó una revisión exhaustiva de las variables fisiológicas en el lugar del traumatismo, durante el transporte y a la admisión en el SU, incluyendo el CVRS, así como del mecanismo y localización anatómica de la lesión y la recuperación de una presión arterial tras las maniobras de reanimación.
Se incluyó un total de 215 pacientes, de los cuales 48 (22%) sufrieron traumatismo contuso y 167 (78%) traumatismo penetrante. De estos últimos, 146 pacientes (87%) presentaron heridas por arma de fuego y 21 (13%) heridas por arma blanca. El ISS medio fue de 42, el RTS medio de 0,6 y el CVRS medio de 1. La duración media de las maniobras de reanimación fue de 12 minutos.
En el SU fallecieron 162 pacientes (75%) y 53 pacientes (25%) sobrevivieron durante una hora tras la realización de la TE. La tasa de supervivencia global en esta serie fue 3%, y dentro del grupo de traumatismo penetrante la tasa de supervivencia fue 10%.
Así, se compararon tres grupos de pacientes:
- Pacientes fallecidos en el SU durante la realización de la TE con los pacientes que fallecieron una hora después de la misma, encontrando que todos los parámetros fisiológicos son factores predictivos de forma estadísticamente significativa;
- Pacientes que sobrevivieron una hora tras la TE frente a los pacientes supervivientes supervivientes de todo el grupo, no encontrándose ningún parámetro fisiológico predictivo, mientras que sí lo son la duración de la reanimación cardiopulmonar, el mecanismo de lesión penetrante y la existencia de hemorragia exsanguinante, mientras que el CVRS mostraba tendencia hacia a la significación estadística y
- Pacientes fallecidos frente a aquellos pacientes que sobrevivieron, siendo la restauración de la presión arterial un claro factor predictivo. Como conclusiones de este estudio podemos afirmar que los parámetros fisiológicos y el CVRS son factores predictivos y, basándose en esto, el 75% de los pacientes podrían ser excluidos de forma segura, lo que supondría un ahorro de aproximadamente medio millón de dólares. La TE debe ser limitada a aquellos pacientes que sufran lesiones cardiacas penetrantes y, de forma excepcional, a aquellos pacientes con lesiones vasculares periféricas penetrantes. Por último, y basándonos en estos datos, no debería realizarse una TE en los casos de traumatismo contuso.
En conclusión, la toracotomía de emergencia continúa siendo una herramienta muy útil para el Cirujano:
Pero debe ser empleada en forma prudente y juiciosa, y con indicaciones muy estrictas, porque su uso en forma indiscriminada conlleva una elevada tasa de mortalidad y morbilidad, sobre todo en forma de graves secuelas neurológicas. A pesar de estos riesgos, es una maniobra útil y con frecuencia representa la última esperanza para muchos pacientes que llegan a los servicios de urgencias en condiciones extremas.
Emergency Thoracotomy. Critical Evaluation of the Technique
Abstract
Objective: Analysis of the literature of the current status of the Emergency Room thoracotomy.
Data collection: Literature review, from the first experiences in its utilization to the most recants studies in the rea.
Results: The Emergency Room thoracotomy is part of the armamentarium of the modern Trauma Surgeon.
Since the introduction in the ’60, its utilization is widespread and now is part of the protocols of the resuscitation protocols in all American Trauma Centers. Forty two series were analyzed and 7,035 procedures were found, in which 551 (7.8%) survived. According to the mechanism of injury, 4,482 thoracotomies were performed for penetrating injuries, of which 500 (11,1%) patients survived, and 2,193 thoracotomies were performed for blunt trauma, 35 of which (1,6%) survived.
Fourteen series reported neurological prognosis: of 4,520 patients who underwent Emergency Room thoracotomy, 226 (5%) survived, and 34 (15%) experienced neurological sequelae and complications. Of the 1,165 patients that underwent Emergency Room thoracotomy for cardiac injuries, 363 (31,1%) survived. Only four series described Emergency Room thoracotomy in the pediatric population; 142 patients underwent this procedure, 57 of those were due to penetrating injuries, with a survival rate of 12,2%.
Conclusion: Emergency Room thoractomy is a valuable tool for the Trauma Surgeon, which must be employed judiciously, and with strict indications. Its misuse may increase the morbility and mortality rates. The Emergency Room thoracotomy is still the last hope for many patients that arrive “in extremis”. This procedure must be performed by appropriately trained surgeons in the use of this technique. Key words: thoracotomy, emergencies, wounds and injuries, heart injuries, thoracic injuries.
Referencias
- BIFFL WL, MOORE EE, HARKEN AH. Emergency Department Thoracotomy, en Mattox KL, Feliciano DV, Moore EE, (Eds.). Trauma. Fourth Edition. New York, NY. McGraw-Hill, 2000; 245-259.
- REHN L. Ueber Penetrerende Herzwunden und Herznaht. Arch Klin Chir 1897; 55: 315. Citado por Beck CS: Wounds of the Heart. The Technique of Suture. Arch Surg 1926; 13: 205-27.
- DUVAL P. Le Incision Median Thoraco-laparotomy: Bull et Mem Soc de Chir de Paris, 1907, xxxiii, 15. Citado por Ballana C: Bradshaw lecture. The Surgery of the heart. Lancet 1920; CXCVIII: 73-9
- SPANGARO S. Sulla técnica da seguire negli interventi chirurgici per ferite del cuore e su di un nuovo processo di toracotomia. Clinica Chir Milan 1906, xiv, 227.Citado por Beck CS: Wounds of the Heart. The Technique of Suture. Arch Surg 1926; 13: 205-227.
- BEALL AC, OSCHNER JL, MORRIS GC, et al. penetrating wounds of the heart. J Trauma 1961; 1: 195-207.
- BEALL AC, DIETRICH EB, CRAWFORD HW. surgical management of penetrating cardiac injuries. Am J Surg 1966; 112: 686.
- ASENSIO JA, TSAI KJ. Emergency Department Thoracotomy, en Demetriades D, Asensio JA (Eds). Trauma management. Georgetown, TX. Landes Bioscience, 2000; 271-279.
- ASENSIO JA, HANPETER D, DEMETRIADES D. The Futility of Liberal Utilization of Emergency Department Thoracotomy. A Prospective Study. Proceedings of the 58th Annual Meeting of the American Association for the Surgery of Trauma. Baltimore, MD. September 1998; 210.
- ASENSIO JA, HANPENTER D, GOMEZ H, et al. Exsanguination. En Shoemaker W, Ayres S, Grenvik A, Holbrook P (Eds.). Textbook of Critical Care. Fourth Edition. Philadelphia, PA. W.B. Saunders Co, 2000; 37-47.
- ASENSIO JA, MCDUFFIE L, PETRONE P, et al. Reliable variables in the exsanguinated patient which indicate damage control and predict outcome. Am J Surg 2001; 182: 743-751.
Bibliografías
- ASENSIO JA, HANPETER D, GÓMEZ H, et al: Thoracic Injuries. En: Shoemaker W, Ayres S, Grenvik A, Holbrook P (Eds). Textbook of Critical Care. Fourth Edition. Philadelphia, PA. W.B. Saunders Co, 2000; 337-348.
- ASENSIO JA, BERNE JD, DEMETRIADES D, et al. One hundred five penetrating cardiac injuries. A 2-year prospective evaluation. J Trauma 1998; 44(6): 1073-1082.
- American College of Surgeons, Committee on Trauma. Advanced Trauma Life Support Manual. Chicago, IL, 1997.
- MOORE EE, MALANGONI MA, COGBILL TH, et al. Organ injury scaling, IV: Thoracic vascular, lung, cardiac and diaphragm. J Trauma 1994; 36 (3): 299-300.
- BODAI BI, SMITH JP, BLAISDELL FW. The role of emergency thoracotomy in blunt trauma. J Trauma 1982; 22 (6): 487-491.
- BROWN S, GOMEZ G, JACOBSON L, et al. Penetrating chest trauma: should indications for emergency room thoracotomy be limited? Am Surg 1996; 62: 530-533.
- LADD A, GOMEZ G, JACOBSON L, et al. Emergency room thoracotomy: updated guidelines for a Level I Trauma Center. Am Surg 2002; 68: 421-424.
- ASENSIO JA, BERNE JD, DEMETRIADES D, et al. Penetrating cardiac injuries: Prospective one-year preliminary report. An analysis of various predicting outcome. J Amer Coll Surg 1998; 186 (1): 24-33.
- ASENSIO JA, STEWART BM, MURRAY J, et al. Penetrating Cardiac Injuries. Surg Clin North Am 1996; 76 (4): 685-724.
- BUCKMAN RF, BADELLINO MM, MAURO LH, et al. Penetrating cardiac wounds: Prospective Study of factors influencing initial resuscitation. J Trauma 1993; 34 (5): 717-727.
Fuentes
- MATTOX KL, ESPADA R, BEALL AC, et al. Performing thoracotomy in the emergency center. J Amer Coll Emerg Phys 1974; 3: 12- 17.
- BEALL AC, MORRIS GC, COOLEY DA. Temporary cardiopulmonary bypass in the management of penetrating wounds of the heart. Surgery 1962; 52: 330-337.
- BOYD TF, STRIEDER JW. Immediate surgery for traumatic heart disease. J Thorac Cardiovasc Surg 1965; 50: 305-315.
- SUGG WL, REA WJ, ECKER RR, et al. Penetrating wounds of the heart: An Analysis of 459 Cases. J Thorac Cardiovasc Surg 1968; 56: 531-45
- BEALL AC, GASIOR RM, BRICKER DL. Gunshot wounds of the heart: changing patterns of Surgical management. Ann Thorac Surg 1971; 11: 523-31
- STEICHEN FM, DARGAN EL, EFRON G. A graded approach to the management of penetrating wounds to the heart. Arch Surg 1971; 103: 574-580.
- MATTOX KL, BEALL AC, JORDAN GL, et al. Cardiorraphy in the emergency center. J Thorac Cardiovasc Surg 1974; 68: 886-895.
- ASENSIO JA, WALL M, MINEI J, et al. and the working group, Ad Hoc Subcommittee on Outcomes, American College of Surgeons- Committee on Trauma. J Amer Coll Surg 2000; 193 (3): 303- 309.
Correspondencia:
JUAN A. ASENSIO, MD FACS
Correo electrónico:
Correspondencia:
JUAN A. ASENSIO, MD FACS
Correo electrónico:
asensio@hsc.usc.edu
Miami, Fl.
Autores
*JUAN A. ASENSIO, MD FACS. Unit Chief, Trauma Surgery Service “A”. Department of Surgery. Division of Trauma and Critical Care. Associate Professor,
University of Southern California, Senior Attending Surgeon. LAC + USC Medical Center.
** PATRIZIO PETRONE, MD. Chief, International Research Fellow. Department of Surgery. Division of Trauma and Critical Care, University of Southern California. LAC + USC Medical Center
***BRIAN KIMBRELL, MD, ERIC KUNCIR, MD FACS. Assistant Unit Chief, Trauma Surgery Service “A”. Department of Surgery. Division of Trauma and Critical Care. Clinical Instructor, University of Southern California, Senior Attending Surgeon. LAC + USC Medical Center. Division of Trauma and Critical Care. Department of Surgery, University of Southern California. LAC+USC Medical Center, Los Ángeles, California.