Se han reportado tres técnicas quirúrgicas para la resección aislada del lóbulo caudado: la primera es la aproximación por vía anterior, mediante transección hepática, descrita por Yamamoto (4,5) y Bartlett (6) ; la segunda es la aproximación posterior con y sin exclusión hepática vascular, presentada por Yanaga (7) y Takayama (8) y la tercera descrita por Colonna (9) , que consiste en la disección lateral izquierda, tal vez la más utilizada para lesiones bien localizadas sin com-promiso lateral.
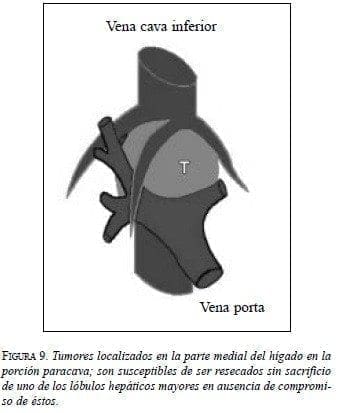
Las dos primeras técnicas, descritas por autores japoneses, tienen su indicación para el abordaje de lesiones localizadas por encima de la vena cava en el eje vertical y que se hallan entre el hilio hepático y la confluencia de las venas suprahepáticas (figura 9). Por su localización central, estas lesiones constituyen un gran reto para el cirujano y requieren una difícil disección cuando se desea preservar tejido hepático. Inicialmente descritas para la resección de los hepatocarcinomas localizados en esta posición, son técnicas que demandan más tiempo quirúrgico.
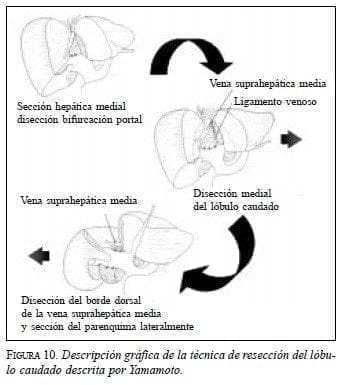
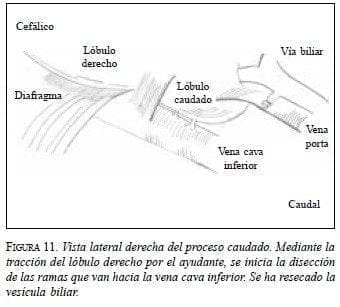
La disección transhepática, descrita por Yamamoto (4,5) (figura 10), se inicia mediante la disección del hilio hepático para realizar la maniobra de Pringle, a fin de obtener la oclusión del flujo sanguíneo de entrada al hígado. Posteriormente se hace la sección vertical del parénquima hepático a nivel del plano interlobar, disecando y ligando las ramas portales que se originan hacia el lóbulo caudado en la bifurcación de la vena porta. La disección se continúa hacia el lado izquierdo se se-para el lóbulo caudado en su cara anterior del ligamento venoso. Por último, se realiza la sección del parénquima entre el lóbulo caudado y el lóbulo hepático derecho, se inicia en el borde inferior y se asciende hacia la unión de la vena suprahepática media y la vena cava inferior, ligando las ramas venosas que drenan el lóbulo caudado hacia la vena cava inferior. Con este abordaje, la resección del lóbulo caudado empieza mediante la liberación del lóbulo de la vena cava inferior en su borde derecho, para lo cual se requiere la sección del ligamento triangular derecho y la tracción del lóbulo derecho, en sentido oral e izquierdo por parte del ayudante (figura 11). El siguiente paso es la sección de los vasos que irrigan el lóbulo caudado provenientes del hilio hepático por aproximación des-de el lado derecho de la vena cava inferior. Una vez separado el lóbulo caudado en su cara posterior, se inicia la transección del parénquima hepático con control vascular mediante maniobra de Pringle (figura 12); se debe tener en cuenta que los vasos suprahepáticos se encuentran anteriores al plano de sección.
 |
 |

La disección dorsal, propuesta por Yanaga (7) y Takayama (8) , presupone un menor esfuerzo quirúrgico al no haber transección mayor del parénquima hepático. Esta técnica fue inicialmente descrita para el manejo de los hepatocarcinomas localizados en la porción anterior de la vena cava inferior de pacientes con hígados cirróticos, en los cuales la resección mayor de parénquima hepático condicionaría una falla hepática postoperatoria.Sección hepática medial disección bifurcación portal Vena suprahepática media
Disección del borde dorsal de la vena suprahepática media y sección del parenquima lateralmente Vena suprahepática media.
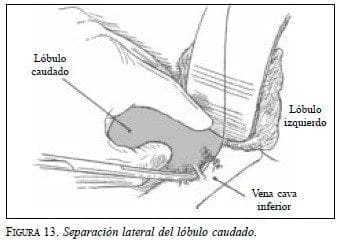
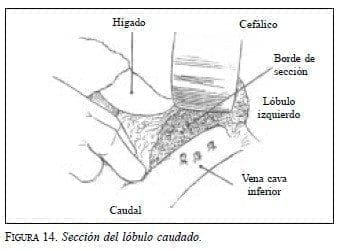
Cuando las lesiones incluyen compromiso del lóbulo caudado hacia la izquierda de la vena cava inferior, la técnica más utilizada es la disección lateral descrita por Colonna (9) . Esta técnica permite la visualización directa de las ramas venosas que drenan el lóbulo caudado hacia la vena cava inferior y mediante la sección del ligamento triangular izquierdo se permite la movilización del lóbulo hepático izquierdo, a fin de tener una mejor exposición de la pared posterior de las venas suprahepáticas izquierda y media. La disección empieza con la apertura del epiplón menor o membrana gastrohepática. Se realiza entonces el reparo de la rama izquierda de la vena porta y la arteria hepática izquierda y mediante la disección de las ramas que van hacia dicho lóbulo caudado se interrumpe el flujo sanguíneo de entrada hacia dicho lóbulo. A través de tracción suave se hace la disección del área paracava izquierda, mediante cuidadosa identificación y disección de las ramas venosas que van hacia la vena cava inferior (figura 13). Una vez efectuada la separación del lóbulo caudado de la vena cava inferior en su porción retrohepática, con un margen de sección adecuado se inicia la transección del parénquima, para lo cual se requiere control del flujo sanguíneo de entrada al hígado, y se realiza la maniobra de Pringle. En este paso debe tenerse cuidado de no lesionar las venas suprahepáticas que se encuentran en una posición anterior y en sentido oral al lóbulo caudado (figura 14).
 |
 |
Conclusión
La poca frecuencia de compromiso tumoral del lóbulo caudado por tumores que afectan el hígado requiere del Caudal Hígado cirujano un conocimiento de la anatomía y las diferentes opciones y recursos quirúrgicos para el abordaje del manejo de las lesiones que únicamente comprometen esta porción del hígado.
Resection of the Caudate Lobe. Case Report and Review of Surgical Techniques
Abstract
Tumors affecting the caudate lobe regularly exhibit greater involvement because of extension originating in one of the hepatic lobes. This situation leads, in the majority of cases, to a combined resection of the caudate lobe and either the right or the left lobe for the treatment of primary or metastatic lesions.
Involvement limited to the caudate lobe is seen in 10% to 17% of cases of hepatic tumors. Resection limited to this lobe demands greater surgical dexterity. We hereby report one case of a localized lesion in the caudate lobe corresponding to a neuroendocrine tumor and briefly review the current surgical techniques for resection of the caudate lobe.
Key words: livar, anatomy, hepatectomy, liver circulation.
Referencias
1. COUINAUD C. Surgical anatomy of the liver revisited. Paris: Maugein, 1989; 123-134.
2. BLUMGART L, FONG Y. Surgery of the liver and biliary tract. New York, Ed. Saunders, 2000; 1743-1763.
3. JARNAGIN W, MITHAT G, et al. Improvement in perioperative outcome after hepatic resection: analysis of 1803 consecutive cases over the past decade. Ann Surg 2002; 236: 397-407.
4. YAMAMOTO J, TAKAYAMA H, et al. An isolated caudate lobectomy by the transhepatic approach for hepatocellular cancer. Surgery 1992; 111: 699-702.
5. YAMAMOTO J, KOSUGE T, et al. Anterior transhepatic approach for isolated resection of the caudate lobe of the liver. World J Surg 1999; 23: 97-101.
6. BARTLETT D, FONG Y, BLUMGART L. Complete resection of the caudate lobe of the liver: technique and results. Br J Surg 1996; 83: 1076-1081.
7. YANAGA K, MATSUMATA T, et al. Isolated hepatic caudate lobectomy. Surgery 1994; 115: 757-761.
8. TAKAYAMA T, TANAKA T, et al. High dorsal resection of the Liver. J Am Coll Surg 1994; 179: 72-75.
9. COLONNA J, SHAKED A, et al. Resection of the caudate lobe through “bloody gultch”. Surg Gynecol Obst 1993; 176: 401- 402.Correspondencia: PEDRO TOMÁS ARGÜELLO ARIAS Instituto Nacional de Cancerología Carrera 1 N o 9-85, Bogotá, Colombia Departamento de Cirugía Gastrointestinal Teléfono: 334 11 11 ext.: 747 ptarguello@hotmail.com
10. DODDS W, ERICKSON S, et al. Caudate lobe of the liver: anatomy, embriology, and pathology. AJR 1990; 154: 87-93.
11. KANAMURA T, MURAKAMI G, et al. Evaluating the hiliar bifurcation territory in the human liver caudate lobe to obtain critical information for delimiting reliable margins during caudate lobe surgery: anatomic study of livers with and without the external caudate notch. World J Surg 2003; 27: 284-288.
12. MURAKAMI G, HATA F. Human liver caudate lobe and liver segment. Anatomical Science International 2002; 77: 211-224.1. COUINAUD C. Surgical anatomy of the liver revisited. Paris: Maugein, 1989; 123-134.
Correspondencia:
PEDRO TOMÁS ARGÜELLO ARIAS
Instituto Nacional de Cancerología
Carrera 1 No 9-85, Bogotá, Colombia
Departamento de Cirugía Gastrointestinal
Teléfono: 334 11 11 ext.: 747
ptarguello@hotmail.com
Fecha de recibo: Enero 19 de 2004
Fecha de aprobación: Marzo 15 de 2004

