Ramiro Alberto Pestana-Tirado MD, SCC*,
Luis Ramón Moreno Ballesteros MD, SCCP**
Resumen
La apendicitis aguda es un proceso inflamatorio del apéndice cecal; es la causa más común de abdomen agudo quirúrgico y la afección quirúrgica más frecuentemente intervenida por el cirujano en los servicios de urgencia, con una incidencia anual de 1,33 a 0,99 por 1.000 habitantes en varones y mujeres respectivamente.
Desde que Reginal Heber Fitz, en junio de 1886, acuñó el término apendicitis, recomendando la apertura inmediata de la cavidad abdominal y la resección del órgano, los cirujanos han accedido al apéndice a través de incisiones en la pared abdominal. Es así como McBurney, en 1889, describió la incisión que lleva su nombre; otros cirujanos como Battle, Jalaguer, Kanmerer y Lennander, alrededor de 1897, propusieron el abordaje pararrectal derecho; J. W. Elliot, en 1886, defendió el abordaje transversal en el cuadrante inferior derecho lo cual fue modificado por los cirujanos Rockey y Davis en 1905 y, actualmente, esta incisión se conoce con el epónimo de estos autores. También encontramos la incisión paramediana derecha, la mediana infraumbilical y el abordaje laparoscópico.
En este trabajo, basados en los conceptos actuales de la cirugía mínimamente invasora, la anatomía y fisiología de la pared abdominal, la experiencia en colecistectomía subxifoidea, la movilidad del ciego y el apéndice cecal, se presenta la experiencia realizada desde febrero de 1999 hasta febrero de 2003, en el Hospital Infantil Napoleón Franco Pareja, Hospital Universitario de Cartagena y otras instituciones de salud de la ciudad de Cartagena de Indias, donde se realizó apendicectomía en 197 pacientes que consultaron por apendicitis aguda; se utilizó el abordaje umbilical desarrollado por los autores, que consiste en resecar el apéndice cecal a través de la región umbilical, el cual se ha denominado Apendicectomía transumbilical. Este abordaje cumple los principios postulados por Maingot de accesibilidad, extensibilidad y seguridad para una incisión quirúrgica, y se convierte en una alternativa que puede utilizar el cirujano entrenado y hábil para corregir esta patología, dejando una pared abdominal sin secuelas anatómicas, fisiológicas y con un excelente resultado estético.l
Introducción
La apendicitis aguda es un proceso inflamatorio del apéndice cecal; es la causa más común de abdomen agudo quirúrgico y la afección quirúrgica más frecuentemente intervenida en los servicios de urgencia, y la historia de su tratamiento ha sido revisada por diversos autores (1-6).
Resulta sorprendente que los primeros dibujos conocidos del apéndice cecal se deban a alguien poco relacionado con la medicina y la cirugía, como lo fue el gran inventor, dibujante y pintor del siglo XVIII, Leonardo Da Vinci. La descripción del apéndice como órgano se la debemos a Giacomo Berengario Da Carpi, anatomista y profesor de medicina de Bolonia, en 1521; Andreas Vesalius en su obra Acta Anatómica, publicada en 1543, también dibuja el apéndice en sus preparaciones anatómicas (7-10).
Silvio Jean Fernel, médico de la corte de Enrique II de Francia, realizó la primera descripción de apendicitis como hallazgo en una autopsia, la cual fue publicada en un periódico en 1544 (5, 7, 9). Claudius Amyan, médico de la reina Ana de Inglaterra y cirujano de los hospitales de Westminster y St George, realizó en 1736 la primera apendicectomía conocida en la historia, al operar a un niño de 11 años con hernia inguinoescrotal derecha y fístula fecal; encontró el apéndice perforado por un alfiler (1, 5, 7). Lorenz Heister, en 1755, reportó que el apéndice cecal podía ser asiento de inflamación aguda primaria, como conclusión de los hallazgos de una autopsia realizada a un convicto (1). Mestevier, en 1759, reportó los hallazgos de una autopsia en un hombre que murió después del drenaje de un absceso en la fosa iliaca derecha. Loyer-Villermany, en 1824, presentó los hallazgos de dos casos de autopsias en la Real Academia de Medicina de París, con el título de “Observaciones útiles en los cuadros de inflamación del apéndice cecal”; tres años más tarde estas observaciones fueron confirmadas por Francisco Melier, quien en 1827 reportó seis descripciones de autopsias y sugirió la posibilidad de extirpar el apéndice cecal como causa primaria de absceso en la fosa iliaca derecha (1, 5, 7-9). A partir de este momento el cuadro patológico se hizo confuso; así, encontramos los escritos de Husson y Dance en 1827, Puchelt y Goldbeck en 1830 y los de Dupuytren en 1835; estos últimos son los más influyentes, dado que describen de manera independiente el concepto de la inflamación originada en el tejido que rodea al ciego. Goldbeck acuñó él termino tiflitis y peritiflitis, lo cual representó el retraso de un quinquenio en el diagnóstico y comprensión de esta patología (1, 5, 7).
Las sombras de esta confusión fueron despejadas el 18 de junio de 1886, cuando Reginal Heber Fizt, profesor de anatomía patológica de Harvard, proporcionó una descripción lúcida y lógica de las características clínicas y describió en detalle las alteraciones anatomopatológicas de la enfermedad, analizó los resultados de 257 exámenes post mortem y recomendó, basado en ellos, la resección quirúrgica temprana del apéndice cecal; también acuñó el término de apendicitis que usamos hasta nuestros días (1, 5). La evolución del tratamiento quirúrgico dio sus primeros pasos cuando Hancock de Londres drenó un absceso apendicular en 1848; Parker de New York realizó un procedimiento similar en 1867 recomendó la incisión precoz de los abscesos (7). La primera publicación de una apendicectomía la hizo Ulrich Kronlein, discípulo de Langembeck en 1886; Thomas Morton de Philadelphia, en 1887, diagnosticó y trató quirúrgicamente con éxito un caso de apendicitis aguda (7). Apoyado en los conceptos de Fizt, Charles McBurney de New York realizó su primera apendicectomía por apendicitis aguda no perforada el 21 de marzo de 1888, al año siguiente publica su experiencia y describe la incisión que lleva su nombre y el punto de mayor sensibilidad dolorosa (1). Murphy de Chicago (1, 5, 11) popularizó la intervención precoz.
A partir de ese momento se presentó un descenso progresivo en la mortalidad del 26,4% en 1902 al 4,3% en 1912, 1,1% en 1948 hasta 0,6% en 1963, el cual persiste hasta nuestros días (1, 5), cuando el procedimiento se realiza de manera ambulatoria en la mayoría de los casos. El concepto ambulatorio de la apendicectomía en Latinoamérica fue propuesto por Moreno Ballesteros en 1994, en el XIV Congreso Panamericano de Cirugía Pediátrica, realizado en La Habana (Cuba), quien reportó su experiencia en 40 casos; basó su manejo en una clasificación según hallazgos macroscópicos quirúrgicos (5, 12). Posteriormente, se reportaron trabajos en adultos realizados por Pestana-Tirado y cols. en 1995 y Vélez en 1995 (5, 13-14). La clasificación de la apendicitis aguda, según hallazgos macroscópicos, fue publicada por Pestana-Tirado y cols. en una revisión del tema en 1997 (5).
Desde que se decidió el manejo quirúrgico de la apendicitis aguda, los cirujanos se enfrentaron al reto de planear el mejor abordaje quirúrgico al órgano afectado, en este caso al apéndice cecal. La incisión debe estar enmarcada en unos principios que fueron postulados por Maingot: accesibilidad, extensibilidad y seguridad (5, 15-16).
En 1886, J.W. Elliot, propuso la técnica transversal en piel y apertura longitudinal de la fascia en el cuadrante inferior derecho. En 1889, C. McBurney describió la incisión quirúrgica que lleva su nombre. En 1897, William Henry Batle, sugirió la incisión pararrectal derecha, que actualmente se conoce con el epónimo de los cirujanos que la promovieron: Batle, Jalaquer, Kammerer y Lennander. En 1905, Rockey y Davis, de manera independiente, modificaron la técnica de Elliot y difundieron esta incisión que hoy se conoce como incisión de Rockey-Davis (1, 5, 7).
En 1995, en el Hospital Infantil Napoleón Franco Pareja, Moreno Ballesteros y Pestana-Tirado durante la práctica de herniorrafias umbilicales en niños, al incidir accidentalmente el peritoneo, en muchas ocasiones observaban el ciego y el apéndice y en algunos casos, podían ser exteriorizados por la herida; esto motivó un estudio anatómico de la región umbilical y su relación con el desarrollo del apéndice, investigación que se enriqueció con los trabajos del abordaje subxifoideo a la vesícula biliar por parte de S. Marulanda y cols. (17), con lo cual maduraron la idea e iniciaron las primeras cirugías en pacientes con apendicitis diagnosticadas tempranamente a principios de 1996. Estandarizaron el abordaje al apéndice cecal a través de la cicatriz umbilical, hasta el momento no descrito en la literatura, y lo denominaron “Apendicectomía transumbilical”; presentaron su experiencia en el Congreso Anual de la Sociedad Colombiana de Cirugía en la ciudad de Bogotá en agosto de 2001 (18-19).
Desde febrero de 1999 hasta febrero de 2003, en el Hospital Infantil Napoleón Franco Pareja, Hospital Universitario de Cartagena y Clínica Central de Cartagena, se ha practicado la resección del apéndice cecal en casos de apendicitis aguda a través de la región umbilical en 197 pacientes. El objetivo de esta publicación es describir en detalle la técnica quirúrgica y proponer este abordaje como una alternativa segura, sencilla y eficaz, con un resultado estético incomparable, como tratamiento de la apendicitis aguda.
Materiales y Métodos
Este es un estudio clínico, analítico, prospectivo y longitudinal, en el cual se incluyó un grupo de 197 pacientes que consultaron al Hospital Infantil Napoleón Franco Pareja, Hospital Universitario de Cartagena y Clínica Central de Cartagena, durante el lapso comprendido entre febrero de 1999 – febrero de 2003, por cuadro de apendicitis aguda, a quienes se les realizó apendicectomía transumbilical después de obtener el consentimiento informado por parte del paciente, sus padres o familiar responsable.
Criterios de inclusión
• Pacientes con cuadro de apendicitis aguda, evaluado por los autores, de cualquier edad, sexo o raza.
• Cuadro clínico con tiempo de evolución no mayor a 72 horas.
• Cualquier estado nutricional.
• Consentimiento informado sobre el estudio y las recomendaciones.
Criterios de exclusión
• Cuadro clínico mayor de 72 horas.
• Cuadro compatible con peritonitis.
• Que no tuvieran familiares responsables con el cuidado y recomendaciones.
• Que el paciente o familiar responsable no accediera a participar en el estudio.
A todos los pacientes se les realizó hemograma y análisis de orina, fueron examinados por los autores que realizaron el diagnóstico clínico, después del cual se instauró antibiótico- terapia profiláctica con metronidazol y gentamicina a dosis habituales para edad y peso.
La decisión del manejo hospitalario y/o ambulatorio, así como la suspensión de la terapia antibiótica dependió de los hallazgos encontrados en el acto quirúrgico, para lo cual se tuvo en cuenta la clasificación de la apendicitis aguda, según los hallazgos microscópicos (5).
Antes de entrar en los detalles de la descripción del procedimiento es necesario mencionar dos factores que son la clave para el éxito de la cirugía:
La anestesia. Ésta debe ser excelente. En niños lo recomendable es la general inhalatoria, con relajación abdominal; se debe evitar lo que hemos llamado el “abdomen batiente o jadeante”. En los adultos se obtienen muy buenos resultados con la conductiva raquídea, asociada con sedación. El enemigo número uno de la técnica quirúrgica es la ausencia de relajación de la pared abdominal (el pujo en el paciente); la experiencia nos permite asegurar que si al incidir el peritoneo, el epiplón o el intestino protuye por la herida, el paciente no está relajado y el procedimiento es infructuoso.
Posición del cirujano. Este debe ubicarse del lado izquierdo, similar a la técnica de colecistectomía subxifoidea de Marulanda S. (17).
En general, la técnica por motivos académicos la dividimos en tres etapas o grandes pasos que son:
• Apertura cicatriz umbilical.
• Apendicectomía propiamente dicha.
• Reconstrucción umbilical.
Apertura umbilical: esta parte de la técnica quirúrgica comprende desde la incisión umbilical hasta la localización del apéndice.
Incisión quirúrgica: la incisión propiamente dicha evolucionó con la experiencia. Los primeros casos se realizaron por incisión en el surco umbilical derecho (figura1 S1), la cual en muchas ocasiones, al requerir amplitud, se convirtió en una omega lateral derecha (figura1 S2); posteriormente, al encontrar ombligos pequeños, se realizó el corte longitudinal (medial), la cual presentó un campo quirúrgico generoso (figura1 S3 y figura 2) y es la que recomendamos en definitiva.
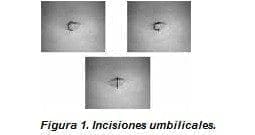 |
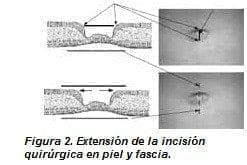 |
La incisión transumbilical, que compromete la línea media umbilical del pliegue superior al inferior (figura 2 AA’), permite, por las características elásticas de la piel, que podamos realizar una apertura mayor en la fascia; entonces, la apertura en piel aunque es menor se igualará a la apertura en fascia con la separación o tracción (figura 2 BB’).
Para iniciarla, la cicatriz umbilical se toma en el vértice con una pinza de campo y se tracciona hasta exteriorizar o evertir el ombligo, luego se incide verticalmente con hoja de bisturí número 15, el corte va del pliegue umbilical inferior al superior (figura 3).
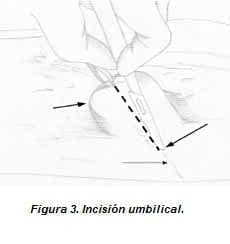
S1 (surco umbilical)
S2 (omega derecha)
S3 (transumbilical)
Pliegue umbilical superior e inferior
Incisión en piel estirada
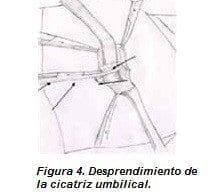
Desprendimiento de la cicatriz umbilical: se colocan pinzas de reparo en la dermis de las aperturas en piel y se realiza disección con tijeras del tejido celular subcutáneo alrededor del pedículo Figura 3. Incisión umbilical.umbilical, posteriormente se pinza el pedículo umbilical con Kelly fuerte y se completa el corte vertical de la cicatriz y se desprende la piel a lado y lado del pedículo umbilical (figura 4).
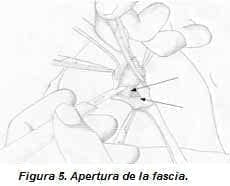
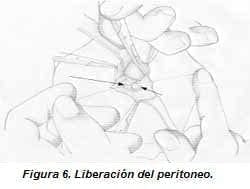
Apertura de la fascia y liberación del peritoneo: el pedículo umbilical se sostiene con la pinza de Kelly y se incide con hoja de bisturí número 15 la fascia; debe tenerse cuidado de no penetrar el peritoneo, éste último se libera con tracción suave, se liga con Vicryl y se corta por encima de la ligadura (figuras 5 y 6).
 |
 |
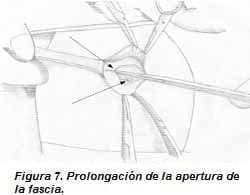
Prolongación de la apertura en la fascia: con pinzas de Allys se toman los bordes de la fascia, se realiza disección del tejido celular subcutáneo hasta exponer la fascia hacia arriba y hacia abajo, para luego incidirla en esta dirección, hasta obtener una apertura en la misma de más o menos 4 a 5 cm. La piel por ser elástica, al traccionarla, se iguala a la apertura en la fascia (figura 2 BB’ y figura 7).
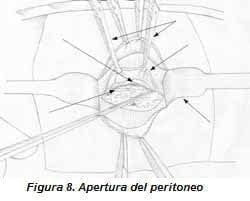
Apertura del peritoneo: mediante tracción suave y bisturí eléctrico en coagulación, se realiza disección lateral derecha del peritoneo de la pared abdominal, hasta llegar a la región paramediana derecha; en este punto se incide el peritoneo, lo cual permite evitar el tejido remanente del ligamento redondo en la región superior y el uraco, y las arterias umbilicales en la región inferior, que en ocasiones están vascularizados. La región lateral es realmente avascular (figura 8).
Búsqueda de la región ileocecal: al penetrar en la cavidad abdominal, se coloca un separador adecuado al diámetro del orificio en la piel, es de mucha ayuda la valva larga del separador de Mayo-Collins o un separador de US Army; esto permite separar el borde derecho de la incisión y el ayudante realiza una tracción hacia arriba y a la derecha, y en la mayoría de los casos se puede visualizar el ciego o el colon ascendente.
Maniobra de la boga apendicular: esta maniobra se realiza con pinzas de Babcock y recibe el nombre debido a que la maniobra semeja al acto de bogar, las pinzas hacen las veces de canalete. Se pinza el colon por la tenia, generalmente es el ascendente, en este punto se realiza tracción hacia arriba y hacia la línea media (sin sacar la pinza de la cavidad abdominal), luego con otro Babcock se pinza el colon más abajo y se repite la maniobra una y otra vez (canaleteando) hasta localizar el ciego o la región ileocecal. En este sitio, si se observa el apéndice se pinza y es en este momento que se exterioriza por la herida (figura 8); si no se observa, se sigue buscando la parte estable de su anatomía, la cual es la base, que se encuentra a más o menos 2 a 3 cm por debajo de la válvula ileocecal; se pinza la base y luego se continúa la boga hasta localizar el cuerpo y la punta. En general, la búsqueda del apéndice se realiza de manera instrumental dentro de la cavidad abdominal, sólo debe exteriorizarse el apéndice, el ciego, se pinza siempre por una de las tenias, la cual se utiliza como hilo de ariadna hasta llegar a la base apendicular; se debe evitar exteriorizar el ciego ya que en ocasiones se distiende y es difícil llevarlo nuevamente dentro de la cavidad por la pequeña incisión. En la mayoría de los casos es posible exteriorizar el apéndice, sumando a la maniobra anterior la tracción hacia la derecha de la pared abdominal que el ayudante realiza. En otras ocasiones se localiza la base apendicular, pero el cuerpo y la punta no se logran exteriorizar, en estos casos se inicia la apendicectomía de la base hacia la punta. (figura 9). También se puede introducir un dedo en la herida, por lo general el índice; con él podemos lograr la ubicación del apéndice y movilizarlo suavemente si éste se encuentra fijo con adherencias laxas, esto facilita las maniobras anteriores.
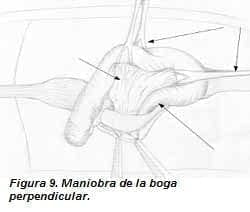
Las maniobras descritas son más fáciles de ejecutar en pacientes de edad pediátrica y en mujeres, porque tienen una pared abdominal más flácida.
Apendicectomía propiamente dicha
En este punto la técnica es similar a la realizada por las diferentes vías y varía según la preferencia del cirujano.
Apendicectomía: se debe tener la precaución de pinzar con doble Kelly la región proximal del mesoapéndice, ligar con seda 3-0 o Vicryl 3-0, liberar un Kelly (quedauno de seguridad), luego se liga nuevamente sobre ese Kelly; esta precaución no es banal, ya que de tener una sola pinza, al anudar, el ayudante puede liberarla antes de asegurar el nudo y como el mesoapéndice está a tensión, éste vuelve a la cavidad y el sangrado no se puede controlar porque la herida es muy pequeña; en tal caso es necesario convertir la incisión en una mediana más amplia.
La apendicectomía se realiza de manera tradicional si se logra exteriorizar el apéndice; en caso contrario, se pinza y corta la base y luego se pinza, liga y corta el mesoapéndice hasta extraerla por completo. El muñón generalmente se transfixiona y se invagina con un punto en jareta o zeta (catgut cromado 3-0 o Vicryl 3-0). Luego se realiza secado de la cavidad con una compresa húmeda dirigida hacia la fosa iliaca derecha o con gasas aseguradas en la pinza de Babcock, a través de esta incisión se puede realizar lavado y aspirado de la cavidad abdominal.
Reconstrucción umbilical: comprende desde el cierre de la fascia hasta la finalización de la cirugía.
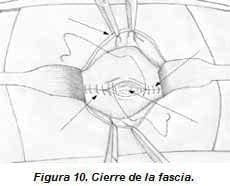
Cierre de la fascia: el peritoneo no se sutura, y como su apertura fue lateral no es necesario el cierre del mismo. Se pinzan los bordes de fascia con Allys y se inicia la sutura. El cierre de la herida se realiza en dos tiempos, iniciando en un ángulo, ya sea superior o inferior hasta llegar a la mitad de la herida en donde se deja la sutura con un reparo y luego se inicia el otro borde y se unen las suturas en la región medial de la herida (figura 10). El material de sutura que utilizamos es Poliglactil 910 número 1 o Poliéster trenzado en número 1 con aguja CT 2 que permite buena maniobrabilidad.
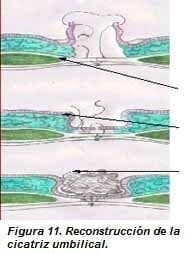
Tutor de algodón: terminada la sutura se realiza lavado y secado de la herida, luego se hace una torunda de algodón del tamaño del ombligo, se humedece en solución de isodine y se introduce dentro del ombligo (figura 11C); esto permite tutorar la fijación del ombligo y que adopte su forma anatómica habitual o ideal. Por encima del tutor se coloca una gasa y se cubre con esparadrapo microporo; es importante resaltar que esta herida se descubre del quinto al octavo día y sólo se realiza curación posterior con yodopovidona o alcohol.
Inmediatamente después de la cirugía se administra una dosis de metroclopramida y analgésico parenteral (metamizol solo o combinado con tramadol a dosis habituales para edad y peso).
En la mayoría de los casos el paciente es dado de alta a las 24 horas y es citado a la consulta externa en seis días para retirar el tutor de algodón, verificar la cicatriz y ver el reporte de anatomía patológica.
En los pacientes con hernia umbilical el procedimiento se hace más fácil, porque el defecto en la fascia ya existe y permite una mayor amplitud de la herida, al terminar el procedimiento y cerrar la fascia se corrige la hernia umbilical. En este caso se beneficia tanto el paciente como la empresa a la que se encuentra afiliado; el primero, porque se le corrigen las dos patologías en un mismo acto quirúrgico, evitando de esta forma un riesgo quirúrgico y anestésico adicional; la segunda porque al realizar las cirugías por la misma vía de abordaje, realiza un ahorro de 50% en los costos de la herniorrafía (20)
Resultados
De los 197 pacientes intervenidos, 134 (68%) fueron hombres y 63 (32%) mujeres. Los rangos de edades oscilaron entre 4 y 48 años, con un mayor porcentaje entre los 9 y 23 años (tabla 1).
En cuanto a la incisión de abordaje, a cinco pacientes (2,5%) se les efectuó en el surco umbilical derecho; a seis (3%) se les realizó la omega lateral derecha, y 186 (94.5%) se abordaron con incisión transumbilical.
El tiempo quirúrgico fue de 40 minutos en 124 pacientes (62,9%); 55 minutos en 53 (26,9%) y de 60 minutos en 20 (10,2%). El tiempo quirúrgico promedio fue de 46 ± 14 minutos.
En cuanto al tiempo de evolución del cuadro, 43 pacientes (21,8%) tenían de 12 a 24 horas; 104 (52,8%), entre 25 y 48 horas; 32 (16,2%), entre 49 y 72 horas, y 18 (9,2%) en quienes los hallazgos intraoperatorios suponían un mayor tiempo de evolución, se interrogó nuevamente a los familiares y se llego a la conclusión que el cuadro tenía más de 72 horas.
En nuestro grupo de estudio, las posiciones del apéndice fueron: pélvica en 125 pacientes (63,4%), retrocecal en 65 (33%), subcecal en seis (3%) y en el lado izquierdo en uno (0,5%).
Según la clasificación de hallazgos macroscópicos, 59 pacientes (29,9%) se encontraron en el estadio I; 40 (20,3%), en el estadio II; 49 (24,9%), en el estadio III; 31 (15,7%), en el estadio IV, y 18 pacientes (9,2%), en el estadio V.
Los resultados de anatomía patológica fueron apendicitis aguda en 196 pacientes (99,5%) y tumor carcinoide en uno (0,5%), este último de sexo femenino, de 9 años de edad.
Las complicaciones fueron menores: cuatro pacientes (2%) presentaron infección del sitio operatorio; dos (1%) evidenciaron seroma; en tres pacientes (1,5%) fue necesario ampliar la incisión en piel más allá del pliegue umbilical. Hasta el momento no se han presentado cuadros de obstrucción intestinal por bridas ni eventraciones. En todos los casos el resultado estético fue óptimo, con gran aceptación por parte del paciente y sus familiares.
La estancia hospitalaria estuvo relacionada con los hallazgos intraoperatorios, 148 pacientes (75,2%) fueron manejados de manera ambulatoria; 31 (15,7%), se dieron de alta a las 48 horas, y 18 (9,1%), a las 72 horas.
En todos los pacientes se realizó seguimiento estricto por consulta externa en el quinto día posquirúrgico para retirar del tutor umbilical, y nueva cita a la semana con los resultados del estudio de anatomía patológica, del cual se recomendó que el paciente y sus familiares tuvieran siempre una fotocopia como prueba de que el paciente había sido operado de apendicitis aguda, para descartar este diagnóstico en caso de presentar algún día dolor abdominal, ya que no existe la guía de una cicatriz en el abdomen.
La técnica quirúrgica siempre la realizaron los autores de manera conjunta o independiente y fue bien tolerada en todos los casos. Se observó una morbilidad del 3%; los cuatro pacientes de infección superficial del sitio operatorio y los dos del seroma respondieron al tratamiento convencional. No se presentó mortalidad.
1 Trabajo presentado como informe preliminar en el Foro Quirúrgico Colombiano del Congreso Nacional “Avances en Cirugía”, realizado en Bogotá del 21-24 de agosto 2001, y como informe final en el Foro Quirúrgico Colombiano y en Cines Clínicos del Congreso Nacional “Avances en Cirugía”, realizado en la ciudad de Cartagena de Indias DT y C del 27-30 de agosto de 2002.
* Profesor de Cirugía, Coordinador del Departamento Quirúrgico, Facultad de Medicina Universidad de Cartagena, Cirujano de Urgencias Hospital Universitario de Cartagena y Clínica Central de Cartagena, Cartagena de Indias, Colombia.
** Profesor Asociado de Cirugía, Facultad de Medicina Universidad de Cartagena, Cirujano Hospital Infantil Napoleón Franco Pareja, Cartagena de Indias DT y C.
