Antes del advenimiento de técnicas no invasivas de imágenes diagnósticas, la radiografía convencional y la arteriografía eran los elementos primarios usados para los paragangliomas del cuello. Los recientes avances en las técnicas de TC, RM, ultrasonografía y medicina nuclear, han extendido el empleo de métodos no invasivos en el diagnóstico preciso de pacientes con sospecha de paragangliomas. Sin embargo, la arteriografía todavía tiene sus indicaciones específicas. Las mejoras tecnológicas en equipos angiográficos y en embolización, han hecho posible una magnífica caracterización vascular, de tal forma que la embolización se ha convertido en práctica corriente para un seleccionado grupo de pacientes con estas lesiones (figura 2).
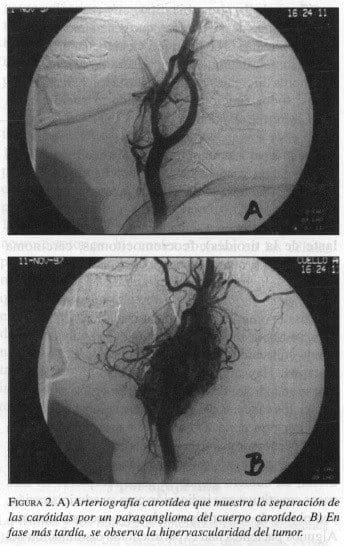
Con estas nuevas modalidades, los radiólogos están en capacidad de cooperar con el clínico en la evaluación de estas neoplasias, ofreciéndoles información relacionada con la localización, extensión e integridad de las estructuras que las rodean.
Tomografía axial computarizada. Los paragangliomas de la cabeza y el cuello son típicamente hipervascularizados; sin embargo, su imagen característica depende del sitio de origen del tumor. El modo de extenderse y la localización de una lesión del paraganglioma timpánico difieren de la del cuerpo carotídeo, aunque histológicamente pueden parecer muy similares. Deben hacerse cortes desde la base del cráneo hasta la entrada al tórax. La angiotomografía evalúa adecuadamente la anatomía y patología arterial y venosa intracraneana (Oszvath, 1997). Estas técnicas son efectivas y, a veces, más sensibles que las imágenes de rutina de la RM para demostrar el compromiso, tanto arterial como venoso, señalando desplazamientos e incluso oclusiones.
En la TC, después de la inyección de un bolo de contraste, los paragangliomas del cuerpo carotídeo aparecen como una masa hipervascularizada, localizada en la bifurcación de la carótida común (figura 3).
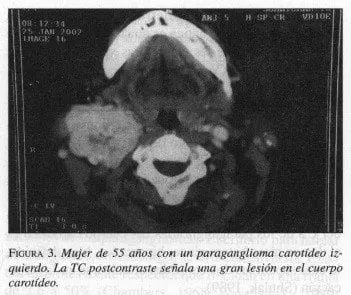
La separación de las carótidas interna y externa (signo de la lira) sugiere un paraganglioma del cuerpo carotídeo (Trimas, 1994). Aunque estas lesiones son típicamente hipervasculares, demostrando un intenso realce, se han informado lesiones avasculares.
Patrones vasculares similares se observan en los paragangliomas vagales; sin embargo, tales lesiones desplazan las arterias carótidas anteromedial y lateralmente a la vena yugular. La extensión hacia el espacio suprahioideo se ve con más frecuencia en los paragangliomas vagales, observándose muy pocas veces en los del cuerpo carotídeo. La TC es la modalidad más útil para la valoración de paragangliomas del hueso temporal (glomus timpánico yugular) y demuestra en forma exquisita detalles óseos del oído medio y foramen yugular.
Resonancia magnética. Las imágenes proporcionadas por la RM permiten la evaluación de estas lesiones, de los tejidos blandos adyacentes y de las estructuras vasculares. La posibilidad para realizar imágenes multiplanas sin reacomodar al paciente es otra ventaja mayor; ayuda a la localización de la masa y discrimina cambios inflamatorios de los tejidos vecinos que la rodean. La RM es más sensible que la TC para las lesiones de la base del cráneo e intracraneanas.
Las imágenes de la RM de todos los paragangliomas, tienen características similares: una masa bien definida, hipointensa, con áreas de señales vacías. Olsen habla de un patrón de sal y pimienta, en todas las lesiones de más de 2 cm de diámetro (Olsen, 1987). La angiorresonancia magnética es una técnica que permite el delineamiento de las estructuras venoarteriales, en forma no invasiva (Vogl, 1994).
Ultrasonido. El ultrasonido tiene un papel más limitado en la evaluación de los paragangliomas; es útil en la evaluación y seguimiento de los paragangliomas del cuerpo carotídeo. El US de escala gris se usa para delinear márgenes, tamaño y localización. La imagen de flujo con Doppler a color es útil para mostrar la naturaleza hipervascular de estas lesiones. Un hallazgo típico del US de los paragangliomas del cuerpo carotídeo es el de una masa heterogénea, hipoecoica, bien definida, la cual separa las dos carótidas al ubicarse en la bifurcación (Shulak, 1989).
El examen con US también demuestra paragangliomas vagales. La lesión puede no ser delineada completamente en forma adecuada, debido a que la mayoría de ellas tiene extensión suprahioidea. El US puede diferenciar paragangliomas vagales de otras lesiones del cuello como nódulos linfáticos, metástasis y anormalidades vasculares. Los estudios con Doppler, se han sugerido como un instrumento que ayuda a diferenciar las lesiones de difícil diagnóstico del cuello. Las anomalías vasculares son detectadas con ultrasonografía duplex y se obtiene alguna ayuda en el examen de masas sólidas, señalando varias características del tumor. Puede demostrar la hipervascularidad y su relación con los vasos carotídeos (Muhm, 1997). También se puede identificar cualquier enfermedad intrínseca carotídea (Hallett, 1998; Iafrati, 1999). Estudios transcraneales con Doppler pueden valorar la dirección del flujo sanguíneo y el flujo en sí, lo cual implica información en relación con la circulación colateral (Iafrati, 1999).
Radionúclidos. Los compuestos radiomarcados que se unen a receptores en los tumores, constituyen el principio para la toma de imágenes con radionúclidos. Una forma de visualizar receptores en los tumores que los poseen es a través del uso de anticuerpos radiomarcados. Otro abordaje es mediante péptidos regulatorios marcados, rápidamente difusibles, con un amplio espectro de acciones mediadas por receptores. La amplia afinidad entre receptores y péptidos, presente en muchas neoplasias, ofrece los blancos moleculares para su diagnóstico y tratamiento.
La somatostatina es un tetradecapéptido presente en los sistemas exocrino y endocrino. El gen humano de la somatostatina se ha identificado en el brazo largo del cromosoma 3 (McCaffrey, 2001). Sus funciones primarias son la regulación de la secreción de hormonas y como un neurotransmisor, cuyas actividades biológicas tienen efectos supresivos sobre el cerebro, hipófisis, intestino, páncreas exocrino y endocrino, glándulas adrenales, tiroides y riñones. La somatostatina es un inhibidor endógeno del crecimiento; identificada primero como un supresor de la hormona del crecimiento derivado del hipotálamo (Brazeau, 1973). Estos efectos biológicos son mediados por unión a receptores específicos de la somatostatina; sus receptores son glucoproteínas de membranas, que generalmente se acoplan a proteínas GTP de unión y exhiben alta afinidad por la somatostatina (Reisine, 1995). Al menos, cinco receptores diferentes de la somatostatina han sido descritos; todos funcionan inhibiendo la adenilciclasa (McCaffrey, 2001).
La más alta concentración de receptores de la somatostatina se encuentra en tumores neuroendocrinos. De este grupo forman parte los paragangliomas, tumores de la hipófisis (tumores secretantes de hormona del crecimiento, tumores secretantes de hormona estimulante de la tiroides), feocromocitomas, carcinoma medular del tiroides y cáncer pulmonar de células pequeñas.
Los tumores neurales como astrocitomas, meningiomas, neuroblastomas y schwannomas contienen la segunda concentración más alta de receptores de somatostatina. Hay algunos otros tumores que apenas sí muestran indicios de estos receptores; en ese aspecto se reúnen los cánceres del seno, el cáncer renal y los linfomas. Por otra parte, existe una intensa positividad en vasos peritumorales del pulmón, seno, riñón y colon. Debido a que la somatostatina tiene efecto vasoconstrictor, un número grande de estos receptores en esos vasos constituye una indicación para su administración, con objeto de causar hipoxia local y necrosis tumoral. Algunos pacientes han experimentado disminución del tamaño de su neoplasia, después de la terapia con octreotide, un análogo sintético de la somatostatina. Esta alta densidad de los receptores en las venas peritumorales puede actuar como un mecanismo de defensa contra la angiogénesis (Reubi, 1994; McCaffrey, 2001). El octreotide, cuando es marcado con un compuesto radiactivo, produce imagen gammagráfica de los tumores que contienen receptores de somatostatina (Trimas, 1994). El pentetreotide es octreotide que ha sido marcado con 111 Indio. Los gammagramas con este elemento suministran información complementaria en relación con el número y tipo de tumores en un paciente. Se debe incluir un scan total del cuerpo. El agente se excreta a través del colon; si existe alguna sospecha de tumores abdominales, son útiles las imágenes tomadas a las 48 y 72 horas después de la inyección.
Además de confirmar el diagnóstico de un tumor neuroendocrino, el pentetreotide es de valor para detectar lesiones distantes, para establecer diferencias en cambios postoperatorios de la enfermedad residual o recurrente, y para tamizaje en personas con riesgo de paragangliomas de tipo familiar.
La 123 I-metayodobenzilguanidina es otro compuesto radiomarcado, que según varios autores (Van Gils, 1990; Lustrin, 2001) se ha empleado para detectar paragangliomas. Estos autores sostienen que la captación celular de este agente es mediada por sistemas específicos y no específicos. Después de la captación, la 123 I-yodobenzilguanidina es depositada en gránulos neurosecretorios, los cuales abundan en las células paraganglionares. Aunque estos tumores pueden ser marcados por este radionúclido, los resultados indican que es menos sensible que el pentetreotide en estudios efectuados por Som (Som, 1996). Estos mismos estudios puntualizan, que si bien es menos útil para el diagnóstico, la 123 I-metayodobenzilguanidina da importante información en aquellos casos en que el tumor es irresecable, convirtiéndose por ese hecho en candidatos para ser tratados por este fármaco.
Diagnóstico por Biopsia Incisional y por Aguja Fina
La clínica y los hallazgos obtenidos con las imágenes diagnósticas son tan característicos, que apenas existe alguna controversia en la necesidad de realizar una biopsia para confirmar el diagnóstico de un paraganglioma carotídeo. La biopsia incisional no es aconsejable por el riesgo de hemorragia incontrolable y la lesión de estructuras neurovasculares adyacentes; además, se puede producir fibrosis y complicar la subsecuente extirpación. Una aspiración con aguja fina puede ser de más valor para excluir, si el diagnóstico no es claro, metástasis a los ganglios o linfomas (Lack, 1977).
El aspirado de un paraganglioma proporciona un extendido de variable celularidad. Las células se encuentran vagamente agrupadas, formando estructuras hacinares o en roseta. Un significativo pleomorfismo puede simular malignidad. El diagnóstico histológico necesita de ayuda inmunohistoquímica.
La malignidad se ha informado en todas las localizaciones de los paragangliomas. El criterio para hablar de malignidad, sin embargo, suscita controversia. Existen informes a este respecto, que fluctúan en una franja de 2.6 a 50% (Chambers, 1968; Warshawski, 1989; Batsaki, 1979). Harrington, en su intento por clasificar las características de malignidad en los paragangliomas del cuerpo carotídeo, estableció como parámetros mitosis con células gigantes, pleomorfismo nuclear e invasión capsular; sin embargo, la mayoría de los autores cree, que en estas neoplasias la apariencia histológica no se correlaciona muy bien con el comportamiento de crecimiento (Dent y col., 1976, Nora, 1988; Hamberger, 1967). La malignidad se determina por la presencia de metástasis. Otros criterios esgrimidos para señalar el carácter de maligno son la recurrencia local y el comportamiento agresivo. La incidencia de metástasis se señala en el 5%, con más frecuencia en los nódulos regionales, pero también se han detectado en cerebelo, pulmón, hueso, tiroides y riñón (Chung, 1979; Brown, 1967). Estas metástasis no deben ser confundidas con paragangliomas primarios en estos órganos (Shamblin, 1971). La linfadenectomía puede ser necesaria. Algunos trabajos hacen énfasis en metástasis, sin que en el cuadro histológico se observen mitosis (Zbaren, 1985).
Diversos estudios han demostrado tendencia familiar en el 10% de todos los casos (Gruffermann, 1980); la transmisión es por predominancia autosómica con penetración variable (Lack, 1977). Cuando se presenta en forma familiar, la tendencia es a la bilateralidad. Dado que no se debe subestimar la agresividad de la enfermedad familiar, es indispensable el diagnóstico temprano de recurrencia eventual y de metástasis. La predisposición genética es un factor de alto riesgo para nuevos crecimientos. Es aconsejable efectuar pruebas a otros miembros de la familia, por la posibilidad de que estén afectados por paragangliomas malignos. Existe controversia si el paciente debe repetir periódicamente una inmunogammagrafía total corporal. Esta técnica puede identificar pequeños conglomerados en crecimiento y en regiones difíciles de investigar con sistemas de diagnósticos convencionales.
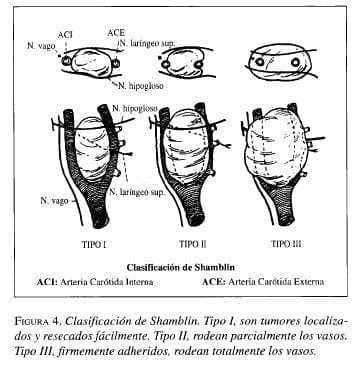
Otro aspecto interesante en el estudio de los paragangliomas del cuerpo carotídeo fue la clasificación que Shamblin hizo en 1971, basado en la relación de estas lesiones con los vasos carotídeos, la cual permite señalar la posible morbilidad que entraña el acto quirúrgico, pero que no estadifica la neoplasia (Shamblin, 1971). En ella se anota que las neoplasias tipo I son pequeñas, bien localizadas y de fácil remoción de los vasos adyacentes, sin trauma significativo de estos (figura 4). Las tipo II, rodean los vasos parcialmente, siendo más adherentes a la adventicia. La disección de este grupo es mucho más difícil, pero aún posible, sobre todo si se utiliza la técnica descrita por Gordon Taylor, posteriormente respaldada por Farrar (Farrar, 1956). Aquellos tumores que tienen como relación íntimas adherencias con la circunferencia completa de la bifurcación carotídea, constituyen el tipo III. Se extirpan con extrema dificultad y, en muchas ocasiones, requieren resección de vasos carotídeos e interposición de una prótesis o injerto venoso en la carótida interna, lo cual se asocia con altas tasas de complicación.