Revisión de Temas
A. E. SANABRIA, MD.
Palabras clave: Empiema postraumático, Hemotórax, Neumotórax, Toracostomía para drenaje cerrado.
El Empiema pleural es una patología de importancia en nuestro medio. De él existen muchos tipos según la causa etimológica. Durante varios años se ha considerado la fisiopatología inflamatoria, como un fenómeno común en todos los tipos de Empiema pleural. No obstante, esta es distinta para el caso del Empiema de origen postraumático. También su manejo difiere ostensiblemente. El interés de este artículo es recalcar en el cirujano las diferencias que existen entre el Empiema postneumónico y el postraumático y establecer algunas pautas para un tratamiento específico del mismo.
Introducción
El Empiema pleural es una entidad infecciosa de incidencia moderada en nuestro medio, de diagnóstico fácil y tratamiento exitoso cuando se logra descubrir a tiempo. Sin embargo, la persistencia del mismo determina la aparición de secuelas con impacto importante en la morbimortalidad del paciente(1).
La mayor cantidad de empiemas ocurren después de una neumonía(2-5). No obstante, existe un grupo específico de empiemas que se desarrollan secundariamente al trauma cerrado o penetrante del tórax o a su tratamiento y que parecen comportarse fisiopatológicamente diferente. Esta diferencia puede determinar un cambio no sólo en los métodos diagnósticos utilizados, sino un giro en el tipo de tratamiento a que deben someterse los pacientes afectados de esta patología. Se intenta recalcar las diferencias entre el Empiema y proponer un esquema de tratamiento diferente para este tipo de afección.
Epidemiología
La incidencia de Empiema en nuestro medio es desconocida y no existen datos acerca de la distribución etiológica del mismo. En la población americana se acerca al 2% de todas las afecciones torácicas y pulmonares. El 50% se deben a derrames paraneumónicos que no se resuelven adecuadamente(6). Además, 10% son secundarios a traumatismos torácicos o al manejo secundario de estos (sonda a tórax)(2,4) (Tabla 1).
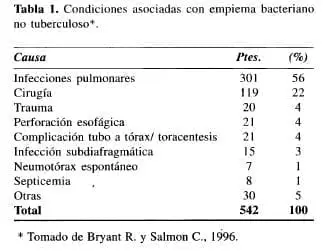
El 5-20% de los pacientes que sufren de traumatismos del tórax y son tratados con tubos de toracostomía, pueden desarrollar un hemotórax coagulado o colecciones torácicas sobreinfectadas (7-10). Se ha determinado que 2-25% de los hemotórax pueden infectarse y terminar en epidemia (8,9,11-18). De aquellos que desarrollan Empiema, hasta el 75% necesitan toracotomía (3, 19, 20). La mortalidad aproximada es de 15-19% (21,22).
Fisiología
La pleura es un tejido metabólicamente muy atractivo. Previamente considerado como un órgano de importancia únicamente en la transmisión de la presión negativa al parénquima pulmonar durante la inspiración, posteriormente se han ido descubriendo otras funciones igualmente interesantes (23). El espacio pleural considerado como virtual y con poca capacidad metabólica, es un espacio real, como se determinó por estudios anatómicos y es importante como órgano de ultrafiltrado y capacidad Inmunológica, similar al peritoneo. Se acepta que el espacio pleural se encuentra permanentemente lleno de una fina película líquida producto de un ultrafiltrado de plasma. Aproximadamente 0.2 ml/kg (24). La producción de este ultrafiltrado se rige por las leyes de Starling con respecto al equilibrio de los líquidos dentro del espacio intravascular, que predicen que la cantidad de líquido que escapa de un capilar es producto proporcional de la diferencia neta de fuerzas que existen dentro del mismo, multiplicadas por una constante de difusibilidad. La fuerza que tiende a sacar líquido del vaso (presión hidrostática), se ve contrarrestada por la presión oncótica derivada principalmente de la concentración sérica de albúmina. La presión hidrostática es mayor en la pleura parietal debido a su irrigación sistémica, lo que determina la transudación de líquido hacia el espacio pleural (25). Sin embargo, al contrario de lo que se pensaba anteriormente sobre la absorción de este líquido por parte de la pleura visceral, la pleura parietal ricamente compuesta de canales linfáticos, es capaz de mantener el equilibrio drenando el líquido producido en un 89% (26, 27) y dejando una cantidad pequeña dentro del espacio pleural, que cumple funciones de lubricación y protección. También el espacio pleural contiene células mononucleares del tipo macrófagos que se encargan de realizar funciones de vigilancia Inmunológica. Estas funciones se ven facilitadas por la escasa cantidad de líquido existente. Cualquier alteración en la fisiología normal conduce no sólo a la acumulación de líquido, sino a la alteración de la función Inmunológica de los macrófagos y , por ende, a la facilitación de la colonización y crecimiento de las bacterias.
Fisiopatología
Se acepta que la fisiopatología de los derrames paraneumónicos que se infectan está determinada por el aumento en la producción de líquido pleural a partir del parénquima pulmonar secundario a un aumento en la permeabilidad vascular por los fenómenos inflamatorios secundarios a la infección neumónica y que esta producción sobrepasa la capacidad de los linfáticos para evacuarlo, permitiendo la creación de un espacio nutritivamente rico dentro de la cavidad pleural que termina sobreinfectándose, usualmente por el mismo microorganismo causante de la neumonía. Además, la presencia del líquido dentro del espacio pleural altera la quimiotaxis y migración de los macrófagos, lo que se ha denominado “imposibilidad para nadar” (impaired jumping) (28) determinado así mayor facilidad para la colonización y crecimiento bacteriano.
Sin embargo, para el caso de los empiemas de origen traumático, estos postulados no se cumplen. Las principales diferencias son (29-31):
- El paciente no sufre ningún fenómeno inflamatorio intrapulmonar al momento del trauma.
- El equilibrio de fuerzas al igual que la permeabilidad vascular no se encuentran alteradas.
- El fenómeno inicial es la producción de un hemotórax o un neumotórax, antes que el de un derrame por ultrafiltrado.
- La fuente de infección proviene del exterior ya sea por el traumatismo mismo (penetrante) o por en manejo específico a que es sometido el paciente (tubo al tórax).
- El microorganismo causante es diferente.
- Las etapas patológicas secuenciales corrientes en el desarrollo de un Empiema postneumónico no se cumplen.
Estas diferencias hacen que el Empiema postraumático se comporte más como un hematoma que se coagula y se infecta por gérmenes externos (hematoma coagulado sobreinfectado) que el de un derrame que se infecta por translocación bacteriana y que, por lo tanto, su manejo tenga que ser más agresivo.
La posibilidad de que se desarrolle una infección del espacio pleural depende de la interacción compleja de varias variables, como resistencias del huésped, grado de contaminación bacteriana, disponibilidad de un medio de cultivo, presencia de cuerpo extraño y otros (8).
Patología
La formación del Empiema postneumónico ha sido dividida patológicamente en 3 etapas de acuerdo con su progresión (32):
Una fase exudativa, caracterizada por la acumulación de líquido en estado fluido secundario a aumento de la permeabilidad de la pleura visceral, con características de exudado, donde existe recuento celular bajo, nivel normal de glucosa y de pH; una fase fibrinopurulenta, que se desarrolla después de 30-48 h, donde ocurre sobreinfección del derrame con depósito de fibrina y “tabicamiento” del derrame; aumento del pH y la glucosa y aislamiento de bacterias; y una fase de organización, donde ocurre reemplazamiento del exudado por fibroblastos con producción de cicatriz y atrapamiento pulmonar. Para el Empiema postraumático, la evolución histopatológica se colige del entendimiento de las fases naturales en la absorción de los hematomas, en este caso un hemotórax libre o coagulado. Allí la colección sanguínea puede tomar dos caminos: el más común, la reabsorción de la colección a partir de los poros de la pleura parietal como cualquier derrame, facilitada por la producción de fibrinolisinas que impiden su coagulación. La segunda vía, la coagulación, ya sea porque la cantidad de sangre acumulada agota rápidamente las reservas de material fibrinolítico o porque éste se encuentra escaso, secundario a cualquier patología previa. La tendencia en estos casos es la de la persistencia del derrame sin posibilidad de infección y la organización del mismo a partir de tejido fibroblástico, determinando la creación de un Empiema en el primer caso o de un hematoma calcificado o un fibrotórax en el segundo (33, 34).
Microbiología
El tipo de microorganismos involucrado en el desarrollo del Empiema postneumónico ha cambiado con relación al uso de antibióticos. Inicialmente producido por Streptococcus pneumoniae y, posteriormente, por Staphylococcus aureus, la proporción ha variado a tal punto que la mayoría de gérmenes aislados son anaerobios (35%) seguidos por infecciones mixtas (41%). Sin embargo, existen diferencias considerables en cuanto al germen involucrado en el Empiema postraumático, donde el microorganismo más frecuente sigue siendo el Staphylococcus aureus, seguido por Gram negativos(4, 18) (Tabla 2 y 3).
 |
 |
Diagnóstico
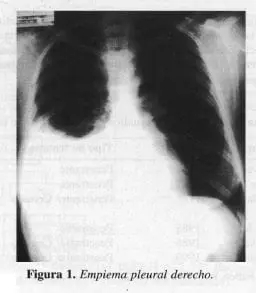
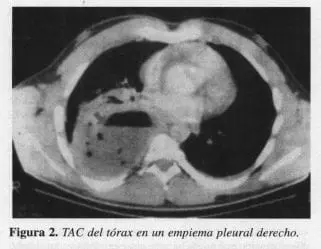
El diagnóstico de los derrames pleurales y su relación con el tratamiento ha estado determinado desde hace décadas por la diferenciación que pueda hacerse entre exudado y transudado. Desde 1980 cuando Light acuñó sus criterios, la diferencia entre exudado y transudado ha determinado el tipo de tratamiento a que debe someterse el paciente, siendo la toracostomía de drenaje cerrado, la elección para la primera y la toracentesis repetida para la segunda. Light revisó sus criterios en 1992 adicionándole algunos parámetros radiológicos y macroscópicos como la presencia de pus o “tabicamientos” dentro de la colección para aumentar la especificidad y rapidez en el manejo. No obstante, tales criterios fueron creados exclusivamente para el Empiema paraneumónico. En el caso del Empiema postraumático, los criterios bioquímicos de Light no han sido validados en presencia de sangre. Aquí, es la presencia de material hemático y su infección agregada la que determina el diagnóstico y el tratamiento. Finalmente, el diagnóstico temprano del hemotórax y su tratamiento precoz es lo que evita el desarrollo de complicaciones como el Empiema (Figuras 1 y 2).
 |
 |
Factores Pronósticos En El Desarrollo Del Empiema Postraumático
Varios estudios se han diseñado para evaluar los factores pronósticos en el desarrollo del Empiema postraumático. Pero aún existe la dificultad en la aplicación de los resultados de tales estudios, debido al pequeño número de pacientes estudiados, a la complejidad de la etiología de los grupos, y a las definiciones clínicas variables.
No obstante, existe consenso en los siguientes criterios(9,10,18):
Drenaje incompleto o persistencia del hemotórax, con la creación de un medio de cultivo en la cavidad pleural y alteración de la función inmune del macrófago
Presencia del tubo de tórax más de 72 h, por permitir una puerta de entrada a los gérmenes, perpetuar la presencia de espacio muerto en la cavidad pleural, disminuir la mecánica ventilatoria y predisponer al desarrollo de complicaciones pulmonares como atelectasia o neumonía.
Postura de múltiples tubos de tórax, por la invasión continuada de un espacio ya violado y potencialmente contaminado
Técnica quirúrgica inadecuada o realización del procedimiento por personal sin adiestramiento, por el maltrato a los tejidos y el tiempo quirúrgico prolongado
Heridas por proyectil de arma de fuego de alta velocidad o presencia de contusión pulmonar, que producen lesiones con gran cantidad de tejido necrótico.
Ingreso en estado de choque (shock), ingreso a UCI y necesidad de ventilación mecánica, todos indicadores de gran severidad de la lesión.
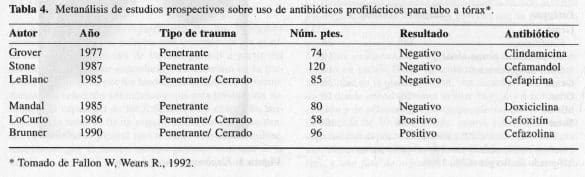
La utilización de antibióticos profilácticos en la colocación del tubo de tórax como factor protector de infección, es un tema discutido. Los estudios no han demostrado una relación estadística lo suficientemente fuerte para determinar su beneficio y se ha mantenido una posición prudente en vista de los posibles riesgos como la selección de cepas más virulentas, la producción de resistencia antibiótica y el factor costo beneficio. En un metanálisis de estudios prospectivos aleatorizados, Fallon encontró una leve diferencia en cuanto a la protección contra el Empiema, ofrecida por los antibióticos, especialmente cefalosporinas de primera generación. En su análisis sugiere la utilización selectiva de antibióticos, teniendo como indicaciones, riesgo alto de contaminación, infección previa establecida, inmunocompromiso de cualquier origen y heridas por proyectil de arma de fuego de alta velocidad. No se encontró evidencia estadística que indique que el sitio hospitalario donde se realiza el procedimiento tenga valor pronóstico (Tabla 4).
Doctor Alvaro Enrique Sanabria Quiroga, R-II de Cirugía General, Facultad de Medicina de la Universidad de Antioquia, Medellín, Colombia.
