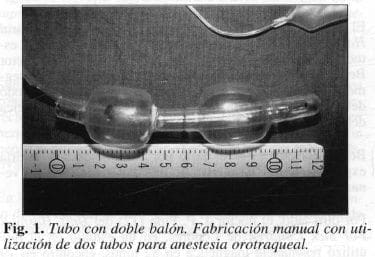
Uso de un Tubo de Derivación con Doble Balón
Tratamiento de 1 Caso y Revisión del Tema
s. MARULANDA, MD, scc; N. MARTIN, MD; H. L. PARRA, MD; S. REY, MD, SCC.
Palabras claves: Vena cava retrohepática (V C R H), Derivación cavoatrial, Derivación auricolocava, Tubo de derivación cavoatrial, Desvascularización hepática “total” transitoria, Sangrado venoso hepático posterior, Trauma de la vena cava.
Las heridas de la vena cava retrohepática y de sus afluentes representan un verdadero reto al cirujano de trauma,debido principalmente al firan volumen que transportan y a la dificultad especial que ofrecen su acceso y control.
En los grandes centros mundiales de trauma estas lesiones tienen una mortalidad que varía entre el 50 y el 100%. El uso de técnicas de derivación cavoatrial mediante la aplicación de tubos fue introducida en 1968. Infortunadamente, esta metodolofiía no ha logrado disminuir sino, al parecer, incrementar la mortalidad de estas lesiones, la cual casi siempre ocurre por exanguinación intraoperatoria. La mortalidad global de 7 dile rentes series, que incluyeron a 115 pacientes fue del 80.4% cuando se usó la derivación; en cambio, la mortalidad descendió al 48.8% cuando se hizo reparo directo en 67 casos pertenecientes a otras 5 series.
Sobre la base de estas juiciosas observaciones es razonable cuestionar el uso de estas derivaciones (shunts). Es probable que haya abuso de las indicaciones del procedimiento y que éste se haga sin tener en cuenta la exigente técnica quirúrgica que él demanda.
En el presente trabajo mostramos el tratamiento exitoso de un caso con herida de la vena cava retrohepática y de las suprahepática izquierda y media, con el uso de un tubo de derivación cavoatrial de dos balones, diseñado y confeccionado por nosotros. Además, se precisa la secuencia de los procesos técnicos para su correcta colocación, y se dan algunas pautas sobre el manejo del sangrado retrohepático.
Introducción
Aunque la mortalidad del trauma abdominal en general, ha disminuido dramáticamente en lo que va de este siglo, no ha sucedido así con las heridas de la vena cava retrohepática la cual permanece letal mente alta (1-5). Existen dos razones fundamentales para que esta mortalidad permanezca elevada: el gran volumen sangUlneo de este vaso y la enorme dificultad para su exposición, control y reparo.
Schrock en 1968 (5) introdujo las derivaciones auricolocavas mediante el uso de tubos para tratar estas heridas. Este sistema no ha colmado las expectativas y su uso ha dejado en la práctica quirúrgica un sabor a frustración. La mayoría de los autores ha logrado mejores resultados sin el uso de estas derivaciones. A nuestro juicio, creemos que se está abusando de sus indicaciones y, además, que cuando están indicadas, no se tiene la suficiente preparación conceptual y técnica para su ejecución.
Este trabajo representa un esfuerzo tendiente a lograr la consecución de los principios que determinan un mejor resultado en el tratamiento de esta entidad. Consideramos que no todo sangrado de apariencia venosa proviene de la región posterior del hígado; por abundante que aquel sea, necesita sin otras consideraciones, una derivación.
Pensamos que el sangrado hepático posterior requiere para su buen manejo una serie de procedimientos secuenciales, desde la maniobra de Pringle hasta la desvascularización hepática “total” transitoria, pasando por el taponamiento perihepático temporal con compresas.
Creemos muy conveniente tener una evaluación de la lesión antes de disponerse a pasar un tubo de derivación. Hay muchas lesiones productoras de sangrado posterior susceptibles de ser tratadas exitosamente sin derivación. Es muy probable que la sola colocación del tubo produzca mayor morbimortalidad que la supuesta lesión por tratar (“shunt ciego”).
Material, Método y Resultados
Se utilizó un tubo de derivación cavoatrial con doble balón, diseñado y confeccionado por nosotros (Fig. 1) para tratar una herida de la vena cava retrohepática y el tronco de la confluencia de la vena hepática media con la vena hepática izquierda.
Caso Clínico
Mujer de 20 años, quien ingresó al hospital San Juan de Dios de Bogotá, pocos minutos después de haber recibido una herida toracoabdominal por proyectil de arma de fuego. Presentaba signos claros de shock (T. A.: 90/40 mm Hg. F c.: 120x’, FR.: 36x’, palidez marcad,,), dolor y distensión abdominales.
Después de la adecuada reanimación fue trasladada al quirófano; la T. A. antes de hacer la incisión de laparotomía, era de 110/70 mm Hg. Al abrir y drenar un hemoperitoneo de aproximadamente 3.000 rnL, la T. A. cayo a 80/40 mmHg. Y se observó un sangrado de apariencia venosa que venía de la cara posterior del hígado. Se colocó una pinza vascular sobre el hilio hepático (manio~ra de Pringle) sin obtener control del sangrado.
Se empaquetó toda la zona perihepática con compresas hasta detener el sangrado; se canalizó otra vena central para infusión de cristaloides a ritmo rápido hasta obtener nuevamente cifras de tensión arterial de 110/70 mmHg.
Conscientes de que estábamos en presencia de una lesión venosa retrohepática decidimos completar la desvascularización hepática mediante la aplicación de pinzas vasculares en la cava arriba de la vena renal izquierda y por encima del diafragma intrapericardicamente, después de haber hecho una esternotomía media. El cierre de estas pinzas sobre la cava fue gradual y con permanente comunicación con el equipo de anestesiólogos, quienes aumentaron la rata de infusión de cristaloides; sin embargo, la T. A. descendió a 70/40 mmHg. y la actividad cardíaca se hizo más débil.
Al retirar el empaquetamiento de compresas, el campo no estaba totalmente exangüe; persistía un sangrado pertinaz, no muy importante pero sí inquietador. Pudimos observar una lesión de la pared lateral izquierda de la vena cava retrohepática a la altura del tronco común de la suprahepática media e izquierda, el cual estaba desinsertado. Inmediatamente se practicó ligadura por separado de la suprahepática media y de la izquierda y se retiraron los segmentos II y III que estaban prácticamente amputados.
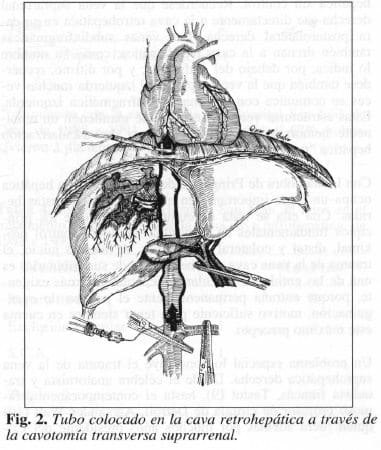
Después de una cavotomía transversa por encima de la vena renal izquierda, se introdujo el tubo de doble balón; cuando éste estuvo colocado, se inyectaron 40 rnL de aire, se suturó la cavotomía y se liberaron las pinzas (Fig. 2). Rápidamente la T. A. subió a 100/60 mmHg y se notó unincremento de la actividad cardíaca. El reparo del defectode la vena cava consistió en sutura primaria de una herida de bordes irregulares que comprometía aproximadamente el 40% de su circunferencia, la cual se efectuó en 30 minutos. Se retiró el tubo desinflado y se suturó la cavotomía. No hubo necesidad de movilizar el lóbulo hepático derecho ya que el compromiso era del perfil izquierdo de la cava y éste quedó bien expuesto al retirar los segmentos II y III.
El postoperatorio se desarrolló sin complicaciones.
Discusión
El tratamiento de las heridas de la vena cava retrohepática y de sus atluentes, continúa siendo un tema de mucha controversia en cirugía de trauma. La mortalidad sigue siendo alta a pesar de todos los esfuerzos e innovaciones técnicas y conceptuales que se han desarrollado. Desde 1968 se han venido utilizando las derivaciones o shunts con resultados muy cuestionables.
Existen varios tipos de estas derivaciones. Algunas de las más usadas son las siguientes:
1. Mediante la colocación de un tubo de argyle 32 a 40 FR. a través de una incisión en la auriculilla derecha progresándolo hasta la cava infrarrenal (Shrock) (5).
2. Mediante la introducción de un tubo con balón, desde la unión safenofemoral hasta ubicarlo en la zona lesionada donde se insufla (Pilcher) (6).
3. Testas (7) ha propuesto con esta misma metodología un tubo pero con doble balón.
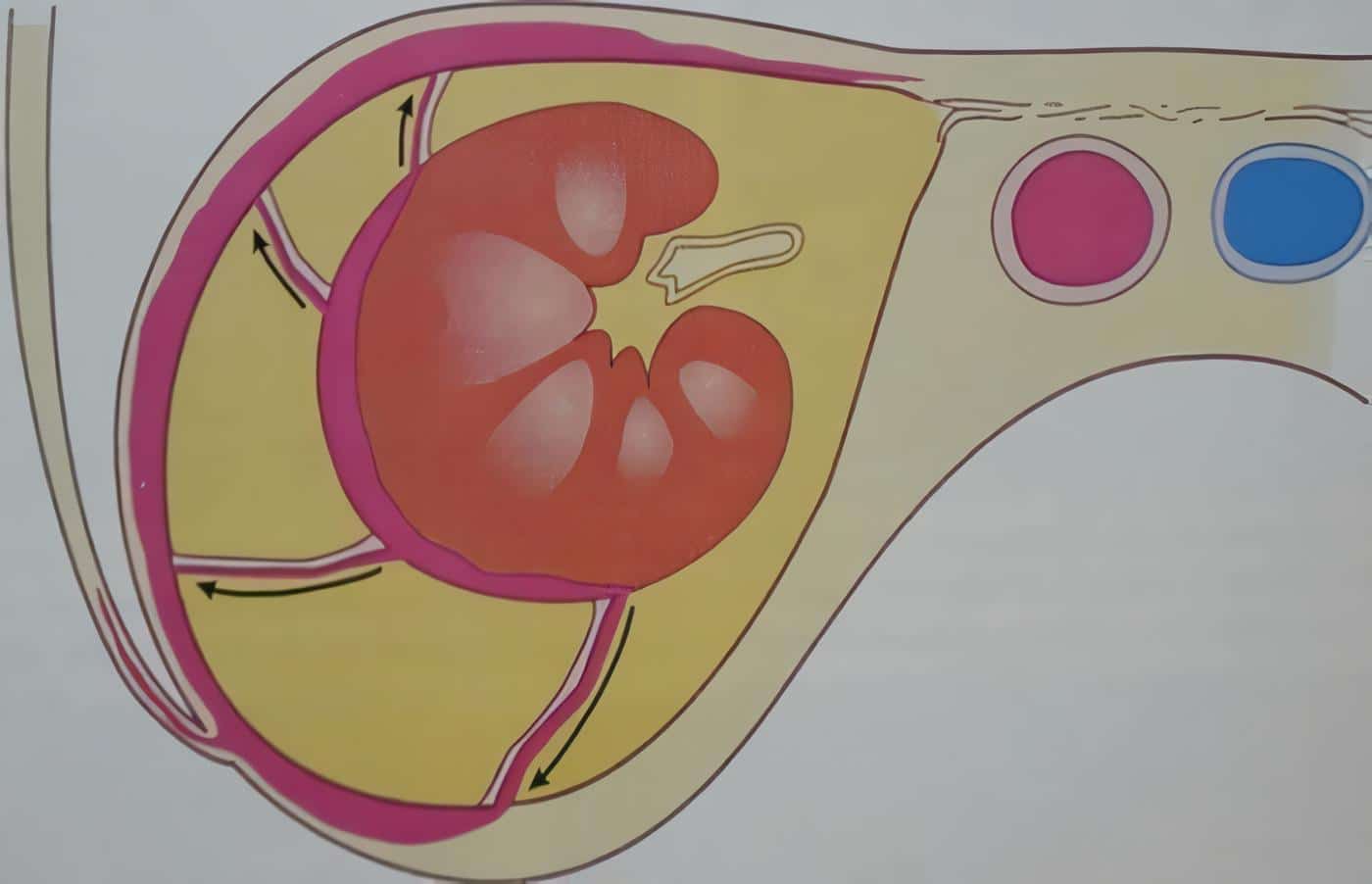
Heaney en 1966 (8) propuso la maniobra de desvascularización hepática “total” transitoria con el fin de controlar eficazmente el sangrado y obtener un campo quirúrgico exangüe, donde se logre ver claramente la anatomía de la lesión y se pueda tomar la decisión sobre la forma más conveniente de efectuar su reparo. Tiene dos inconvenientes; el más importante, que sacrifica de manera trascendental el gasto cardíaco; por esta razón no debe sobrepasar de 20 a 30 minutos. El otro inconveniente por tener en cuenta es el de no producir un control de la hemorragia en el 100%, ya que quedan algunas tributarias de la cava retrohepática sin control. Recuérdese que la vena suprarrenal derecha cae directamente a la cava retrohepática en su cara posterolateral derecha. Las venas subdiafragmáticas también drenan a la cava retrohepática, como su nombre 10 indica, por debajo del diafragma; y por último, recuérdese también que la vena suprarrenal izquierda muchas veces se comunica con la vena subdiafragmática izquierda. Estas estructuras venosas son las que mantienen un remanente hemorragíparo después de una desvascularización hepática “total”.
Con la maniobra de Pringle, la desvascularización hepática ocupa un lugar importante en el tratamiento de estas heridas. Con ella se trata de cumplir con uno de los principios fundamentales de la cirugía vascular: control proximal, distal y colateral a la lesión. A nuestro juicio, el trauma de la vena cava retrohepática y de sus tributarias es una de las entidades vasculares técnicamente más exigente, porque entraña permanentemente el peligro de exanguinación, motivo suficiente para tener siempre en cuenta este máximo precepto.
Un problema especial lo constituye el trauma de la vena suprahepática derecha. Desde el célebre anatomista y tratadista francés, Testut (9), hasta el contemporáneo y famoso profesor de cirugía de Detroit, Alexander Walt (10) quien fuera además por muchos años presidente del Co legio Americano de Trauma, se ha dicho que las venas suprahepáticas nunca se anastomosan entre sí.
Walt exactamente dice, cuando se refiere a una lesión de la vena suprahepática derecha, que la ligadura de esta vena sin resección del área drenada (lóbulo derecho) da como resultado congestión venosa y necrosis y debe evitarse.
El doctor Walt recomienda la reparación de la vena suprahepática derecha, situación casi imposible en la mayoría de las veces, lo que obligaría a la ligadura. En este último caso, la única forma de evitar la subsiguiente “necrosis” del área “no drenada”, sería embarcarse en una formidable operación: la hepatectomía derecha.
El doctor Makoto Beppu (11), del Nishinomiya Prefectural Hospital del Japón, considera que no se han realizado estudios adecuados sobre el drenaje hepático. El doctor Beppu ha utilizado diferentes segmentectomías y subsegmentectomías hepáticas para resecar tumores, sobre todo del lado derecho, con sacrificio de la vena suprahepática derecha sin observar problemas clínicos o bioquímicos.
Beppu considera que el éxito por él obtenido sólo podría explicarse si hay un desarrollo de colaterales entre las venas hepáticas.
Por otro lado, el doctor J. P. Finn (12) del Unit. Hospital For Sick Children de Londres, en un estudio en el que utilizó resonancia magnética en 82 niños, encontró en 19 de ellos la presencia de una vena hepática derecha inferior más grande o igual a la vena hepática derecha superior.
En 2 de estos pacientes se evidenció oclusión de la vena hepática derecha sin evidencia de hipertensión portal. En ellos se demostró drenaje venoso a través de una gran vena hepática inferior derecha. Estos hallazgos sugieren, que las venas hepáticas derechas inferiores cuando están bien desarrolladas actúan como colaterales eficientes y ayudan a proteger el hígado de obstrucciones, ligaduras, válvulas, síndrome de Budd-Chiari, etc., que comprometan las venas hepáticas superiores derechas.
En nuestro Hospital San Juan de Dios, en casos no publicados, se han ligado venas suprahepáticas derechas o izquierdas sin observar, como Beppu (11) ninguna alteración clínica o bioquímica.
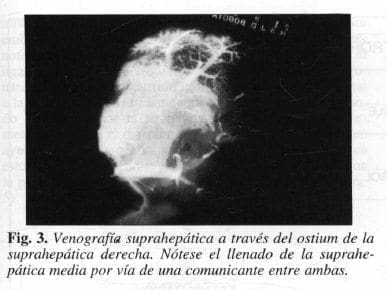
Además, cuando alguna vez pretendíamos inyectar silicona a hígados de cadáveres con la intención de hacer moldes vasculares, al hacer el lavado previo, notábamos que el agua inyectada por la vena suprahepática derecha, prematuramente salía por la vena suprahepática media. La anterior observación nos condujo a formular interrogantes sobre probables comunicaciones entre las venas suprahepáticas.
En varias de estas piezas realizamos venografías hepáticas derechas y observamos llenado prematuro de la hepática media a través de algunas estructuras que a nuestro parecer corresponden a verdaderas anastomosis (Fig. 3).
Sobre la base de las anteriores observaciones, nosotros considerarnos que la ligadura de la vena suprahepática derecha siempre debe ser tenida en cuenta, sobre todo en heridas complejas, sin intentar ningún tipo de resección hepática por este solo hecho. Tampoco intentar colocar derivación si no hay compromiso mayor de la cava.
En la Tabla 1, puede observarse el resultado del tratamiento de las heridas de la V C R H mediante la utilización de derivaciones. Nótese que la mortalidad global es del 80%.
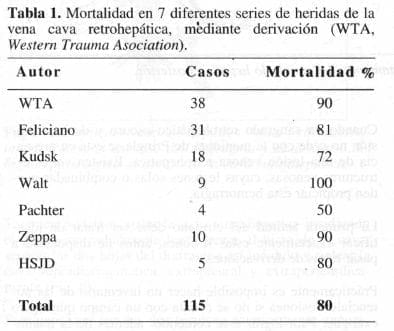
En la Tabla 2, puede observarse que la mortalidad bajó al 49%, cuando no se utilizó derivación.
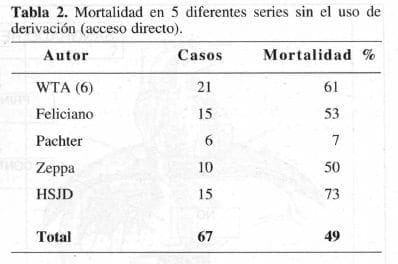
En la experiencia del Hospital San Juan de Dios, de 1982 a 1987, (13) se observó que de 4 pacientes tratados con derivación auriculocava (AC) ninguno sobrevivió. Sola mente hubo dos sobrevivientes de un total de 11 y fueron los que se trataron sin derivación (Tabla 3).
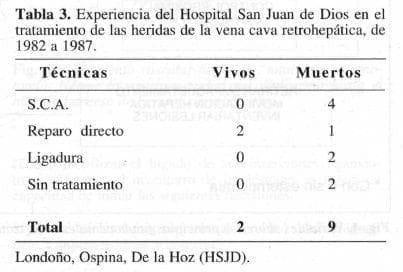
Continuando con la experiencia del Hospital San Juan de Dios, de 1988 a 1991, la mortalidad bajó al 67%, sobrevivieron 3 pacientes de un total de 9 (Tabla 4).

La mayor mortalidad de esta experiencia ocurrió en el grupo de reparo directo; al tratar de llegar a la herida sin control previo (desvascularización hepática total) y sin derivación. Esta tendencia parece haber sido tomada del doctor Leon Pachter de Nueva York (14), quien publicó su experiencia de 5 casos, todos vivos, tratados con reparo directo. El doctor Pachter sigue una vía de acceso directo a la herida de la cava a través del parénquima hepático, con la técnica de la fractura digital.
De dos pacientes a quienes se les practicó la maniobra de desvascularización hepática y reparo sin derivación, uno falleció y el otro sobrevivió.
El caso al que se le practicó la derivación cavoatrial (DCA), corresponde a la paciente motivo de este trabajo.
La atención de este caso, la revisión de nuestra propia experiencia y la de otros autores nos ha conducido a delinear un mejor entendimiento de los principios del tratamiento de las lesiones de la vena cava retrohepática y de sus afluentes (Fig. 4).
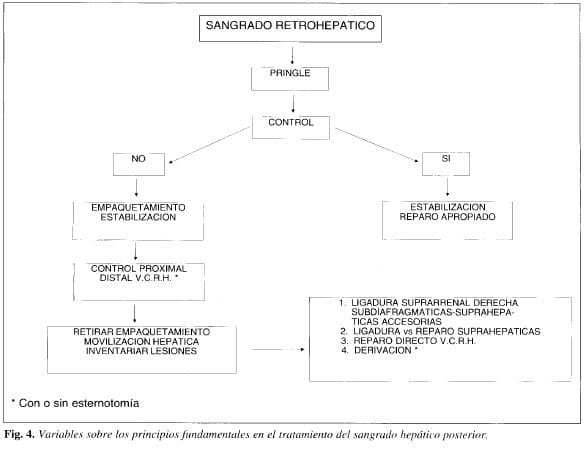
Cuando un sangrado retrohepático oscuro y de baja presión no cede con la maniobra de Pringle se está en presencia de una lesión venosa retrohepática. Existen varias estructuras venosas, cuyas lesiones solas o corpbinadas pueden propiciar esta hemorragia.
La primera actitud del cirujano debe ser tratar de identificar exactamente estas lesiones, antes de disponerse a pasar tubos de derivaciones.
Prácticamente es imposible hacer un inventario de las potenciales lesiones si no se cuenta con un campo quirúrgico exangüe. Para lograr este cometido, además de la maniobra de Pringle, hay que establecer un control proximal y distal de la V C R H. En este momento el paciente debe tener asegurados varios accesos venosos de alto flujo, afluentes de la vena cava superior. Además, el sangrado debe estar controlado mediante empaquetamiento perihepático con compresas.
Como quedó dicho antes, la maniobra descrita clásicamente para ejercer el control superior de la VCRH, ha sido a través de una esternotomía media y pericardiotomía. Sin embargo. nosotros hemos logrado este control sin esternotomía como se múestra en la (Fig. 5). Se ha liberado el ligamento triangular izquierdo y a continuación el coronario, lo mismo ha ocurrido con el falciforme hasta llegar a la cava y obtener nítidamente su perfil izquierdo, cuidando de no lesionar la suprahepática izquierda. Posteriormente, se separa el diafragma hacia arriba y la mano de un ayudante ejerce presión sobre el hígado hacia abajo; en este momento se aísla la cava de izquierda a derecha, con la precaución de no lesionar la suprahepática derecha (Fig. 5)
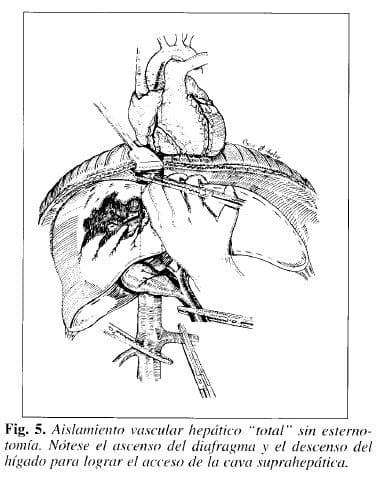
También podemos aislar la cava suprahepática incidiendo el diafragma radial mente hasta llegar al hiato de la cava; separar las dos hojas del diafragma así incidido y rodear la cava supradiafragmática, extrapleural y extrapericardicamente (Fig. 6).
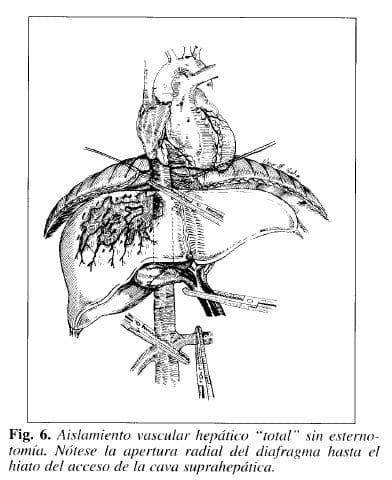
Pensamos que con las dos técnicas anteriormente expuestas estamos ahorrando muchas esternotomías y su inherente morbimortalidad. El número de lesiones venosas retrohepáticas que no requieren esternotomías ni derivaciones si se hacen adecuadamente la desvascularización y movilización hepáticas, no es despreciable.
El próximo paso luego de controlado el sangrado hepático, con o sin esternotomía. es establecer la anatomía exacta de la lesión. Después de retirar el empaquetamiento se pro cede a movilizar el hígado de sus inserciones ligamentosas. Al tener el inventario de las lesiones se estará en capacidad de tomar las siguientes decisiones:
Ligaduras de las venas suprarrenal derecha, subdiafragmáticas y suprahepáticas accesorias.
La lesión de una sola vena suprahepática debe ser tratada con ligadura, aunque sea la derecha, sin intentar hepatectomías por este solo hecho. Las heridas de V C R H, si no son complejas, deben tratar de repararse sin derivación. Muchas veces, hacer una sutura en una cava aislada con un hígado bien movilizado, es más sencillo y menos peligroso que colocar una derivación.Se debe reservar ésta para aquellas heridas de VCRH complejas y cuando se prevea que su reparo se prolongue por 30 minutos o más.
A la actitud de colocar una derivaciéín sin tener en cuenta la estrategia aquí planteada, la hemos denominado “shunt ciego” y debe ser una de las causas que han contribuido para que esta mortalidad permanezca prohibitivamente alta.
Por último, creemos que ante un hematoma retrohepático contenido, en un paciente estable hemodinámicamente, la observación y la historia natural producen mejores resultados que la exploración y los intentos por controlar la potencial y subsecuente hemorragia cataclísmica. Faltan en la literatura estudios que avalen este punto de vista.
Abstract
Wounds that affect the retrohepatic vena cava and its tributary veins represent a true challenge for the trauma surgeon mainly because of the great blood supply carried through these vessels and the difficulty for an adequate access and control due to its localization. Mortality reported by the greatest trauma centers, oscillates between fifty and one-hundred percent.
Cavo-atrial derivation techniques were introduced in 1968 hy appying shunt tuber which led to the apparently unfortunate increase rather than decrease of mortality rates.
The global mortality of 7 difJerent series which includen 115 patietns was 80.4% when the derivative technique was used, and decresed to a 48.8% when a direcit repair was done in 67 patient reported in another 5 series.
On the hasis of these ohsdervations it is reasonahle to question the use qf this procedure and it may be that its indications are ahused when applying it without the carefui analysis (Jf the demanding surgical technique required.
Successfull treatment with the use of a cavoatrial shunt performed with a douhle halloon derivation tube in one patient with lesions (Jf the retrohepatic vena cava and the left and medial suprahepatic veins is presented., along with the sequence (Jf the surgical technique; some standard rules for the management of retrohepatic bleeding are provided.
Referencias
l. Bucchter K. Sereda D. Gómcz G, Zeppa R: Retrohepatic vein injuries: Experience with 20 cases. J Trauma 1989; 29: 1698- 704
2. Cogbil1 T, Moore E, Jurkovich G et al: Severe Hcpatic trauma a multiccnter experience with 1.335 liver injurics. J Trauma 1988; 28: 1433-8
3. Burch J, Feliciano D, Matlox K et al: The atriocaval shunl. Ann Surg 1988; 207: 555-68
4. Cox E et al: Blum trauma to thc Iiver. Ann Surg 1988; 207: 126-33
5. Schrock T, Blaisdel W et al: Management of blunt trauma to thc liver and hepatics veins. Arch Surg 1968; 96: 698-704
6. Pilcher D, Harman K, Moore E: Retrohepatic vcna cava hal10n shunt introduced via the safeno-femoral junction. J Trauma 1977; 17 (11): 837-41
7. Testas, Benichou J et al: Vascular cxc1usion in Surgery of the Liver. Am J Surg 1977; 133: 692-6
8. Haeney J, Stanton W K. Halbert D S, Seidel J: An improved techniquc for vascular isolation of the liver: Experimental study and case reports. Ann Surg 1966; 163: 237-41
9. Testut L, Latarjet A: Anexos del tubo digestivo. En: Tratado de Anatomía Humana. 9a. Edición, Salvat Editores 1977, p. 629
10. Walt A: Lesiones del hígado. En: Operaciones Abdominales. Maingot Ed ., 8a. Edición, Edil. Panamericana 1986. p. 1.533
11. Bepru M et al: Hepatic suhsegmentectomy with segmental hepatic vem sacrifice. Arch Surg 1990; 125: 1170-5
12. Finh J P et al: Inferior rigth hepatic veins: M R assessment of prevalence and potencial clinical significance in children pediatric radiology, 1990; 20: 605-07
13. Londoño E, Ospina J A. De la Hoz J: Heridas de la vena cava. A propósito de un caso. Rev Col Cirug 1988 abr; 3 (1): 17-21
14. Pachter L, Spencer F. Hofsletler S et al: The management of yuxtahepatic. venous injuries without an atriocaval shunt: Preliminary c1inical observations.
Surgery 1986 May; 99 (5): 569- 75
Doctores: Stevenson Marulanda Plata, Pro¡: Asist. del Dpto. de Cirugía; Nodier Martín, Cirujano; Héctor Leonel Parra, Cirujano; Samuel Rey, Cirujano, Hospital San Juan de Dios, Fac. de Med., Unil’. Na!., BOfiotá, D. c., Colombia.