El primer paso para la microcirugía es la colocación del laringoscopio.
Posición del paciente: Existe la creencia generalizada de que el cuello se debe hiperextender, pero esto no es del todo acertado. La espalda del paciente tiene que elevarse, lo mismo que el cuello, con una discreta hiperextensión, y si la intención es llegar a los pliegues vocales, la sola hiperextensión del cuello hace más difícil el procedimiento. La posición debe garantizar el acceso a la laringe con el menor trauma posible (Figura 6).
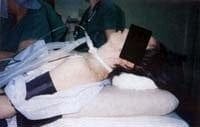 Figura 6. Posición del paciente.
Figura 6. Posición del paciente.
La entrada del laringoscopio implica adecuada protección de la arcada dentaria, que fácilmente se obtiene con gasas ubicadas en los dientes del maxilar superior (Figura 7); hay otros dispositivos como protectores dentales (Figura 8), que en general no ofrecen una adecuada protección porque se rompen con facilidad. El manejo de los labios durante el proceso de introducción del laringoscopio evita que sean aprisionados entre éste y la dentadura, y de esta forma no se producen lesiones. Una muy buena iluminación es indispensable para controlar la punta del laringoscopio y no lesionar la pared posterior de la faringe. Una situación que se presenta con frecuencia es el trauma de dicha zona al comprimir la mucosa contra las vértebras cervicales. Al continuar la laringoscopia, una vez identificada la pared posterior de la faringe, la punta del laringoscopio se debe inclinar hacia arriba para buscar la epiglotis, que es el siguiente punto de referencia (Figura 9). Un error frecuente es continuar introduciendo el laringoscopio sin identificar la epiglotis y se entra entonces al esófago, con la posibilidad de causar complicaciones graves como ruptura del mismo. Si el cirujano no tiene mucha experiencia confunde la luz del esófago con la de la vía aérea y en este momento levanta la punta del laringoscopio, maniobra que es peligrosa porque fácilmente se puede luxar un cartílago aritenoides.
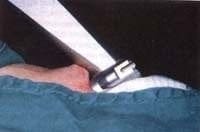 Figura 7. Gasa ubicada en la arcada dentaria superior para evitar lesiones con el laringoscopio.
Figura 7. Gasa ubicada en la arcada dentaria superior para evitar lesiones con el laringoscopio.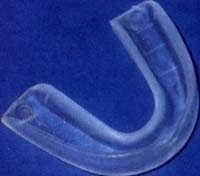 Figura 8. Protector dental.
Figura 8. Protector dental.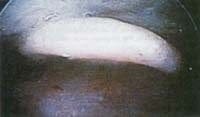 Figura 9. Imagen de la epíglotis una vez levantada la punta del laringoscopio
Figura 9. Imagen de la epíglotis una vez levantada la punta del laringoscopio
Una vez identificada la epiglotis se procede a levantar la misma con la punta del laringoscopio y el siguiente punto de referencia son los cartílagos aritenoides (Figura 10); en este momento se introduce suavemente el laringoscopio y se levanta aún más la punta para encontrar la glotis, acomodando el instrumento con el fin de obtener la mejor exposición posible del campo quirúrgico, fijándolo con su respectivo soporte sobre una superficie firme. No sobra recordar en este momento que es recomendable en todos los casos advertir al paciente acerca de las eventuales complicaciones relacionadas con estos procedimientos; algunas de ellas son:
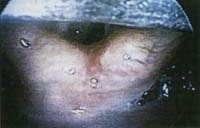 Figura 10. Identificación de los cartílagos aritenoides.
Figura 10. Identificación de los cartílagos aritenoides.
– Lesiones de: los labios, los dientes, o de la articulación de la mandíbula (luxación de articulación temporo-mandibular, que se presenta con mayor frecuencia en pacientes desdentados y de edad avanzada, pero de todas maneras al terminar el procedimiento, y con el paciente en la mesa de cirugía sin elevación de la espalda o del cuello, rutinariamente se debe revisar la oclusión y el estado de las articulaciones temporo-mandibulares).
– Sialectasia, sialadenitis (Figura 11).
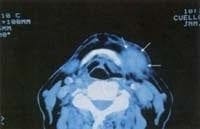 Figura 11. Adenitis submaxilar en un paciente de 75 años de edad, posterior a una laringoscopia directa para lipoinyección de los pliegues vocales.
Figura 11. Adenitis submaxilar en un paciente de 75 años de edad, posterior a una laringoscopia directa para lipoinyección de los pliegues vocales.
– Parestesias de la lengua, usualmente unilaterales, que pueden durar en promedio 4 semanas.
– Parálisis de la lengua, generalmente unilateral, que igualmente pueden tener una duración promedio de 4 semanas.
– Lesiones de la mucosa de la boca o de la faringe, la laringe y el esófago. Las lesiones de las paredes de la faringe pueden favorecer la apertura de los espacios virtuales del cuello y la aparición de enfisema subcutáneo, o, en casos más graves, facilitar la infección de dichos espacios, situación que da origen a complicaciones graves y eventualmente fatales para el paciente; en ocasiones se presentan sangrados, especialmente en la base de la lengua a la altura del pilar anterior, cuando la tracción a ese nivel es excesiva.
Un aspecto fundamental en este punto es la posibilidad siempre existente de obstrucción de la vía aérea, que si bien es cierto se podría presentar con mayor facilidad en procedimientos tales como laringoplastia tipo I, adducción de aritenoides o en las técnicas de inyección, es una complicación potencial de cualquier otra intervención que se relacione con los pliegues vocales, y acerca de la cual el paciente debe estar enterado.
Por todas las razones anteriormente mencionadas, el cirujano tiene que ser cuidadoso, tanto a la entrada como a la salida del laringoscopio.
Manejo de las lesiones que comprometen la mucosa del borde libre
En este caso me refiero a lesiones superficiales de diversos tipos que comprometen la mucosa y que son más importantes si afectan el borde libre. A manera de ejemplo podemos mencionar patologías tales como: pólipos, granulomas, puentes de mucosa, hematomas, pequeñas masas amiloides, quistes y muchas otras patologías que deforman la mucosa y deben ser resecadas. Genéricamente un buen número de estas alteraciones se denomina “nódulos”, término que se utiliza indiscriminadamente para definir las lesiones del borde libre que dan una imagen que es compatible con las descripciones clásicas de los nódulos laríngeos, descripciones que anteceden al uso rutinario de la estroboscopia laríngea como método diagnóstico (2, 3), y que se refieren a esta entidad como el trastorno de voz más común, resultante del abuso o mal uso de la voz, relacionado con tipos de personalidad y otra gran cantidad de variables, conceptos que hacen que se sigan cometiendo errores, sometiendo a los pacientes a largos programas de terapia de voz o a procedimientos quirúrgicos inadecuados. Reportes como los de Kay (4), en los cuales se habla de “nódulos unilaterales”, nos hacen pensar en que esos casos probablemente correspondían a quistes submucosos, que es una de las patologías que con más frecuencia pasa inadvertida dada la facilidad con que se diagnostican nódulos, ya a fuerza de la misma costumbre de hacerlo sin considerar otras opciones. El solo aspecto macroscópico de una lesión, sin el análisis del conjunto de elementos de la historia clínica y el patrón vibratorio, no es suficiente nunca para tener certeza del diagnóstico.
En la Figura 12 vemos el caso típico de los “nódulos”, en una mujer joven que presentaba disfonía persistente a pesar de adecuado tratamiento foniátrico durante varios meses y en quien se demostró la presencia de un quiste submucoso. La experiencia del autor es que los “nódulos”, tal como han sido descritos en la literatura a través de muchos años, no son la patología más frecuente; es más, los pocos casos que podrían encajar en este diagnóstico, luego de una evaluación objetiva bien conducida, nos llevan a la conclusión de que la imagen que vemos corresponde a cambios estructurales específicos diferentes a los nódulos, y no exclusivamente a la consecuencia de un mal uso de la voz. El caso más frecuente es el de la laringitis crónica asociada a reflujo gástrico con manifestaciones extra-esofágicas. Es obvio que en el lugar del borde libre con mayor trauma se presentará una lesión, pero si se revisa la laringe cuidadosamente se puede descubrir que lo que percibimos como “nódulo” es simplemente la punta del iceberg, ya que en general existe compromiso difuso de todo el borde libre, tal como se puede ver en la Figura 13. En estas condiciones el plan de manejo se dirige a controlar el proceso inflamatorio atacando la causa, y con frecuencia el solo tratamiento correcto de la enfermedad por reflujo cambia radicalmente el panorama. Ninguna lesión de este estilo puede considerarse quirúrgica, y el hecho de que no se obtenga mejoría con terapia de voz no es motivo para sugerir cirugía, a menos que se considere con buen criterio otra posibilidad diagnóstica para la cual sea indispensable el tratamiento quirúrgico, como es el caso de los quistes.
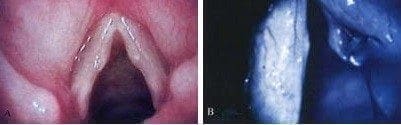 Figura 12. a. Paciente con diagnóstico de “nódulos”. b. La misma paciente durante la intervención. Se observa la presencia de un pequeño quiste submucoso en el borde libre del pliegue vocal derecho.
Figura 12. a. Paciente con diagnóstico de “nódulos”. b. La misma paciente durante la intervención. Se observa la presencia de un pequeño quiste submucoso en el borde libre del pliegue vocal derecho.
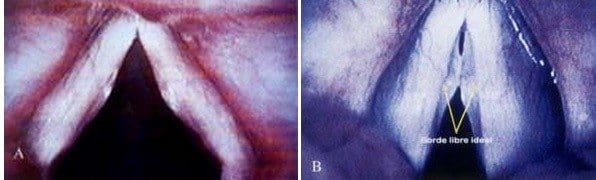 Figura 13. a. Paciente con diagnóstico de “nódulos” sin adecuada respuesta al tratameitno foniátrico. b. El examen cuidadoso bajo luz estroboscópica demuestra la deformidad de todo el borde libre de ambos pliegues como consecuencia de edema difuso secundario a laringitis crónica por reflujo gástrico.
Figura 13. a. Paciente con diagnóstico de “nódulos” sin adecuada respuesta al tratameitno foniátrico. b. El examen cuidadoso bajo luz estroboscópica demuestra la deformidad de todo el borde libre de ambos pliegues como consecuencia de edema difuso secundario a laringitis crónica por reflujo gástrico.
Los errores de diagnóstico favorecen los errores de manejo. Por una parte tenemos el paciente que no mejora adecuadamente con terapia de voz, y que recibe además tratamiento con esteroides y en muchas ocasiones con antihistamínicos, con la falsa creencia por parte del médico de que puede haber componentes alérgicos en el cuadro clínico. Los descongestionantes en general no están indicados para el manejo de disfonías dado que producen resequedad de la mucosa y empeoran la situación. En segundo lugar, si bien es cierto que la evidencia en cuanto al papel del reflujo gástrico y la enfermedad laríngea es más fuerte cada día, el tratamiento empírico de una eventual enfermedad por reflujo gástrico no está indicado; la relación causa-efecto se ha de establecer con certeza, principalmente debido a que el reflujo con manifestaciones extraesofágicas es de más difícil manejo, sin olvidar que es una entidad crónica e incurable, en la cual, en casos seleccionados se logra obtener gran beneficio mediante el manejo quirúrgico (fundoplicatura endoscópica).
Tampoco existe justificación para el reposo absoluto de la voz, dado que se trata de recuperar función y el reposo vocal va en contravía de este concepto. Es más adecuado hablar de reposo relativo con buena orientación por parte del foniatra en cuanto al adecuado uso del instrumento vocal.
Desafortunadamente se presenta otro error frecuente, que es el diagnóstico equivocado de lesiones de la mucosa que son de origen neoplásico y son evaluadas con ligereza, remitidas a tratamiento foniátrico, o tratadas como procesos inflamatorios, lo que sólo favorece el crecimiento de tumores que en un buen porcentaje de los casos podrían ser curados, de establecer la terapia correcta en el momento apropiado. Es por eso que vale la pena insistir en la necesidad de un proceso diagnóstico sistemático y objetivo.
En fonocirugía el pilar fundamental está en la certeza del diagnóstico, y a menos que cambiemos los conceptos, se seguirán cometiendo errores en el manejo de los pacientes.
En relación ya con los procedimientos para las lesiones de la mucosa, tal como se ilustra en la Figura 14, en la cual se observa la presencia de un tumor amiloide superficial localizado en el pliegue vocal izquierdo, este tipo de patología no da la opción de manejo sin comprometer la mucosa del borde libre, y por tanto se debe actuar de manera conservadora. En general el principio básico es, como se mencionó anteriormente, la revisión de la laringe antes de resecar tejido. Es aconsejable la retracción cuidadosa de la lesión con unas pinzas atraumáticas para determinar el verdadero compromiso del borde libre, posterior a lo cual se inicia la resección con tijera (Figura 15), teniendo en cuenta que no se puede realizar el corte a ras con el borde libre por el peligro de generar una pérdida de tejido que luego de la cicatrización produzca una incompetencia glótica, o zonas de rigidez de la mucosa (Figura 16). El corte se hace dejando un margen de mucosa para evitar estas complicaciones.
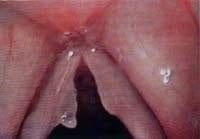 Figura 14. Tumor amiloide superficial del pliegue vocal izquierdo.
Figura 14. Tumor amiloide superficial del pliegue vocal izquierdo.
 Figura 15. Resección del tumor mediante tracción hacia la línea media.
Figura 15. Resección del tumor mediante tracción hacia la línea media.
Se deja un margen en la línea de corte para no comprometer la integridad del borde libre.
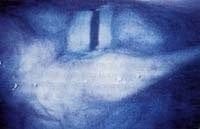 Figura 16. La foto ilustra el caso de un paciente en quien se realizó una resección agresiva de la mucosa del pliegue vocal derecho por una lesión benigna. Nótese la diferencia del tamaño del cuerpo de los pliegues. La incompetencia glótica es evidente.
Figura 16. La foto ilustra el caso de un paciente en quien se realizó una resección agresiva de la mucosa del pliegue vocal derecho por una lesión benigna. Nótese la diferencia del tamaño del cuerpo de los pliegues. La incompetencia glótica es evidente.
Hay otras condiciones en las cuales la deformidad del borde libre es marcada, como puede suceder en casos de laringitis crónica asociada a reflujo gástrico con manifestaciones extra-esofágicas (Figura 17), situaciones en las que se remodela la mucosa cuidadosamente, teniendo la precaución de mantener indemne la arquitectura del borde.
 Figura 17. Paciente de 33 años de edad con disfonía (ronquera, diplofonía) progresiva, secundaria a una enfermedad por reflujo gástrico causada por una gastroparesia severa. El borde libre presenta una deformidad importante, como se puede observar en la revisión practicada antes de remodelación microquirúrgica de los pliegues.
Figura 17. Paciente de 33 años de edad con disfonía (ronquera, diplofonía) progresiva, secundaria a una enfermedad por reflujo gástrico causada por una gastroparesia severa. El borde libre presenta una deformidad importante, como se puede observar en la revisión practicada antes de remodelación microquirúrgica de los pliegues.
En condiciones especiales, tales como masas polipoides hemangiomatosas, además de la resección de la masa, es prudente revisar cuidadosamente el pliegue donde se encuentra la misma, pues con frecuencia se puede observar un vaso sanguíneo que “alimenta” al pólipo y que requiere cauterización con láser de CO2.
Edema de Reinke
No existe una técnica ideal para el manejo del edema de Reinke. El paso inicial, como siempre, es la precisión en el diagnóstico, pues esta es una entidad que por sus características puede variar desde el compromiso difuso del espesor del pliegue (Figura 18), hasta la presencia de masas multilobuladas que hacen más complicada la corrección quirúrgica (Figura 19). En términos generales, para los casos de compromiso difuso del espesor del pliegue lo mejor es remodelar el mismo teniendo en cuenta que por el aumento exagerado de su volumen el borde libre debe preservarse a toda costa.
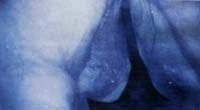 Figura 18. Edema de Reinke.
Figura 18. Edema de Reinke.
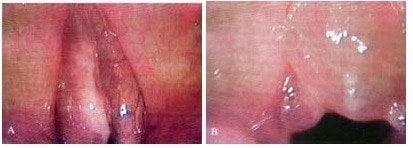 Figura 19. a. Imagen de estroboscopia durante la fonación en una paciente con diagnóstico de Edema de Reinke.
Figura 19. a. Imagen de estroboscopia durante la fonación en una paciente con diagnóstico de Edema de Reinke.
b. Al pedir a la paciente que tosiera se observó la aparición de una gran masa subglótica dependiente del pliegue vocal derecho.
El paso inicial es la práctica de una incisión longitudinal en la cara superior del pliegue (Figura 20), la cual debe hacerse hacia el ventrículo y no hacia el borde libre, pues al retirar el material que ocupa el espacio de Reinke va a haber una mucosa redundante que necesita ser remodelada y la incisión debe definitivamente quedar ubicada en la cara superior, o de lo contrario se puede afectar el borde libre.
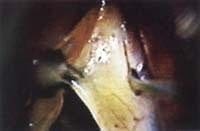 Figura 20. Incisión
Figura 20. Incisión
Una vez terminada la incisión se revisa el espacio de Reinke y se retira el material allí alojado. Concluido este paso, con pinzas atraumáticas se retrae la mucosa por el borde interno de la incisión sobre la cara superior del pliegue y se determina la cantidad de la misma que se puede resecar, proceso que generalmente se hace con tijeras pero que también es posible hacerlo con láser (Figura 21). Una vez terminada la remodelación se reposiciona la mucosa sobre la cara superior y se verifica la integridad del borde libre (Figura 22). En el postoperatorio, teniendo en cuenta la fisiología de la vibración, la presión subglótica empujará el borde libre hacia arriba y a la mucosa por encima de éste en sentido externo (hacia el ventrículo) y se encargará de mantener los tejidos en la posición adecuada. En el Edema de Reinke no es aconsejable operar ambos pliegues al tiempo. En general los resultados de la voz para los pacientes son satisfactorios con el manejo de un solo lado (se escoge el que esté en peores condiciones), y en caso de que sea necesario, se puede programar una segunda intervención.
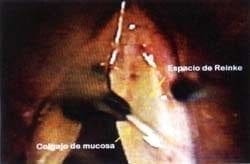 Figura 21. Remodelación de la mucosa en la cara superior.
Figura 21. Remodelación de la mucosa en la cara superior.
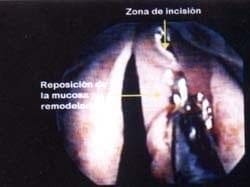 Figura 22. Reposición de la mucosa una vez terminada la remodelación. El borde libre no ha sido afectado.
Figura 22. Reposición de la mucosa una vez terminada la remodelación. El borde libre no ha sido afectado.
El principio de la técnica arriba descrita es aplicable a ciertos tumores submucosos benignos como es el caso que se ilustra en la Figura 23, que corresponde a un tumor amiloide submucoso del pliegue vocal izquierdo. La tendencia de todo cirujano es resecar estas masas traccionándolas y cortando por su lugar de implantación, pero, como lo demuestran los resultados del caso que acabamos de mencionar, esto es un grave error. La conclusión es, entonces, que se debe proteger por encima de todo la integridad del borde libre.
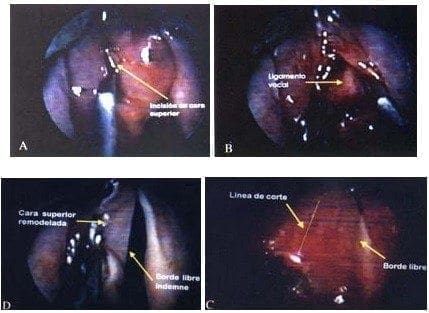 Figura 23. a. Paciente de 52 años quien presenta una gran masa submucosa en el pliegue vocal izquierdo que corresponde a un tumor amiloide. Se practica incisión longitudinal en la cara superior, hacia el ventrículo. b. Una vez resecada la masa en su totalidad, se revisa la cavidad pudiendo identificar el ligamento vocal. c. Se remodela la mucosa de la cara superior realizando el corte con Láser de CO2. d. Se reposiciona el colgajo de mucosa manteniendo intacto el borde libre.
Figura 23. a. Paciente de 52 años quien presenta una gran masa submucosa en el pliegue vocal izquierdo que corresponde a un tumor amiloide. Se practica incisión longitudinal en la cara superior, hacia el ventrículo. b. Una vez resecada la masa en su totalidad, se revisa la cavidad pudiendo identificar el ligamento vocal. c. Se remodela la mucosa de la cara superior realizando el corte con Láser de CO2. d. Se reposiciona el colgajo de mucosa manteniendo intacto el borde libre.
