Presentación de dos Casos
Drs. Hugo Trujillo S.1 y Jorge Mejía C.2
1Profesor de Pediatría U. de A., U. P. B. Investigador de la Corporación de
Investigaciones Biológicas (CIB). Medellín.
2Profesor de Pediatría U. de A. Pediatra de la Clínica Medellín
Presentamos dos casos de enfermedad de Kawasaki con problemas en su diagnóstico y manejo.
El primero con dificultades en el diagnóstico, es una niña de doce años con diagnóstico inicial de Leptospirosis debido a un cuadro clínico de hepatitis con exantema, irritación conjuntival, antecedente de contacto con animales en una granja y serología positiva para leptospira. Mejoró con tratamiento de ampicilina venosa pero una semana después presentó descamación intensa en las manos y trombositosis con elevación de los reactantes de fase aguda. Se le diagnosticó un Kawasaki asociado se maneja con inmunogamaglobulina venosa y aspirina con mejoría, hasta el momento no ha presentado aneurismas de las coronarias. Se discute este y otros diagnósticos diferenciales.
El segundo caso de difícil manejo es un niño de quince meses, con un cuadro clínico característico de Kawasaki pero con tratamiento difícil, quien mejoró inicialmente con una dosis de inmunogamaglobulina venosa. Presentó una semana después reactivación de la enfermedad no respondiendo a una segunda dosis de inmunogamaglobulina venosa ( IGV ) y desarrollando una reaparición de los síntomas con miocarditis que respondió muy bien a un bolo de metílprednisolona seguida de prednisolona oral. No ha presentado anorismas de las coronarias hasta el momento. Se comenta esta modalidad de tratamiento en esta enfermedad.
Palabras clave :
Enfermedad de Kawasaki, diagnóstico, tratamiento KW: Kawasaki, IGV: Inmunogamaglobulina venosa, PCR: Proteina C reactiva, ESR: Eritrosedimentación globular, Kawasaki reactivado: reaparición de los síntomas dentro de los tres meses de iniciada la enfermedad. Kawasaki refractario: aquel que no mejora luego de repetir la inmunogamaglobulina una o más veces. Kawasaki en recaída: reaparición de la enfermedad luego de tres meses de haberse normalizado el paciente.
Introducción
La enfermedad de Kawasaki es una nueva patología pediátrica, descrita hace 35 años por el Dr. Tomisaku Kawasaki, en el Japón. Es una vasculitis febril aguda sistémica, autolimitada, que afecta principalmente a niños menores de 5 años y que se manifiesta por un cuadro febril agudo y prolongado. Su etiología se desconoce aunque parece ser de origen múltiple, probablemente infeccioso y que si no se trata adecuadamente puede complicarse de aneurismas, que cuando ocurren en las coronarias pueden ser fatales (1, 2).
Presentamos dos casos interesantes, uno de diagnóstico diferencial difícil con Leptospirosis y otro refractario al de tratamiento con inmunogamaglobulina venosa (IGV),
Presentación de Casos en la Enfermedad de Kawasaki
Caso No. 1
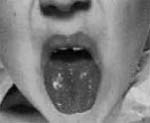
Niña de 12 años que ingresó al servicio de urgencias el 11-01-02, porque hacia seis días estando en Estados Unidos de vacaciones en una granja, comenzó a presentar fiebre, dolor abdominal difuso, vómito, cefalea, dolor en todo el cuerpo, rinitis, conjuntivitis y un exantema que le apareció al segundo día de estar enferma y que se inició en la cara, región retroauricular y descendió al resto del cuerpo. Antecedentes personales (AP.): rinitis alérgica, vacunación completa para su edad. Examen físico (EF.): peso 47 Kg., frecuencia cardíaca (FC.) 90 por minuto.
Cardiopulmonar normal. Abdomen normal. Eritema en forma de parches en abdomen y extremidades. Se sospecha sarampión, sinusitis y se hospitaliza para estudio. Dos días después se observó ictérica, sin hepatoesplenomegalia, con eritema en zona palmo-plantar, no se encuentran adenopatías. Se sospechó dengue, mononucleosis, hepatitis A, leptospirosis, citomegalovirus, enfermedad de Kawasaki.
Exámenes de laboratorio el 13-01-02:
Leucocitos 12.900/mmc, neutrófilos 63.9%, linfocitos 10.3%, monocitos 6.8%, basófilos 2%. Plaquetas 370.000 mmc. Eritrosedimetación 70 mm/hr. PCR 9.98 mg/dl. Bilirrubina 5.23 mg%, bilirrubina directa 4.03mg%. Transaminasas glutámico pirúvicas (ALT) 223 U, transaminasa glutámico oxaloacéticas (AST) 130 U. Orina: bilirrubina positiva. IgM negativa para dengue, mononucleosis, hepatitis A y citomegalovirus. IgG positiva para leptospira ³ 1: 160 (+ > 1:80), IgM 1:40 (+ ³ 1:40).
Se trató con ampicilina venosa con el diagnóstico inicial de leptospirosis. Mejoró y fue dada de alta el 17-01-02. El 22-01-02 en una revisión se le encontró aún con decaimiento y dolores de cabeza, ojos y estómago, además de abundante descamación de manos y pies. Este hallazgo hizo pensar en el diagnóstico de Kawasaki.
Esta presunción se confirmó por el aumento de las plaquetas, el 17-01-02 a 536.000 mmc y la persistencia de ERS alta 87 mm. Se rehospitalizó y se le aplicó IGV 2 gm por Kg., distribuida en tres días. Un ecocardiograma fue normal. La niña mejoró. El 06-02-02 las plaquetas bajaron 461.000 por mmc. y la ERS a 76 mm. El 05-03-02 estaba bien clínicamente, plaquetas 381.000 mmc, ERS 24 mm, PCR 0.76 mg/dl. El 26-04-03 informa que va bien pero presenta caída del cabello moderada. Plaquetas 365.000 mmc., ERS 10 mm. El 10-05-02 clínicamente normal, ecocardiograma normal.
Caso No. 2
Niño de 15 meses, 10 kg de peso, quien fue hospitalizado el 15-03-02, por presentar fiebre muy alta de 5 días de evolución, decaído, irritable, anoréxico, con conjuntivitis, adenopatías cervicales, exantema tipo escarlatina muy pruriginoso, edema de manos y pies.
Laboratorio: Leucocitos 13.100 mmc, neutrófilos 70%, Plaquetas 360.000 mmc., ERS 98 mm, PCR 9.54/dl. Se le diagnosticó Kawasaki, se le aplicó IVG 2 gm por kg el 16-03-02 y se le ordenó aspirina 200 mgr c/6 horas oral. El ecocardiograma fue normal. En 48 horas estaba afebril y mucho mejor. Salió bien el 21-03-02.
El 25-03-02 se reactivo (se denomina así la reaparición de los síntomas dentro de los 3 meses de iniciada la enfermedad) con fiebre, dolores en el cuerpo, malestar, desgano.
El 27-03-02 al examen conjuntivitis, labios secos, faringitis leve, lengua normal, dolor en manos y pies, brote de ronchas en brazos.
Se hospitalizó nuevamente en esa fecha y se le aplicó otra dosis de IVG y siguió con la aspirina.
Lea También: Enfermedad de Kawasaki, Discusión
Como continuara el 31-03-02 con fiebre alta, dolores generalizados, anorexia y mal estado y con ritmo de galope, se sospechó miocarditis y se le ordenó un pulso de metilprednisolona (solumedrol) de 300 mgr (30mg/kg) diluido en 100 ml de dextrosa al 5% y una segunda dosis de IVG. Esta última no se le pudo aplicar por pérdida del acceso venoso e imposibilidad de canalizar uno nuevo.
Como el paciente respondiera dramáticamente al solumedrol, con desaparición del ritmo de galope y de la fiebre, se continuó el tratamiento con fosfato de prednisolona oral (Fisopred) 5 mgr cada 6 horas. El 02-04-02 salió para la casa afebril, con mejor apetito, menos edemas, brote y caminando. La ecocardiografía fue normal.
Se le prescribió un programa de prednisona diaria por 3 semanas y después reducirla gradualmente por 6 semanas. El 29-04-02 continuaba muy bien pero en esa fecha presentó un brote tipo sudamina con mucho prurito que le duró hasta el 22-05-02. El 06-06-02 desapareció la cara de luna debida a los esteroides. El 12-06-02 tenía 8.800 leucocitos, neutrófilos 46%, ERS 8 mm, PCR 5 mgr/L, plaquetas 432.000 mmc y posteriormente estas bajaron a 350.000 mmc