Ubier Eduardo Gómez Calzada M.D.
Médico Especialista en Toxicología Clinica
Profesor Universidad de Antioquia
Hugo Gallego M.D.
Toxicólogo Clínico
Profesor Universidad de Antioquía
Generalidades de la Metahemoglobinemia:
La metahemoglobina es un tipo de hemoglobina en la cual el átomo y hierro inmerso en la molécula de heme ha dejado de estar reducido (Fe++) y ha pasado a estar oxidado (Fe+++). Este pequeño cambio en la molécula del heme imposibilita un adecuado transporte de oxígeno.
El estrés oxidativo secundario a causas exógenas como drogas o toxinas, tiene la capacidad de oxidar el hierro de la molécula del heme y aumentar los niveles basales de metahemoglobinemia, con la respectiva disminución en el transporte de oxígeno y la presencia de síntomas como la cianosis.
La mayoría de los pacientes que consultan al servicio de urgencias por cianosis, presentan una patología respiratoria que les impide oxigenar la hemoglobina. Este tipo de patologías se diagnostican con un adecuado examen físico, la realización de gases arteriales con una PO2 disminuida y, generalmente, la cianosis mejora con la aplicación de oxígeno adicional.
Diagnóstico:
La cianosis por metahemoglobina se presenta cuando el 10% de la hemoglobina se encuentra en forma de metahemoglobina, y esta no responde a la aplicación de oxígeno adicional.
Por lo tanto el diagnóstico de metahemoglobinemia se realiza ante el antecedente de ingesta de una sustancia que pueda desencadenar estrés oxidativo, la ausencia de una patología cardiopulmonar, la poca a la oxigenoterapia, una PO2 normal (mide el oxígeno disuelto en la sangre) y un color achocolatado en la muestra de sangre.
La pulso-oximetría en presencia de una metahemoglobinemia es normal, dado que las longitudes de ondas utilizadas en los pulsoxímetros no alcanzan a diferenciar la hemoglobina oxigenada de la metahemoglobina. El CO-oxímetro es un aparato experimental que sí diferencia los distintos tipos de hemoglobina. También es frecuente encontrar hemólisis asociada a metahemoglobinemia, especialmente, en menores de 6 meses.
Causas de metahemoglobinemia Puede presentarse metahemoglobina secundaria a:
1. La presencia de mutaciones en la cadena proteica de la hemoglobina que aumenten la susceptibilidad a la oxidación del grumo heme (ej. Hemoglobina tipo M).
2. Deficiencias hereditarias de las enzimas encargadas normalmente de reducir la hemoglobina oxidada (Deficiencias de la metahemoglobina reductasa).
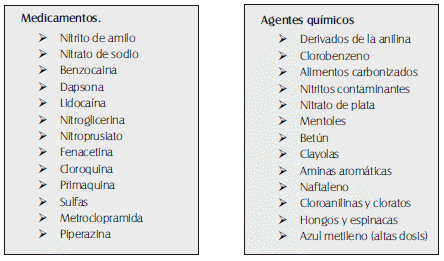
3. Exposición a estrés oxidativo secundaria a la ingesta de medicamentos o tóxicos que aumenten la rata de oxidación de la hemoglobina, superando la capacidad reductora de los mecanismos fisiológicos. Entre las sustancias capaces de generar estrés oxidativo con aumento de los niveles de metahemoglobina tenemos los siguientes:
Tabla 50. Agentes productores de metahemoglobinemia
Laboratorio:
Se solicita cuantificación de metahemoglobina y se correlaciona aproximadamente así:
Niveles de 15% o menos: paciente usualmente asintomático
15 – 20%: sintomatología moderada y cianosis
20 – 45%: marcada cianosis y mayor sintomatología
45 – 70%: severa cianosis y severa sintomatología
Mayor de 70% : usualmente letal.
Además, se debe solicitar hemoleucograma, extendido de sangre periférica en busca de cuerpos de Heinz, pH y gases arteriales, ionograma, pruebas de función hepática y renal, Rx de tórax y electrocardiograma.
Tratamiento:
1. ABC.
2. Medidas de descontaminación cuando se sospecha la ingesta de alguna sustancia metahemoglobinizante.
3. Azul de metileno tiene la capacidad de reducir la metahemoglobina a hemoglobina y el cofactor es el NADPH proveniente de la vía de la glucosa 6-fosfato deshidrogenasa. Esta conversión es mediada por la enzima NADPH metahemoglobina-reductasa.
Indicado cuando se presentan niveles superiores al 20% de metahemoglobina.
Presentación: Amp. 10mg/ml (1%), ampollas por 5ml.
Dosis: 1-2 mg/kg (0.1-0.2 ml/kg de solución al 1%) IV diluido en solución salina lento en 5 min. Y se repite dosis a los 30-60 min. según sea necesario (ver tabla de antídotos).
No repetir si no responde después de la segunda dosis.
Se pueden utilizar dosis repetidas cada 6 horas en el caso de tener una sustancia metahemoglobinizante de larga vida media (ej. Dapsona) y que se haya obtenido mejoría con la aplicación de la dosis inicial de azul de metileno.
Recordar que dosis mayores de 7mg/Kg de azul de metileno en menos de 5 horas, puede ocasionar como efecto paradójico mayor formación de metahemoglobina.
En caso de no obtener respuesta en la primera hora sospechar las siguientes entidades:
Déficit de Glucosa 6 fosfato deshidrogenasa.
Déficit de NADPH-metahemoglobina reductasa.
Hemoglobina M.
Sulfohemoglobina.
4. Vitamina C puede revertir la metahemoglobinemia por una vía metabólica alterna. Es de uso mínimo actualmente debido a su baja acción.
Amp 1 g/5 ml, tab 500 mg
Dosis: Adultos: 500-1000 mg cada 8 horas Niños: 50 mg/kg/dia
5. Utilizar Cámara hiperbárica en casos de no haber obtenido respuesta al azul de metileno.
GUÍA DE MANEJO DE URGENCIAS TOXICOLÓGICAS
Lecturas recomendadas:
1. Goldfrank R., Lewis. Goldfrank’s Toxicologic Emergencies. 8th. Edition. New York. USA. 2006.
2. Olson, K. R. Poisoning & Drug Overdose. 5th Edition McGraw-Hill USA, 2007.
3. Haddad, Shannon, Winchester. Clinical Management of poisoning and drug overdose, W.B. Saunders company, 3td. Edition, 1998, 491-495.
4. Ellenhorn, Matthew J. Diagnosis and treatment of human poisoning. Ed. Williams and Wilkins, Second Edition, 1997, 1149-1151.