Capítulo 11
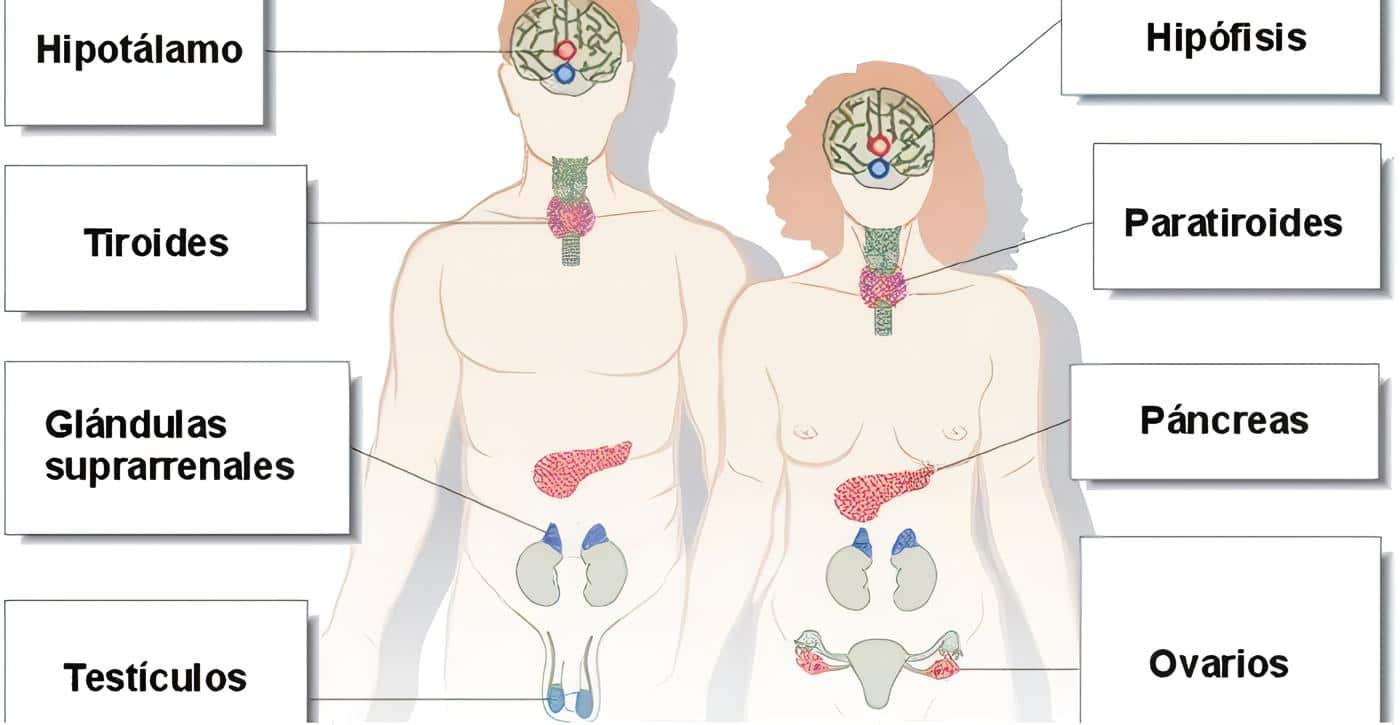
El metabolismo óseo y el de los minerales calcio, fósforo –e indirectamente de otros iones como el magnesio y el potasio- está regulado por varias hormonas sistémicas denominadas calcio tróficas, por citoquinas, factores de crecimiento, y moléculas de adhesión.
La homeostasis del calcio ionizado es el efecto más inmediato de dichas hormonas, además de su contribución a la regeneración fisiológica del hueso.
Avances de la última década se relacionan con la vitamina D y su receptor, análogos de PTH –moduladores de su acción- con utilidad terapéutica en osteoporosis, y proteínas relacionadas con la PTH (con importantes efectos fisiológicos adicionales a la homeostasis del calcio), mientras que la calcitonina ha perdido protagonismo en su papel fisiológico, aunque es clara su utilidad terapéutica como anti-reabsortivo.
Además se ha hecho evidente que el calcio mismo actúa como una hormona, fijándose al receptor que contiene un detector (o sensor) del calcio extracelular.
Hormonas Calcio-reguladoras
Parathormona
La hormona paratiroidea (PTH) es el único producto de secreción de las glándulas paratiroides. Estas pequeñas glándulas –en número de cuatro- son del tamaño de un garbanzo y usualmente se encuentran detrás de la tiroides, aunque una de cada diez puede estar en el mediastino o dentro de la misma glándula tiroides. Están constituidas por células principales, células oxifílicas y células claras, siendo las primeras la principal fuente hormonal.
La PTH es un polipéptido de una sola cadena, constituida por setenta y cinco amino-ácidos. Se segrega en respuesta a la hipocalcemia y la correlación es bastante directa entre las concentraciones de calcio y PTH. En la insuficiencia renal, donde hay hipocalcemia y retención de fosfato, se produce un hiperparatiroidismo secundario con hiperplasia de las glándulas paratiroides.
Su secreción está regulada por los niveles extracelulares de calcio ionizado (o libre), reconocidos por el receptor sensor del calcio. En presencia de hipercalcemia hay todavía alguna secreción de parathormona.
Acciones de la PTH
- Intestino: indirectamente favorece la absorción de calcio, por estimulación de la alfa-oxidación renal de la vitamina D
- Hueso: estimula los osteoclastos, generando osteólisis y liberando calcio en la circulación
- Riñón: frena la excreción de calcio urinario. Tiene acción fosfatúrica -por inhibición de la reabsorción tubular de fosfato- aumenta la excreción de sodio, potasio, bicarbonato y aminoácidos y disminuye también de la excreción de magnesio y amonio. El resultado neto en plasma es una elevación en los niveles de calcio y disminución de los de fosfato.
Receptores de parathormona
Existen dos, el tipo 1 – acoplado a la proteína G- que fija tanto PTH como la proteína relacionada con la parathormona o PTHrP, receptor que cuando se une con el ligando activa la adenil-ciclasa y el sistema de fosfolipasa C, actuando a través de la vía del AMPc y la proteino-quinasa A, pero también la C.
Este tipo de receptor es abundante en el hueso- especialmente en los condorcitos en las placas de crecimiento- y en el riñón, sitios de acción de la PTH. Como hay niveles bajos del ARNm de este receptor en muchos otros tejidos, esto probablemente se refiere a que sirve también de receptor del PTHrP. El receptor tipo 2 es menos conocido, fija PTH pero su afinidad por PTHrP es muy baja.
La poli hormona PTHrP, factor de desarrollo y de control celular
Las proteínas relacionadas con la parathormona o PTHrP son una familia de hormonas proteicas producidas en prácticamente todos los tejidos, que tienen un segmento que se fija al receptor 1 de PTH (de ahí su nombre), pero que se liga también a otros receptores.
El descubrimiento de esta poli hormona permitió el conocimiento de una amplia variedad de sus funciones –particularmente el control, diferenciación y apoptosis de muchos tipos de células- lo que muestra que su nombre no es el adecuado al relacionarla principalmente con la homeostasis del calcio, si bien es cierto que se descubrió en casos de tumores asociados a hipercalcemia –hiperparatiroidismos asociados a PTH ectópica- pues presentaba supresión de la excreción urinaria de calcio y aumento en la reabsorción ósea, como se ve en el hiperparatiroidismo primario.
El complejo poli hormonal PTHrP:
Es codificado (en muchos tejidos, fetales y post-natales) por un gen único, del cual sale un precursor poli hormonal que genera varias hormonas peptídicas por la división alternante del transcriptor primario o sitios alternantes de partición o clivaje post-traduccional; además, esta familia de péptidos interactúa con múltiples receptores. El proceso proteolítico del precursor poli hormonal da lugar principalmente a tres péptidos, la osteostatina, el similar a la PTH y el de la región media.
Además de los conocimientos generados por estos modelos patológicos, existen los modelos biológicos pre-diseñados. Por ejemplo, se han podido desarrollar cepas de ratones a los que se les ha suprimido o extraído el gen de PTHrP –alterando algunos de sus exones- o el gen del receptor de vitamina D (ratones denominados knock out); por otro lado se han desarrollado cepas de ratones transgénicos que sobre-expresan un gen –como el de la PTHrP- en algunos tejidos.
En la Tabla 2 podemos ver los efectos fisiológicos de esta polihormona, observando que algunos de ellos son similares a los de la vitamina D activa, como los efectos sobre el ciclo del pelo, el crecimiento mamario –que sería de eventual utilidad en el manejo del cáncer de seno- y la regulación de la tensión arterial.
(según estudios en ratones modificados en sus genes)
- Desarrollo óseo y cartilaginoso: estimula la proliferación de condrocitos y suprime su diferenciación final, al interactuar con el receptor de PTH. La inactivación de su gen causa muerte temprana, cierre prematuro de las epífisis y condrodisplasia severa.
- Desarrollo mamario: Se requiere la presencia de PTHrP en la compleja interacción de células epiteliales y mesenquimales que logran el desarrollo de la glándula mamaria.
- Lactancia: PTHrP –al ser segregado en grandes cantidades por el tejido epitelial mamario, juega un papel en la adaptación del metabolismo materno a las demandas aumentadas de calcio que ocurre durante la lactancia.
- Transporte placentario de calcio: Su bombeo se controla a través del péptido de la región media.
- Funcionamiento del músculo liso: es vasodilatador, pues al ser producido por estas células musculares lisas en respuesta al estiramiento, las relaja. La sobre-expresión del gen causa hipotensión, y también se observan efectos sobre la contracción muscular en vejiga, útero y corazón.
- Efectos en la piel: La sobre-expresión del gen causa alopecia, pero la administración de un antagonista de PTHrP aumenta el número de folículos pilosos del ratón y le da el aspecto de peludo; este hallazgo es interesante en el desarrollo de nuevas drogas para el tratamiento de la calvicie.
- Dientes: se desarrollan normalmente en el ratón con supresión del gen, pero no brotan de las encías.
- Sistema nervioso: influencian la supervivencia neuronal, aspecto también interesante en la investigación farmacológica para tratar demencias y otras pérdidas del tejido nervioso.
Vitamina D
Las vitaminas D son un grupo de esteroides –lípidos- biológicamente activos que tiene profundos efectos sobre el metabolismo mineral. De los cuatro tipos de vitamina D, el ergo-calciferol o D2 proviene de la irradiación del ergosterol, un esterol -de origen vegetal- en una serie de plantas.
Aunque la vitamina D3 o cole-calciferol se encuentra en forma natural en el aceite de pescado y yema de huevo y -con las otras formas de vitamina D- es un constituyente dietético esencial, no es propiamente una vitamina porque prácticamente todas las necesidades del ser humano se pueden llenar por las acciones de la luz solar sobre la piel; allí, la pro vitamina D 7-dehidrocolesterol, se convierte a vitamina D3 o colecalciferol.
La vitamina D3 se metaboliza en el hígado a 25-OH-D3 y luego en el riñón a 1-alfa-25, dihidroxi-D3 o a 24,25, dihidroxi-D3, según estén las concentraciones de vitamina D, calcemia y fosfatemia. La 1-alfa-hidroxilación es clave para mantener la homeostasis del calcio.
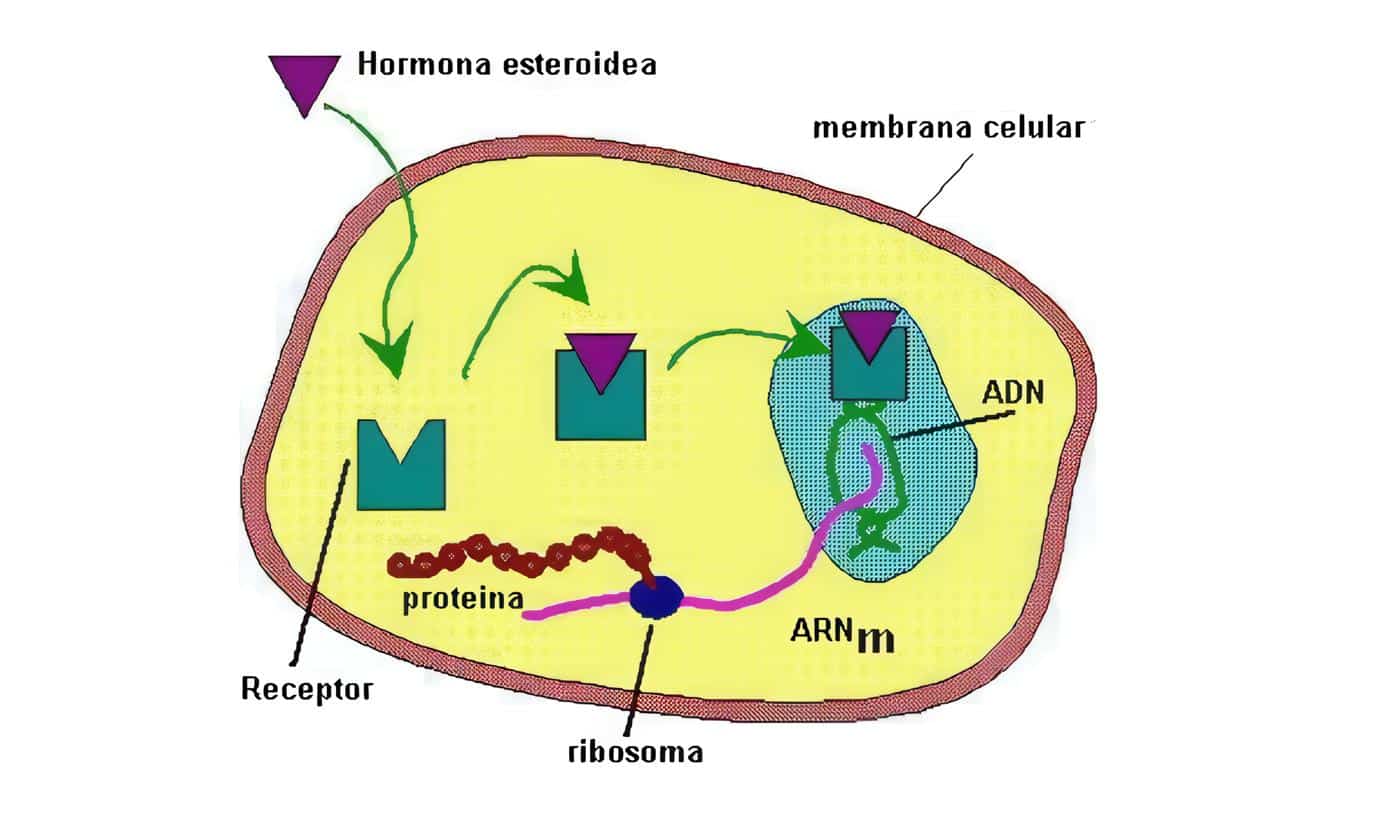
La 1,25(OH)2 D3 ó calcitriol, es una hormona esteroidea, por lo tanto actúa a nivel del intestino a través de una vía genómica, parcialmente se describió al ligarse la hormona a un receptor.
Cuando se administra calcitriol intravenoso a animales deficientes de vitamina D, se produce una respuesta bifásica, la rápida a las dos horas con un pico a las seis horas y la tardía a las doce, con un pico a las veinticuatro horas; lo que sugiere que existen varios mecanismos implicados en la absorción intestinal del calcio.
El calcitriol además incrementa la absorción de fósforo, pero la mayor absorción de fósforo ocurre en el yeyuno, ileon; la de calcio, ocurre principalmente en el duodeno, aun cuando tanto el calcio como el fósforo sé absorben a nivel del intestino delgado.
La absorción del calcio intestinal tiene cierto control modulatorio a nivel citosólico, pero además se induce una serie de protooncogenes como el C-mic, C-fos y C-sis, especialmente incrementa la síntesis de la C-fos e induce una regulación de la proliferación y diferenciación celular, estas dos funciones se observan 1-2 horas después de la unión hormona-receptor; esta diferenciación y proliferación celular se traduce en un mejor perfeccionamiento de las funciones de las células de la microvellosidades.
Como conclusión de las diferencias funcionales del calcitriol al incrementar la síntesis de calbindina-D, ésta incrementa el transporte transpitelial del calcio, la osteopontina induce una modulación del calcio intracelular y al incrementar la actividad de la 24-hidroxilasa, esta modula el metabolismo óseo.
La absorción de la vitamina D se lleva a cabo en la porción distal del intestino delgado, se acumula rápidamente en el hígado y luego se distribuye en varios órganos, en especial el riñón, hueso e intestino.
Como la síntesis hepática – o 25 hidroxilación- de la vitamina D es regulada de manera muy laxa, los niveles de esta molécula dependen de la cantidad del precursor ingerido o producido en la piel.
En cambio la producción renal del calcitriol –es decir del metabolito activo- es debida a la activación de la enzima 1-alfa- hidroxilasa, fuertemente regulada por los niveles de PTH y por la hipofosfatemia, por lo que -por ejemplo- una prolongada exposición al sol aumenta los niveles de 25-hidroxi-colecalciferol, pero no los de 1-alfa-25, dihidrocolecalciferol, que depende de su regulación por la parathormona.
(Lea También: Metabolismo Óseo en Fisiología Endocrina)
Este último metabolito –denominado calcitriol– es mil veces más afín al receptor que su precursor, lo que explica su gran potencia.
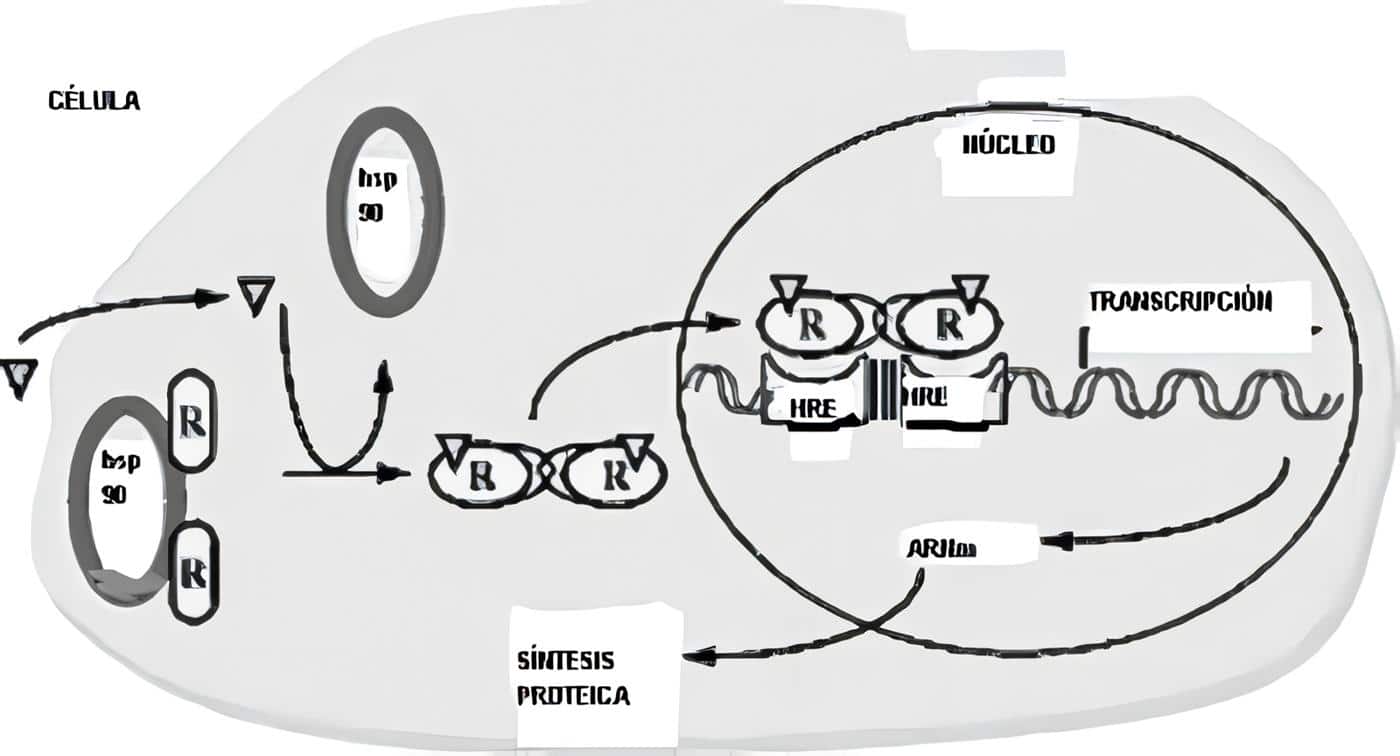
Su receptor, llamado VDR – al igual que el de los esteroides y el de la hormona tiroidea- es intracelular y al ser activado forma un complejo con el receptor del retinoide X que también es citosólico, y el heterodímero formado (1,25(OH)2 D3-VDR) se liga al ADN con su dominio fijador de ADN, funcionando como factor de transcripción para modular la expresión genética de proteínas transportadoras de calcio.
Estos receptores están presentes en varios tejidos, pero particularmente en el intestino, hueso y riñón.
La acción de la vitamina D es predominantemente sobre el intestino delgado, favoreciendo la absorción del calcio por la acción de proteínas como la calbindina-D, que lo hace por difusión facilitada: liga el calcio en el borde en cepillo (superficie luminar) que se incorpora a través de los canales del calcio o transportadores, posteriormente ocurre el traslado del complejo calbindina-D calcio a la membrana basal, donde se transfiere el ion calcio a una bomba Ca-ATPasa que lo lleva a la circulación; también induce la producción de la fosfatasa alcalina, la CaATPasa de baja afinidad, la actina del borde en cepillo, la calmodulina y las proteínas del borde en cepillo de 80 a 90 Kda.
Otros efectos –de menor importancia fisiológica- son los de inducir la expresión de osteocalcina y suprimir la síntesis de colágeno tipo I, estimulando en cultivos celulares la diferenciación de los osteoclastos. También favorece la absorción de magnesio y de fosfato y la reabsorción tubular de calcio y fosfato.
En intoxicación crónica -por ingesta de dosis altas de suplementos- aumenta la reabsorción ósea en presencia de parathormona, tiene una acción fosfatúrica -al igual que la parathormona- y produce hipercalcemia e hipofosfatemia.
Diferencias principales entre vitamina D y PTH
- Para un nivel dado de calcio plasmático, el fosfato cae más y la excreción de calcio por la orina aumenta menos con la PTH que con la vitamina D.
- El tiempo de acción de la vitamina D es más prolongado que el de la PTH.
- La fosfaturia se acompaña con pérdida de potasio con la PTH pero no con la vitamina D.
Calcitonina
Es una hormona polipeptídica producida por las células intersticiales o para-foliculares de los acinis tiroideos. Se segrega ante la hipercalcemia y su acción se realiza aún en ausencia de PTH y vitamina D. tiene acción a nivel de hueso con un efecto antiosteolítico.
Baja la calcemia, la fosfatemia y disminuye la excreción urinaria de ambos minerales. Es producida patológicamente en los carcinomas medulares de tiroides. Aunque su efecto anti-reabsortivo está comprobado en su uso terapéutico para ciertas patologías, su papel fisiológico es menor, si es que lo tiene.
Péptidos relacionados con el gen de calcitonina (CGRP).
Son ligandos del los receptores acoplados a proteínas G tipo II, que se encuentran en mamíferos y en teleostios (o peces con espinas). Dentro de este grupo –además del CGRP alfa y beta- se encuentran la amilina (hormona de las células beta de los islotes), la intermedina y la adrenomedulina.
Receptor sensor del calcio extracelular
El clonaje de los receptores de PTH y calcitriol ha ayudado a dilucidar mejor los mecanismos celulares involucrados en la rama eferente de la regulación del calcio extracelular. Precisamente fue de paratiroides bovinas de donde se aisló la secuencia de ADN que codifica el receptor denominado sensor del calcio extracelular.
Con este receptor de membrana que pertenece a la familia de las proteínas G, interactúa el calcio ionizado actuando como si fuera una hormona; al activarse activarse, genera los segundos mensajeros DAG e IP3, inhibe la adenilciclasa y por consiguiente disminuye la concentración intracelular de AMPc.
El clonaje del gen para este receptor ha mostrado un mecanismo que permite la liberación de PTH en respuesta al calcio por parte de la glándula paratiroides y la regulación de la reabsorción tubular de calcio medida por el propio Ca ionizado, que juega importante papel en la homeostasis normal del calcio.
Afecta pues directamente la síntesis y secreción de la PTH y de la calcitonina. El receptor se expresa también en células del epitelio renal, en osteoblastos, en varias células hematopoyéticas, en la mucosa gastrointestinal que incluye –curiosamente- su presencia en células epiteliales escamosas del esófago.