Capítulo 14
Germán Barón-Castañeda, MD
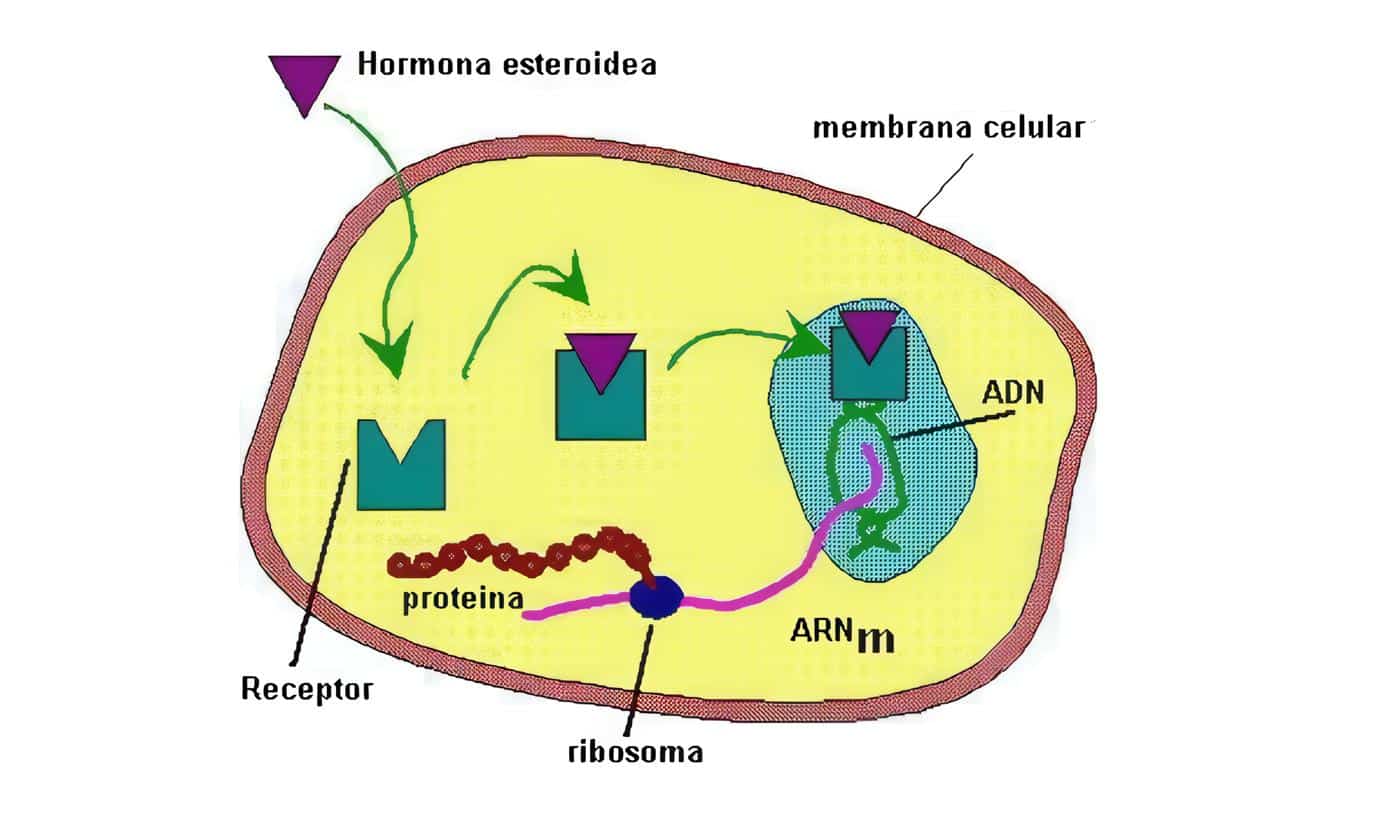
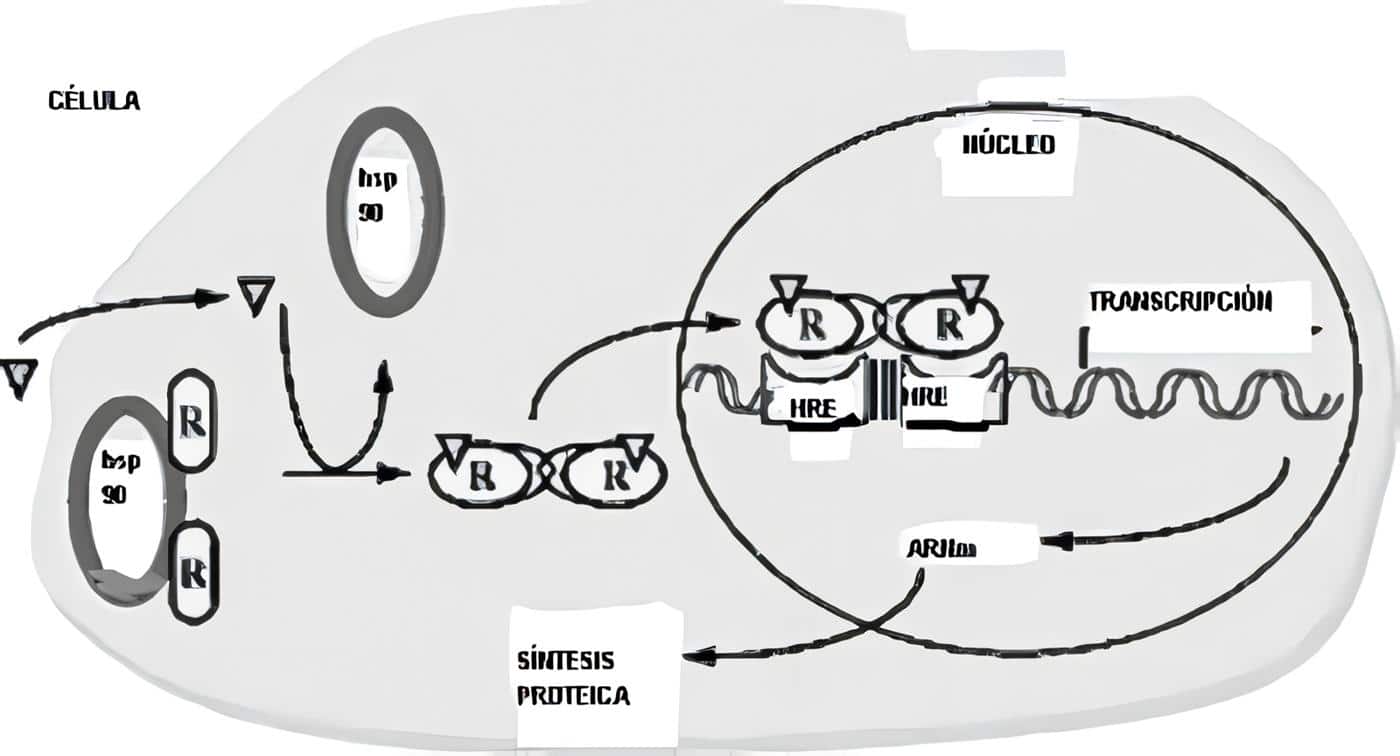
Uno de los momentos de la vida que es un verdadero reto para el sistema endocrino es el embarazo.
Del adecuado funcionamiento de este sistema depende que pueda conservarse la especie. Es un momento supremamente especial porque entran en juego tres componentes diferentes, interactuando entre sí: la madre, el feto y entre los dos la placenta como puente de unión.
De la producción hormonal dependen cosas básicas, como el adecuado transporte de glucosa hacia el feto. Pero de este sistema dependen otras acciones que permiten llevar a feliz término el embarazo. Como lo es el papel inmuno-modulador que jugarán algunas hormonas.
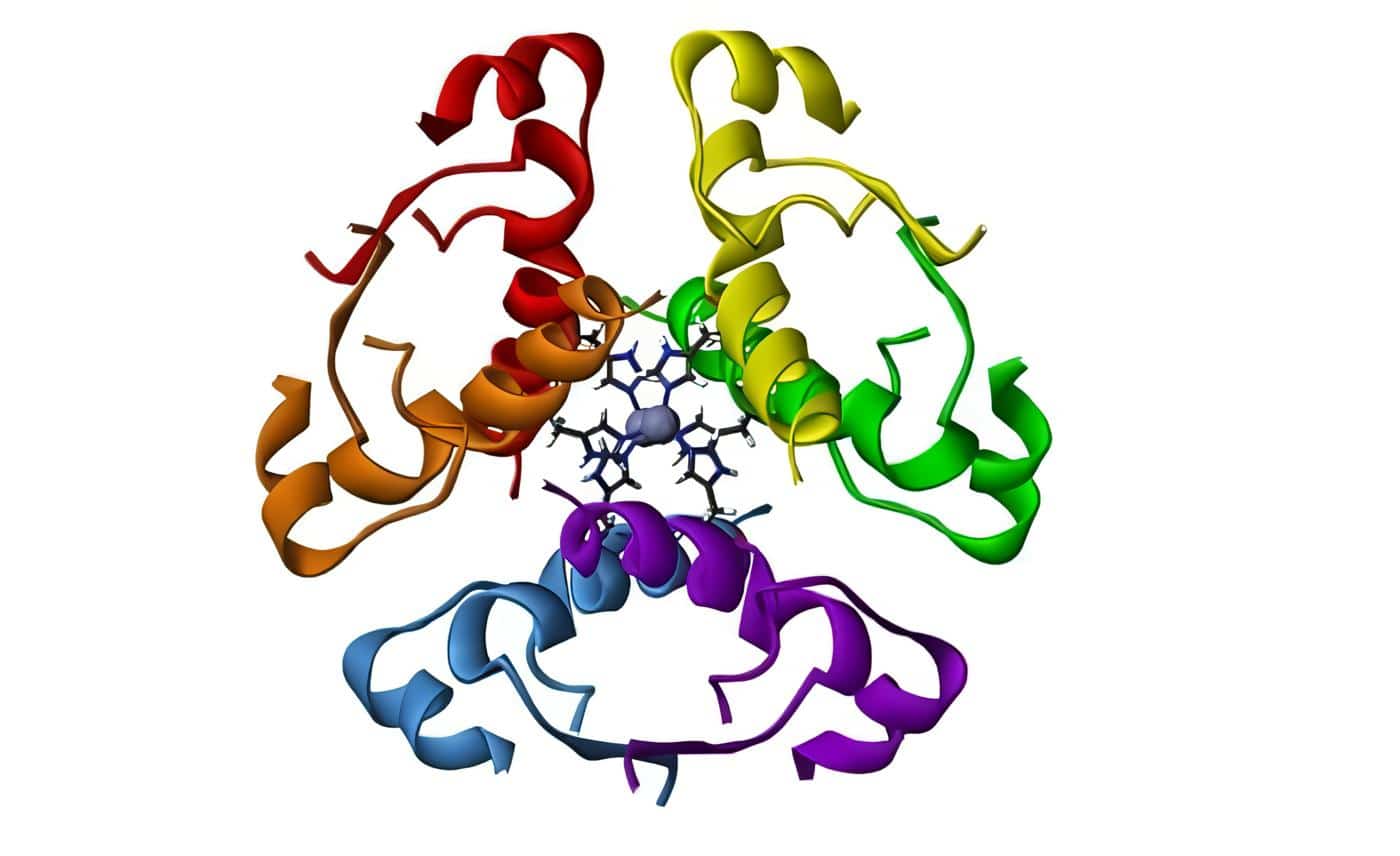
Desde el punto de vista hormonal el embarazo está caracterizado por un gran aumento en la producción de esteroides sexuales, principalmente de estriol y de progesterona. Muchos de los cambios observados en la gestación dependen precisamente de estas dos hormonas y aunque la placenta en gran parte es responsable de su síntesis. No posee los mecanismos enzimáticos completos necesarios para todos los pasos de la esteroidogénesis y por ende depende de precursores que en ocasiones provienen de la madre y en otras del feto.
La placenta juega un papel fundamental en la comunicación endocrina:
No solo por la producción de estrógenos y de progesterona sino que se podría decir que en gran parte se convierte en un pequeño sistema hipotálamo – hipófisis – órgano blanco en miniatura. En esta estructura se encuentran células especializadas que producen gran cantidad de sustancias, muchas de ellas hormonas semejantes a las que se encuentran en los organismos adultos.
Durante esta etapa de la vida en el feto aparecen y se desarrollan todos los sistemas endocrinos. Pero la descripción de este desarrollo es tan compleja que se sale por completo del alcance de este capítulo. Es por ello que se describirá la síntesis, regulación y acciones de los estrógenos, la progesterona y se verá algo con respecto a la placenta como órgano endocrino. Finalmente se hará un breve abordaje de cómo se prepara la lactancia desde el punto de vista hormonal, como hecho final en el proceso reproductivo, indispensable para la supervivencia del recién nacido.
Progesterona
Como su nombre lo indica es una de las hormonas necesarias para el embarazo. En las etapas iniciales de la gestación su producción depende de manera exclusiva del ovario. A través de la síntesis en el cuerpo lúteo; pero para ello se requiere del estímulo de la placenta mediado por la producción de gonadotropina coriónica (HCG), hormona que desde el punto de vista biológico y estructural es muy parecida a la LH y por lo tanto es capaz de reemplazar a la gonadotropina en esta función.
Entre las semanas 10 y 12 de gestación la placenta asume el control y se encarga de producir progesterona en cantidades importantes y crecientes que al final del embarazo se ha calculado llegan a 250 mg diarios llevando a concentraciones séricas que oscilan entre 100 y 250 ng/ml. La mayor parte de la progesterona producida ingresa a la circulación materna y su síntesis es independiente de la cantidad de precursor disponible, de la perfusión útero-placentaria, el bienestar fetal e incluso de la presencia de un feto vivo. Este hecho no es más que el resultado que para su síntesis no se requiere de ningún precursor fetal.
Para que la placenta pueda producir progesterona requiere de la presencia de colesterol, el cual llega gracias al transporte realizado por las lipoproteínas de baja densidad (LDL). Ingresa a las células de la placenta gracias a un proceso de endocitosis.
En parte controlado y estimulado por los mismos estrógenos. No es claro el papel que puedan jugar en este sentido las hormonas tróficas, pero se ha postulado que la presencia de la HCG es indispensable. Una vez el colesterol ingresa a las células placentarias rápidamente es convertido a pregnenolona y luego a progesterona.
(Lea También: La Placenta como un Órgano Endocrino)
Pero la síntesis de progesterona no es exclusiva de la placenta.
La decidua y las membranas fetales también sintetizan y metabolizan la progesterona pero no a partir del colesterol sino posiblemente a partir de sulfato de pregnenolona como precursor más importante. Esta esteroidogénesis local puede tener un papel importante en la regulación de la iniciación del trabajo de parto. La concentración de progesterona en el líquido amniótico es máxima entre las 10 y las 20 semanas y luego disminuye en forma progresiva. Los niveles en el miometrio son alrededor de tres veces superiores a los del plasma materno en el embarazo temprano, llegando a concentraciones similares en el embarazo a término.
Son diversas las acciones que se han descrito para la progesterona como hormona promotora del embarazo:
Pero tal vez dentro de ellas son dos las que pueden considerarse fundamentales. La primera es el efecto que ejerce sobre todo tipo de músculo liso. Produciendo relajación. Por ello es que la progesterona es el tocolítico natural por excelencia. Además que la relajación del músculo liso explica algunos aspectos clínicos relacionados con la gestación. Como son la aparición de estreñimiento y la mayor susceptibilidad a infecciones urinarias. La otra acción importante de la progesterona es como sustancia inmunomoduladora.
Mucho se ha escrito sobre la forma como la progesterona interactúa con el sistema inmune y en gran parte recoge el pensamiento postulado ya hace varias décadas. En el sentido de ser el útero un órgano inmunologícamente privilegiado. No hay duda que durante la gestación se requiere una tolerancia inmune para evitar el rechazo del feto como del trofoblasto. Ya que ambos poseen una gran cantidad de antígenos extraños a la madre. Para lograr este control la progesterona juega un papel importante. Actuando a través de citoquinas y factores paracrinos que alteran la expresión de linfocitos ayudadores y supresores y activan la expresión de otros, llamados anticuerpos de bloqueo. Para ello estimula la síntesis y secreción de citoquinas como el factor de necrosis tumoral alfa.
Dentro de los interrogantes presentes en medicina se incluyen los mecanismos que desencadenan el trabajo de parto, pero sin duda alguna dentro de ellos se encuentran presentes las variaciones en la secreción de progesterona. Al disminuir su producción durante las últimas semanas de embarazo se pierde su efecto tocolítico. Permitiendo además que actúen los estrógenos que por el contrario aumentan en ese momento.
No sólo la progesterona como tal actúa sino que algunos de sus metabolitos pueden tener efectos fisiológicos.
Hay dos metabolitos activos de la progesterona que aumentan en forma significativa durante el embarazo: la 5-alfa-pregnano-3-20-diona, conocida como alopregnenolona, que aumenta 10 veces y contribuye al estado refractario de la gestación a la acción de la angiotensina II y la concentración de deoxicorticosterona que también aumenta 1200 veces respecto al estado no grávido. En parte debido a la elevación en la globulina transportadora de cortisol. Pero en su mayoría por incremento de la 21-hidroxilación de la progesterona circulante en el riñón; hasta el momento no hay ningún dato concreto que explique la acción fisiológica de este aumento.
Estrógenos
Así como sucede con la progesterona, durante la gestación hay un incremento importante en la producción de estrógenos, pero el tipo de estrógenos secretados difiere de los producidos normalmente en el ovario, predominando la secreción de estriol, estrógeno considerado débil en cuanto a su actividad biológica.
La concentración de estriol aumenta a lo largo de la gestación y varía desde aproximadamente 2 mg diarios en la semana 26 hasta 35 o 45 mg diarios en el embarazo a término. Se encuentran niveles elevados de estriol tanto en el líquido amniótico como en la circulación materna. En el suero materno su concentración es de 8 a 13 ng/dl.
En el ovario la síntesis de estrógenos se hace por aromatización de precursores androgénicos. De igual manera en la placenta esto es posible, gracias a que posee una cantidad importante de la enzima necesaria. La aromatasa (P450 arom). Pero para la síntesis de andrógenos se requiere de la 17 hidroxilación y la actividad de 17,20 desmolasa, amabas mediadas por la enzima P450c17 y de ella hay muy poca cantidad en la placenta.
Es por ello que para la síntesis de estrógenos en la gestación la placenta depende de precursores derivados de tejidos maternos y fetales. Durante la primera mitad del embarazo la mayor parte de precursores es tomada de la circulación materna mientras que en la segunda mitad la síntesis depende del aporte de sulfato de dehidroepiandrosterona (DHEAS) que proviene de las glándulas suprarrenales fetales.
Aunque la DHEAS en la placenta inicialmente es convertida hacia estrona y estradiol:
Es muy pequeña la cantidad de estos estrógenos que es convertida a estriol. Estos ingresan nuevamente a la circulación fetal y parte son 16 – alfa – hidroxilados en el hígado fetal y en cantidad limitada en las suprarrenales. El sulfato de 16 – alfa – DHEA así formado llega nuevamente a la placenta. Donde gracias a la acción de la sulfatasa es aromatizado para formar estriol que es secretado hacia la circulación materna. En el hígado es conjugado para formar sulfato de estriol, glucosiduronato de estriol y un conjugado mixto, el sulfo-glucosiduronato de estriol, forma en la cual es excretado en la orina materna.
Uno de los interrogantes que se ha planteado es que el exceso de estrógenos podría tener un efecto deletéreo sobre el feto. Especialmente si este es del sexo masculino. Es por ello que se cree que es indispensable que estos esteroides en la circulación fetal se encuentren ligados a proteínas transportadoras y que en este caso especial la unión más que a la globulina transportadora de esteroides sexuales (SHBG).
Es a la alfa – fetoproteína. Se sabe que esta proteína va aumentado en cantidad a lo largo de la gestación y que desde el punto de vista clínico ha sido útil en la práctica diaria como método no invasivo para detección de malformaciones del tubo neural y de la pared abdominal.
Muchas acciones se han propuesto para los estrógenos durante el embarazo, pero realmente son poco dilucidadas en el momento. Hay una que sin duda tiene un papel importante y es la de interactuar con los mecanismos de retroalimentación del sistema hipotálamo – hipofisiario para frenar la síntesis de gondadotropinas. De manera que al bloquear la FSH impide que haya ovulación.
Con respecto al estriol su papel durante la gestación es bastante discutido, ya que es un estrógeno débil:
Con aproximadamente 0.01 veces la potencia biológica del estradiol. Parece ser muy efectivo en la capacidad de aumentar el flujo sanguíneo útero-placentario y este efecto a su vez parece depender de la estimulación de prostaglandinas.
El hecho que la síntesis de estrógenos depende en gran parte de precursores fetales ha sido utilizado como una medida de bienestar fetal y de función placentaria. Es así como durante varios años la medición seriada de estriol urinario fue útil en este sentido. Pero hoy sabemos que desafortunadamente su alteración es tardía. Cuando ya el feto se encuentra muy comprometido. Hoy la medición de estriol sérico se utiliza como parte de los marcadores bioquímicos para detección de malformaciones fetales.