Es claro que en el adulto la definición de quilotórax está muy bien establecida en la literatura11. En la edad pediátrica ha habido mucha discusión y más cuando los parámetros de diagnóstico han sido extrapolados del adulto y quizás uno de los estudios que ha ayudado a definir este término en la edad pediátrica ha sido el realizado por Buttiker11. Niveles de triglicéridos mayores de 1.1 mol/L y un conteo celular de más de 1000 cel /muL con predominio de linfocitos con una relación de linfocitos mayor del 80%..
El quilotórax neonatal se presenta como un síndrome de dificultad respiratoria, generalmente después del parto, pero en otros pacientes este cuadro se puede presentar días después. La severidad del cuadro está directamente relacionado con la cantidad de quilo acumulado en el espacio pleural. En algunos pacientes se puede realizar el diagnóstico in útero por ecografía obstétrica5. La linfangiografía o estudios con radioisótopos son de utilidad principalmente en la localización de la zona de la fuga del quilo, pero este estudio no es fácil y casi nunca se realiza por problemas técnicos.
Efectos del Quilotórax:
Los efectos adversos van a depender de la cantidad, el ritmo y la duración de la pérdida del quilo. En general esta perdida va estar relacionada con tres tipos de lesiones: local, metabólica e inmunológica4.
Los efectos locales son los relacionados con la presencia del quilo en la cavidad pleural que produciendo compresión al pulmón ipsilateral y si es el derrame muy importante puede comprimir y rechazar las estructuras mediastinales, comprometiendo el estado hemodinámico. La hipovolemia por pérdida continua del quilo asociado a hipoalbuminemia e hipoproteinemia, afectando las presiones oncótica y transcapilares. Además de la pérdida de proteínas se pierden grasas vitaminas y electrolitos. Se produce hiponatremia acidosis e hipocalcemia4. Los pacientes requieren un soporte nutricional debido al aumento de las demandas metabólicas tanto por las pérdidas a través del quilo como debido a la injuria del estrés de la cirugía o del proceso patológico con el cual esté cursando. Desde el punto de vista inmunológico, tanto la inmunidad mediada por células como la inmunidad humoral está comprometida debido a la pérdida de linfocitos principalmente linfocitos de tipo T. Aunque, el número de linfocitos B aumentan con la pérdida crónica de quilo, al parecer por un mecanismo compensatorio más que por un estímulo proliferativo generalizado. La hipoalbuminemia y la linfopenia, en conjunto con una alteración de la respuesta inmune, incluyendo niveles bajos de anticuerpos, incrementan el riesgo de infección y sepsis tanto bacteriana como infecciones de origen viral. A pesar de niveles normales de complemento y la función de los granulocitos normales, la gammaglobulina y los niveles de isoaglutinación están reducidos en estos pacientes4.
Tratamiento
Principios del tratamiento
Está encaminado a 5 objetivos principalmente, éstos son:
1. Remover el quilo existente
2. Disminuir la producción de quilo
3. Mantener un estado metabólico inmunológico hemodinámico y nutricional óptimo
4. Sellar el espacio pleura
5. Cerrar el sitio de la fuga del quilo12
A diferencia del tratamiento en el adulto, en el cual se ha impuesto un tratamiento más agresivo, el tratamiento del quilotórax en pediatría, y principalmente en el manejo del quilotórax congénito, es un manejo conservador. La gran mayoría de las veces se realizan toracentesis repetidas, si no mejora se puede recomendar el tubo de toracostomía5,13. En general, el manejo del quilotórax postquirúrgico se basa en el drenaje y en una alimentación con triglicéridos de cadena media o una alimentación libre de grasa o como en la gran mayoría de casos el manejo se limita luego del drenaje a suspender la vía oral y nutrición parenteral1, 10 (Ver cuadro 1).
Manejo del Quilotórax en Pediatría
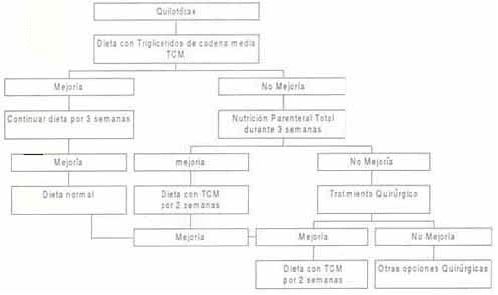
El tratamiento quirúrgico está controvertido, por lo general se recomienda luego de 3 semanas de persistir el QT, otros la recomiendan si el drenaje es mayor de 100 ml por año de edad del paciente y hay autores más conservadores que sólo recomiendan el tratamiento si el derrame persiste luego de 4 semanas1,11. Los procedimientos quirúrgicos incluyen pleurodesis, la ligadura de la rama del conducto adyacente al sitio de la lesión la ligadura del conducto a nivel del hemitórax derecho, no siempre es exitosa debido a las variaciones anatómicas normales, seguido de puentes linfáticos a nivel del sitio de la ligadura. La identificación del sitio de la lesión a nivel del hemitórax comprometido con una ligadura de los linfáticos tributarios puede dar una tasa de éxito del 90% a pesar de requerir una extensa toracotomía. Una terapia alternativa es la de un puente pleuroperitoneal con muy buenos resultados siendo una alternativa en pacientes prematuros cuando la toracotomía o pleurodesis está contraindicada14. Se debe tener en cuenta la permeabilidad de la vena cava inferior así como la presión de la aurícula derecha ya que las presiones elevadas limitan el efecto del puente, cuando la presión es mayor de 25 mm Hg el puente colocado es inefectivo1.
Muchos agentes se han usado para la pleurodesis cuando es indicada, agentes esclerosantes talco, OK-432, agentes antimaláricos como quinacrina. La pleurectomia o la abrasión quirúrgica es otra alternativa quirúrgica cuando otros métodos quirúrgicos fallan. La videotoracoscopia es una nueva alternativa en la cual se da una excelente visualización de las estructuras mediastinales15. Otra alternativa no quirúrgica es la disminución de la producción del quilo con somatostatina16.
En resumen el QT es una patología poco común, a pesar de esto el pediatra debe estar en capacidad de sospecharlo cuando se presente, sea en forma espontánea o como causa secundaria, principalmente a procedimientos quirúrgicos, conocer su fisiopatología e iniciar en forma precoz y adecuada el manejo, tratando de evitar las complicaciones que se pueden presentar disminuyendo la morbimortalidad que se presenta en esta patología poco frecuente de la pleura. Nunca olvidar ante un neonato durante los primeros días de vida, asociado a derrame pleural, la presencia de un QT y la necesidad de confirmar él diagnóstico con estudio citoquímico del líquido como también descartar patologías asociadas.
Referencias
1. Beghetti M.,La Scala G.,Belli D.,Bugmann P.,Kalangos A., Le Coultre C.,Etiology and management of pediatric chylotorax J Pediatr 2000;136:653-8.
2. Valentine V,Raffin T.,The management of Chylototax Chest 1992;102:586-91
3. Camacho F Quilotórax Fisiopatologia y manejo.Camacho F,Páez J,Awad C Enfermedades del Torax. Ediciones Medicas Zambon 1992,523-530.
4. Merrigan B.A. Winterr D.C.,O’Sullivan G.C. Chylotorax Br J Surg 1997;84:15-20
5. Swischuk L., Imaging of the Newborn,Infant,and Young Child 4 edición Williams and Wilkins Baltimore pag 95-97.
6. Panitch H., Papastamelos C,Schildlow D Abnormalities of the pleural space. Taussig Lynn.,Landau Louis,Pediatric Respiratory Medicine.Denver Mosby 1999,pag 1188-1189.
7. Taeusch H.William,Avery’s Disease of the Newborn 7ª edition WB.Saunders Company . Denver.pag 1998.
8. Vain N,SwarnerW,Cha C, . Neonatal chilotorax:A report and discussion of nine consecutive cases 1980 J Pediatr Surg ;15:261-65..
9. Postma G.,Keyser J.,Management of persistent chylotorax, Otolaringol Head Neck Surg 1997;116:268-70
10. Dhande V Kattwinkel Alford B.,Recurrent bilateral pleural effusions secondary to superior vena cava obstruction as a complication of central venous catheterization Pediatrics 1983;72:109-113
11. Buttiker V,Fanconi S,Burger R,Chylotorax in Children Guidelines for Diagnosis an Management Chest 1999 ;116: 682-687.
12. BrowseN.,Allen D.,WilsonN., Management of chilotorax Br J Surg 1997;84:1711-1716
13. Vain N.,SwarnerW.,Cha C.,Neonatal chilotorax:A report and discussioon of nine consecutive cases J Pediatr Surg 1980 ;15:261-65.
14. Azizkhan R, Canfield J,Alford B, Rodgers B,Pleuroperitoneal shunts in the management of neonatal chylotorax. J Pediatr Surg1883;18:842-50
15. Graham D,McGahren E.,TribbleC.,DanielT,RodgersB..Use of video-assisted thoracic surgery in the treatment of chylotorax.Ann Thorac Surg 1994;57:1507-12. 16. Rimensberger P.,Muller B.,Kalongos A.,Beghetti M.Treatmentof persistent postoperative chylothorax withsomastostatin. Ann Thorac Surg 1998;66:253-4.
