La estenosis traqueal es una cicatriz de la tráquea consecutiva al proceso de reparación, secundaria a lesiones causadas por intubación, que resulta en una estrictura de la vía aérea. Puede manifestarse hasta 1 a 2 años luego de la intubación endotraqueal o traqueostomía
La traqueomalacia -destrucción del cartílago traqueal- es un problema concomitante que provoca en un colapso de la tráquea durante la inspiración. Malacia y estenosis ocurren juntos. La estenosis frecuentemente ocurre sola, pero la malacia generalmente se asocia a estenosis. (Puede verse aislada, casi siempre en niños). La E.T. es una complicación real y seria de la intubación, sin embargo nunca debe ser una contraindicación para la intubación. (Lea también: Tumores traqueales)
Luis Piñeyro *
* Médico Neumólogo. Montevideo Uruguay
– Presidente Comité de Endoscopia de ALAT
Incidencia
Los trabajos reportan incidencias variables en pacientes ventilados con sondas con manguitos en el rango de 1 a 20% y esto se debe a diferentes criterios de:
| Diagnóstico | Pacientes sintomáticos (Æ < 50%) incidencia baja |
| Pacientes controlados (FBC – TAC) incidencia alta (Estudios prospectivos) |
La frecuencia de estenosis sintomáticas que requieren tratamiento quirúrgico sería entre 0,5 y 2% de los pacientes ventilados.
Factores causales de la estenosis traqueal
1. En el sitio del traqueostoma: en gran parte son consecuencia del tamaño del tubo utilizado, más que de la incisión en la tráquea.
2. A nivel del manguito existen factores que juegan un papel significativo
a) La presión del manguito: el diseño de manguito de alta complacencia tiende a disminuir este importante factor.
b) La duración de la intubación: cuanto mayor el período de intubación, mayor la incidencia. No parece claro que cuanto más prolongado más graves sean los daños traqueales.
c) Perfusión: 60% de los pacientes ventilados sufren episodios de hipoperfusión mientras los manguitos están insuflados. La hipoperfusión es una causa muy significativa de daño a la mucosa traqueal.
d) Infección: la contaminación traqueal es inevitable y no tiene papel importante en la etiología de la estenosis traqueal. En cambio la infección puede evitarse con cuidados adecuados y es muy determinante de estenosis.
e) Movimiento: del paciente y de las tubuladuras
1. aumenta la presión sobre los tejidos a nivel del estoma
2. aumenta movimientos del manguito
3. produce irritación de la mucosa traqueal.
Está bien documentado que los pacientes sedados que no oponen resistencia al respirador tienen menos chance de sufrir daño por esta causa.
f) Toxicidad: irritación química, particularmente en material reesterilizado con óxido de etileno. Actualmente este factor no incide ya que las sondas son siempre descartables.
Fisiopatología de la presión de la pared traqueal
La presión arterial de los vasos dentro de la pared traqueal es aproximadamente de 30mmHg (42cmH2O) – La presión del manguito por encima de estos factores produce:
| isquemia | |
| Capilares venosos » 18mmHg (24cm H2O) y su compresión causa: |
|
| congestión | |
| Capilares venosos » 18mmHg (24cm H2O) y su compresión causa: |
|
|
Encuesta digital sobre Emprendimiento y Tiendas Online. No te tomará más de 2 minutos ⏳💸 edema |
Esto hace que durante la ventilación a presión positiva se pueda interrumpir el flujo sanguíneo venoso y/o arterial. Cualquier presión del manguito que exceda estas presiones interrumpirá el flujo sanguíneo de la mucosa.
Parece prudente asumir que si la presión del manguito no excede 15mmHg (21cm de H2O) el flujo arterial y venoso se mantendrán durante todo el ciclo ventilatorio. En un sujeto ventilado, con una situación hemodinámica normal y sin infección, si la presión del manguito excede 50mmHg, ocurren los siguientes eventos:
- durante las primeras 24 horas: edema y eritema con grados variables de interrupción del flujo capilar.
- dentro de las 48 horas existen áreas de isquemia epitelial y necrosis. La necrosis es salpicada y raramente causa lesiones circunferenciales.
- dentro de 72 horas existen zonas de esfacelo mucoso y denudación de submucosa y cartílago. Tampoco suele ser circunferencial.
- dentro de los 5 días: existen evidencias de necrosis cartilaginosa, raramente circunferencial.
Este es un planteo extrapolado de la experimentación pero lo importante es destacar que todo este proceso es completamente reversible. No parece existir relación entre la extensión de la injuria y la reparación sin secuelas.
La única correlación consistente es que cuando el esfacelo de la mucosa es circunferencial la incidencia de estenosis traqueal es 100%.
La deflación intermitente durante 3 a 5 minutos no ha probado ser útil y conlleva mayores errores en la técnica de inflado y lo que suele resultar en mayores presiones del manguito.
Tipos anatómicos de la estenosis traqueal
1. Granulomas
Son la expresión de la intolerancia a la sonda endotraqueal. Se trata de una reacción inflamatoria hipertrófica e hipervascularizada de la mucosa de la vía aérea (tejido de granulación exuberante). Únicos o múltiples, sesiles o pediculados, los granulomas pueden asentar en cualquier sector de la vía aérea.
Es frecuente encontrarlos en la vecindad del traqueostoma. Independientemente de su tamaño y topografía, pueden evolucionar hacia formas fibróticas de estenosis. Los granulomas, fácilmente identificables en la endoscopía, son una excelente indicación para el tratamiento con láser.
2. Diafragmas fibrosos
Son la consecuencia de la reacción inflamatoria crónica, en etapa de reparación fibrosa, a nivel de la mucosa y submucosa. En su forma más típica, adoptan el aspecto de una membrana circular perforada, en su centro o excéntricamente.
En algunos casos, principalmente cuando se producen por encima de un traqueostoma canulado, el diafragma es completo, sin orificio. También pueden adoptar una disposición helicoidal, en media luna, o simular una pseudo cuerda vocal.
La base de implantación de estas lesiones tiene una extensión en altura variable; a veces es tan delgada como su borde libre y constituye un auténtico diafragma; otras veces, la base de implantación es más ancha, situación que es difícil de valorar con el simple examen endoscópico.
En términos generales, las lesiones fibrosas en diafragma, sin compromiso del componente rígido de la vía aérea, son una excelente indicación para la fotoresección endoscópica con láser.
3. Lesiones cartilaginosas
Afectan la estructura rígida de la vía aérea. Comprenden fracturas, condritis y necrosis de los cartílagos. Las fracturas pueden obedecer a traumatismos externos (estrangulación, cinturón de seguridad), internos (intubación, dilatación) o quirúrgicos (traqueostomía).
El cartílago fracturado protruye hacia la luz y determina un ectropión de la mucosa. En el cartílago fracturado pueden ocurrir cambios degenerativos. La lesión recurrencial secundaria al traumatismo hace más complejas aún estas lesiones.
En las lesiones ocasionadas por el manguito de la sonda de intubación, la necrosis de la mucosa por isquemia y su ulterior ulceración denuda la cara axial de los cartílagos. El cartílago expuesto sufre las consecuencias de la isquemia y de la infección y sobrevienen lesiones de condritis y necrosis que, en última instancia, son sustituídas por fibrosis retráctil. En numerosas ocasiones, al realizar el control endoscópico post-intubación, se puede encontrar uno o más anillos cartilaginosos denudados sueltos en la luz traqueal.
4. Colapso traqueal esclero-cicatrizal
Es la lesión de sanción quirúrgica por excelencia. Patogénicamente constituye la lesión tipo por hiperinsuflación del manguito de la sonda de intubación. Desde el punto de vista macroscópico se caracteriza por la disminución, tanto del diámetro interno como externo de la vía aérea.
Puede afectar toda la circunferencia traqueal, adoptando la forma de reloj de arena, o predominar en una de sus paredes. La estructura rígida de la vía aérea que sufrió procesos de bionecrosis, es reemplazada a nivel de uno o varios anillos traqueales por tejido fibrosos de cicatrización que conduce, en una primera etapa, a cambios de tipo malásico.
Posteriormente, la lesión evoluciona a la estenosis escleroretráctil de todas las túnicas de la tráquea. Estas lesiones son fácilmente reconocibles en el acto quirúrgico, siendo característica la desaparición del plano de clivaje peritraqueal y la adherencia a estructuras vecinas.
Los estudios imagenológicos pre-operatorios (tomografía computada principalmente) permite, frecuentemente, reconocer estas lesiones.
Manejo médico de las estenosis traqueales
Hugo Caballero Durán*
Director Científico y Jefe de Neumología
Clínica de Marly, Bogotá
Definición
Se entiende por estenosis traqueal, la disminución anormal del calibre de la tráquea por retracción cicatricial o depósito de tejido patológico; la estenosis traqueal, es una de las principales causas de obstrucción crónica de la vía área superior.
Desde el punto de vista funcional, al igual que las demás causas de obstrucción de la vía aérea superior (OVAS), se divide en variable y fija; la obstrucción variable, que puede ser intra o extratorácica, es aquella que se ve afectada por la presión respiratoria transmural.
Etiología
La estenosis traqueal puede presentarse siempre que se ha requerido una vía aérea artificial, especialmente si se ha empleado en situaciones de urgencia, después de intubación prolongada, cirugía traqueal (traqueostomía, resección) o después de algunos de procedimientos endoscópicos.
En el caso de intubación, nasotraqueal, orotraqueal o traqueostomía, las lesiones comienzan como una traqueitis superficial, que puede progresar a ulceraciones mucosas poco profundas, por lo general, a los dos o más días de la insuflación del manguito.
Al erosionarse la mucosa traqueal, los anillos cartilaginosos quedan expuestos y se “ablandan”, se superponen, se fragmentan y eventualmente, se destruyen por completo. Tras la desinsuflación del manguito y la retirada del tubo, se presenta fibrosis en la pared traqueal lesionada, lo que da lugar a la estenosis cicatricial
En el caso de las traqueostomías, el estrechamiento de la luz traqueal comienza típicamente 1 a 1.5 centímetros por debajo del estoma y afecta a 1.5-2 centímetros de pared traqueal.
Otras localizaciones de la estenosis son el estoma y raramente la zona donde el extremo del tubo estaba en contacto con la mucosa
La estenosis post-intubación puede presentarse entre el 5 al 20% de pacientes que han requerido intubación orotraqueal o traqueotomía, especialmente, por tiempos prolongados. La mortalidad puede ser hasta de un 10%.
Fisiopatológica
Independiente de la causa, la estenosis de la tráquea produce aumento de las resistencias de la vía aérea (Raw) y disminución de los flujos.
Cuando la obstrucción es fija, se encuentra aumento de las resistencias inspiratorias y espiratorias y disminución de los flujos inspiratorios y espiratorios.
En la obstrucción extratorácica, se encuentra aumento de las resistencias y disminución de los flujos, especialmente durante la inspiración; por el contrario, en la obstrucción variable intratorácica, se encuentra aumento de las resistencias y disminución de los flujos, especialmente, en la espiración.
Dependiendo de la severidad de la obstrucción, puede o no, encontrarse signos de atrapamiento de aire, dados por aumento del volumen residual (VR), de la capacidad pulmonar total (CPT), del volumen de gas intratorácico (VGIT) y de las relaciones VR/CPT y VGIT/CPT. Cuando hay atrapamiento de aire importante (aumento de VR, CPT, VGIT) puede encontrarse en la espirometría o en la curva de flujo / volumen, disminución de la capacidad vital (CV).
La obstrucción desvía la curva presión volumen a la izquierda; esto quiere decir, que para generar cambios de volumen, se requiere de cambios más grandes de presión: distensibilidad disminuida
Cuadro clínico
La estenosis de la tráquea produce síntomas o signos, solo cuando el calibre se ha reducido en forma importante; se debe tener en mente la posibilidad de estenosis, cuando existan factores de riesgo como los señalados, para hacer un diagnóstico precoz y un abordaje terapéutico temprano.
La mayoría de los pacientes pueden estar asintomáticos durante un período variable, después del retiro del tubo o de la traqueotomía. Posteriormente se puede presentar disnea, inicialmente con el ejercicio, después con reposo, tos, dificultad para la eliminación de las secreciones y estridor.
El estridor, sonido de timbre alto, penetrante, es un signo muy importante de estenosis; puede presentarse en reposo o ejercicio, ser inspiratorio, espiratorio o combinado. Si el estridor es mas notario durante la inspiración que durante la espiración, sugiere una obstrucción extratorácica; cuando se presenta con la misma intensidad en ambas fases, inspiración y espiración, sugiere obstrucción intratorácica; cuando esta presente solo en la espiración, probablemente no se trata de una OVAS.
Diagnóstico
Curva de flujo volumen
Siempre que se sospeche una estenosis traqueal, está indicada una curva de flujo / volumen; ayuda a diferenciar la obstrucción de la vía aérea superior de la inferior y permite establecer si la obstrucción traqueal es fija o variable, intra o extra torácica.
Pletismografía
La pletismografía estudia las variaciones de volumen y presión intrapulmonares; suministra mediciones directas, como las resistencias de la vía aérea (Raw) y el volumen de gas intratorácico (VGIT), e indirectas (en combinación con la medición espirometrica), como son, el volumen de reserva espiratoria (VRE), el volumen residual (VR) y la capacidad pulmonar total (CPT). Es útil para la cuantificación de resistencias, diagnóstico diferencial y seguimiento de pacientes.
Se puede medir la resistencia total (Rtot), la resistencia efectiva, la resistencia inspiratoria y la espiratoria, lo que ayuda en el diagnóstico diferencial de OVAS, con obstrucción de la vía aérea inferior; en el caso de OVAS, también puede contribuir en el diagnóstico diferencial de los diferentes tipos de estenosis: fija, variable intra o extratorácica.
Imagenología
Se hace referencia al papel de los estudios imagenológicos en el resumen “Enfoque imagenológico en el estudio de la obstrucción de la vía aérea superior”.
Endoscopia
Permite confirmar el diagnóstico de estenosis traqueal, establecer las características de la estenosis, precisar si se trata de un trastorno aislado o no, si se acompaña de otras patologías, y estudiar las características anatómicas y funcionales de la vía área.
Puede utilizarse con fines diagnósticos y terapéuticos. La endoscopia juega un papel importante, cuando se sospecha patología dinámica de la vía aérea, como en los casos de malacia.
Manejo médico
Para definir el tratamiento que requerirá un paciente, seguimos los pasos que se resumen en el cuadro 1.
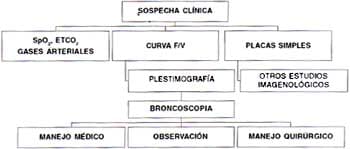
Ante la sospecha clínica de una estenosis traqueal y antes de la endoscopia, se hace una curva de flujo / volumen, en algunos casos una pletismografía, una oximetría, una capnografía y placas simples de cuello y/o tórax.
Hechos los estudios anteriores, se realiza la broncoscopia, para establecer las características de la estenosis: localización, calibre, extensión, si la lesión es única o no, si existen otras patologías asociadas y se estudian las características dinámicas de la vía aérea para establecer si la estenosis se asocia o no, a tráqueo o broncomalacia.
No todos los pacientes requieren otros estudios imagenológicos como tomografía lineal, axial o resonancia magnética. En algunos casos son tomados este tipo de estudios, antes o después de la broncoscopia, para ayudar en la toma de decisiones en cuanto a manejo: médico, quirúrgico u observación. Si la estenosis no produce repercusión clínica o funcional se puede seguir clínicamente y de haber deterioro se repetirán los estudios.
Una vez se ha definido, endoscópica e imagenológicamente, el tipo de estenosis, se siguen los pasos que se esquematizan en el cuadro 2. “La cirugía raramente se considera como el tratamiento de primera línea”
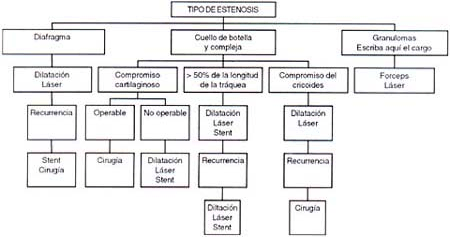
Las estenosis en diafragma pueden ser manejadas con dilatación y/o láser; las estenosis producidas por granulomas, son fácilmente manejadas con láser.
Otro tipo de lesiones
El otro tipo de lesiones que pueden producir estenosis traqueal, son aquellas que se han denominado en cuello de botella o complejas, las cuales a su vez, se pueden clasificar en las que se acompañan de compromiso cartilaginoso, las que tiene una extensión mayor al 50% de la longitud de la tráquea y las que comprometen el cricoides.
En el primer caso, cuando hay compromiso cartilaginoso, que afecta la estructura rígida de la vía aérea y el paciente es operable, el manejo debe ser quirúrgico. Si existen factores que impidan o hagan riesgosa la cirugía, se contemplará dilatación, láser y/o stent.
Para el segundo caso, lesiones que tengan una extensión mayor al 50% de la longitud de la tráquea, se considerará dilatación, láser y/o stent. En el tercer caso, cuando hay compromiso del cricoides, inicialmente el manejo puede ser médico (dilatación y/o láser) y si hay recurrencia se pensará en cirugía
Dilatación
Las dilataciones pueden ser realizadas con endoscopios rígidos o flexibles; en nuestro caso, la realizamos con endoscopios flexibles, utilizando balones y bajo control fluoroscópico
Puede estar indicada en estenosis cortas o como un primer paso antes de otros procedimientos endoscopicos.
Láser
El láser (Ligth Amplification of Stimulated, Emission of Radiation), puede ser utilizado solo, o en combinación con otras técnicas endoscópicas, como dilatación o implantación de prótesis o stents.
El láser esta indicado en los siguientes casos: cuando la arquitectura traqueal esta conservada, en casos de urgencia, en estenosis diafragmáticas, cuando hay fibrosis no consolidada (fase proliferativa) o cuando la estenosis es producida por granulomas aislados o por material de sutura. Es una alternativa ( cuadro 2) cuando el paciente no es candidato a cirugía.
Los láser mas usados en la vía aérea son los de CO2 y Nd:YAG (Neodimio, Ytrio, Aluminio, Gránate) y de los dos, se prefiere el Nd:YAG, que se trasmite por fibras flexibles y puede ser empleado con broncoscopios rígidos o flexibles.
No está indicado en aquellos pacientes que reúne todas las condiciones para ser llevados a cirugía y en los casos de traqueobroncomalacia.
Prótesis y stent
Existen tres tipos de prótesis, cada una de ellas con sus ventajas y desventajas: silicona, metal y mixtas. Ventajas de las de silicona: fácil remoción, útiles en diferentes tipos de estenosis; desventajas: puede requerir de anestesia general y endoscopios rígidos, dificultad en el manejo de secreciones e interferencia en la ventilación por esa misma razón. Con relación a las de metal, ventajas:
implantación con endoscopios flexible, y anestesia local, no alteran el manejo de secreciones y no interfieren con la ventilación; desventajas: difícil remoción, y crecimiento de lesiones dentro de la prótesis, cuando estas no son recubiertas.
Pueden estar indicadas cuando hay recurrencia o reestenosis después de dilatación, láser o cirugía, en pacientes no quirúrgicos o cuando haya traqueomalacia.
Bibliografía
- Ahmad M Dweik Ra. FUTURE OF FLEXIBLE BRONCHOSCOPY. Clin Chest Med. 1999; 20: 1-17.
- Caballero H. PROTESIS (“STENTS”) EN ESTENOSIS DE LE VÍA AÉREA. Rev Colomb Neumol. 1999; 11:34-44.
- Caballero H., Cortina V. LÁSER EN NEUMOLOGÍA. Rev Colomb Neumol. 1995; 7:65-72.
- Caballero H., LA BRONCOSCOPIA EN EL SIGLO XXI. Rev Colomb Neumol. 2000; 12S: 50-52.
- Caballero H.: PAPEL DE LA ENDOSCOPIA EN LA OBSTRUCCIÓN DE LA VÍA AÉREA SUPERIOR. Rev Colomb Neumol. 2000; 12S: 47-49.
- Cavalieres S, Dumon J.F. LASER BRONCHOSCOPY. En Bollinger C.T., Mathur P.N eds. Interventional Bronchoscopy, Karger 2000: 108-119.
- Freitag L. TRACHEOBRONQUIAL STENTS. En Bollinger C.T., Mathur P.N eds. Interventional Bronchoscopy, Karger 2000: 108-119.
- Metha A.C., Dasgupta A. AIRWAY STENTS. Clin Chest Med. 1999; 20: 139-151.
- Ramser E.R., Beamis J.F. LASER BRONCHOSCOPY. Clin Chest Med. 1995; 16: 415426.
- Shure D. FIBEROPTIC BRONCHOSCOPY: DIAGNOSTIC APPLICATIONS. Clin Chest Med. 1.987; 8: 1-13.
- Turner J.F., Wang K.P. ENDOBRONCHIAL LASER THERAPY. Clin Chest Med. 1999; 20: 107-122.
Manejo quirúrgico de las estenosis traqueales
Stella Isabel Martínez Jaramillo*
Jefe Cirugía de Tórax Clínica de Marly
Cirujana de Tórax Clínica Reina Sofía
Introducción
Como dijo el Doctor Hermes C. Grillo: “Lesiones postintubación continúan siendo la principal indicación para resección traqueal y reconstrucción aunque la etiología y métodos para su prevención fueron definidos hace más de 25 años”.
Por esta razón insistimos que antes que de tratarlas debemos prestar atención a prevenir estas lesiones evitando producir compresión por balones sobre las paredes traqueales o por dispositivos pesados sobre las paredes de un estoma en la vía aérea.
Los cirujanos seguimos pensando que la mejor oportunidad de tratamiento y buen éxito en una estenosis traqueal sigue siendo la cirugía y reconstrucción en el mismo tiempo quirúrgico, la cual casi siempre es posible.
Sin embargo, y a pesar de que la gran mayoría de expertos en el uso del láser están de acuerdo en que solo delgadas estenosis tipo diafragma pueden ser definitivamente removidas con láser, y estas son extremadamente raras, casi todas las lesiones de la traquea están siendo sometidas a manejo con láser, antes de considerarse una opción quirúrgica como primera alternativa, lo cual termina complicando el problema.
Por este motivo he decidido centrar mi exposición, más que en la técnica, la cual esta ampliamente escrita por autores con más experiencia que yo en casi todos los artículos sobre el tema, en las indicaciones de cirugía y en particular cuando y por qué escoger la terapia quirúrgica sobre otras alternativas.
El problema
Casi todas las estenosis traqueales post intubación pueden ser reparadas exitosamente cuando son inicialmente identificadas, solo las fallas terapéuticas repetidas por tratamientos inapropiados (traqueostomias, reconstrucciones fallidas injertos o laser) las hacen irreconstruibles.
Tipos de lesión
Laringe
A este nivel el tubo endotraqueal puede causar edema glótico, granuloma de las cuerdas vocales, erosión del aritenoides, formación de tejido de granulación, obstrucción por pólipo, estenosis comisurales o estenosis subgloticas principalmente e nivel del cricoides.
Traqueostoma
Lo que se observa aquí son granulomas o erosiones que obstruyen al cicatrizar produciendo estenosis anterior. Una cánula de traqueostomía en posición baja puede oradar y producir una fístula traqueo-innominada, principalmente en jóvenes.
A nivel del balón
Erosión circunferencial suele ocurrir y malacia aunque menos frecuente también puede observarse, erosiones posteriores que pueden producir fístulas traqueoesofagicas principalmente cuando hubo una sonda en el esófago.
En esta ocasión me referiré exclusivamente a las lesiones traqueales incluyendo las traqueales superiores que involucran la subglotis.
Es claro que la anatomía y la función de la laringe deben ser completamente estudiadas y conocidas antes de llevar un paciente a corrección de una estenosis traqueal o subglótica y esto debe hacerse por observación directa de la competencia glótica mediante endoscopia con el paciente despierto previo análisis del examen fluoroscópico de laringe y tráquea buscando anormalidades funcionales de las cuerdas o malacias.
El estudio ideal por imágenes en este tipo de lesión es la tomografía lineal, que cada vez es menos factible obtener, sin embargo el TAC helicoidal y la Resonancia Nuclear Magnética pueden dar información suficiente aunque menos detallada y menos fácil de interpretar.
El examen broncoscopico es diferido al momento previo a la corrección quirúrgica a menos que se trate de una obstrucción severa que requiera previa dilatación de emergencia o que la lesión parezca tan compleja que se requiera una planeación especial para su corrección.
Una especial atención debemos tener en evaluar la concomitancia de reflujo gastroesofágico que esta frecuentemente asociado y empeora de manera importante las condiciones de inflamación local especialmente en un paciente que ha permanecido largo tiempo en decúbito y usualmente con sondas en el tracto aéreo y digestivo.
Obstrucción aguda
Las dilataciones son una alternativa a las resecciones de emergencia y deben hacerse siempre que la estenosis deje una luz de 5mm o menor, pero no es un procedimiento definitivo. La Traqueostomia estará indicada, si es necesario esperar un periodo prolongado antes de la resección de la estenosis, ya sea para desacondicionar al paciente del ventilador o para mejorar sus condiciones generales o la enfermedad de base o debido a que se encuentre gran inflamación local.
Si la lesión es accesible por vía cervical, el traqueostoma deberá realizarse al nivel mismo de la estenosis, ni encima, ni debajo; pero si la lesión es distal a la horquilla esternal se realizará un traqueostoma convencional con una cánula larga que sobrepase la estrechez.
No hay ventaja en usar laser para reestablecer la vía aérea, ya que este puede causar más cicatriz y estrechez. Sin embargo es una alternativa a las dilataciones cuando no disponemos del equipo para dilatar y estamos ante una obstrucción aguda.
Tratamiento definitivo
Es la resección quirúrgica para cualquier estenosis que no sea tipo diafragma. En esta infrecuente variedad el laser es una alternativa de tratamiento definitivo, sin embargo cuando falla por recurrencia de la estenosis deberá considerarse el tratamiento quirúrgico antes que insistir en múltiples sesiones de láser que luego podrán convertir la lesión en irresecable.
En ausencia de inflamación local importante y con el paciente sin soporte ventilatorio mecánico, la cirugía puede realizarse como procedimiento de emergencia, siempre y cuando se cuente con un cirujano con experiencia en el manejo de estas lesiones y con el equipo necesario para abordarlas.
Se operará de manera diferida si las condiciones médicas del paciente no lo permiten, si hay marcada inflamación laringotraqueal, si el paciente recibe crónicamente tratamiento con esteroides, si la enfermedad de base requiriera reintubación o si coexiste algún déficit neurológico o enfermedad psiquiátrica que favorezca la presencia de complicaciones postoperatorias y que pueda ser mejorado.
Consideraciones técnicas
Deben guardarse todos los principios técnicos para resección y reconstrucción de la traquea, como son los de no disecar circunferencialmente más allá de un centímetro del sitio de sección, preservar los recurrentes y anastomosar sin tensión.
Si coexisten cortos segmentos de malacia, estos son mejor tratados por resección, segmentos largos requieren soporte externo o tubo en T permanente.
Si se requiere traqueostomia concomitante con la reconstrucción de la traquea el estoma debe hacerse mínimo un centímetro distal a la anastomosis y esta debe cubrirse con tiroides o un colgajo pediculado de músculos pretiroideos.
Cuando se han disecado los vasos, particularmente la arteria innominada, o está la anastomosis o el estoma muy cerca de ella, también debe cubrirse la anastomosis con un colgajo de músculo pretiroideo pediculado.
Si se sospecha que se puede requerir una traqueostomia en el postoperatorio, se marcara con un punto el sitio de la traquea seleccionado para facilitar el procedimiento posteriormente y evitar disecciones que puedan comprometer la viabilidad de la anastomosis.
Contraindicaciones
Las contraindicaciones absolutas son que el paciente este aún en ventilación mecánica y las relacionadas con el estado general o enfermedades concomitantes del paciente que son muy reducidas, ya que esta es una cirugía que en su mayoría puede hacerse a través de una cervicotomía con máximo una extensión a mediastino superior sin entrar a las pleuras, ya que normalmente no requiere soporte ventilatorio postoperatorio lo que la hace muy tolerable aún en pacientes con función pulmonar limítrofe.
Otras contraindicaciones son: Recibir esteroides sistémicos como parte del tratamiento, haber recibido altas dosis de radioterapia sobre la traquea, tener algún déficit neurológico que comprometa su mecánica ventilatoria de manera permanente, ser niño ya que el tamaño de la traquea puede dificultar la reconstrucción, y tener marcada inflamación local.
Verdaderas contraindicaciones definitivas son:
- Insuficiente longitud traqueal para reconstrucción; lo cual generalmente se debe a sucesivos tratamientos inapropiados previos.
- Lesión laringea severa no corregible (obstructiva y/o funcional).
Complicaciones
Granulomas a nivel de la anastomosis
Su incidencia ha disminuido con el uso de materiales absorbibles. También evitando el uso de esteroides sistémicos en el postoperatorio y diagnosticando y tratando con antibióticos selectivos las colonizaciones bacterianas de los estomas.
Dehiscencias o reestenosis
Se dan muy relacionadas, cuando ocurre dehiscencia parcial hay mayor probabilidad de reestenosis, puede llevar incluso a la muerte.
Disfunción laringea
Dependiendo de su severidad puede requerir traqueostomía definitiva o puede ser manejada médicamente y con terapia por fonoaudiología , es menos frecuente cundo no se realiza liberación laringea o cuando se usa la técnica suprahioidea descrita por Montgomery.
Fístula Traqueo-innominada fue descrita muy frecuentemente al inicio del desarrollo de la cirugía traqueal, pero cada vez es más infrecuente, puede evitarse disecando la traquea por debajo de la fascia pretraqueal, sin disecar los vasos. Si la arteria ha debido ser disecada es imperativo interponer un colgajo pediculado de músculos pretiroideos lo cual se hace envolviendo la anastomosis y fijando el colgajo a la traquea. Es una complicación frecuentemente mortal.
Complicaciones infecciosas
Son infrecuentes. Extensa mediastinitis anterior con infección de la esternotomía requiere manejo quirúrgico, las demás infecciones locales a nivel de la herida cervical pueden manejarse exclusivamente con drenaje y antibióticos.
Entre ellas está el hallazgo de la colonización de la mayoría de los estomas previos por estafilococo dorado y pseudomona aureuginosa resistentes, que pueden generar tejido de granulación con los mismos microorganismos.
Mortalidad
En la serie de Grillo la mortalidad fue de 2.4% (12/503). Siete se relacionaron con dehiscencia de la anastomosis, una con infarto agudo de miocardio y dos ocurrieron en pacientes que seguían en ventilación mecánica al momento de la resección, lo cual actualmente no se acepta, ya que es una contraindicación absoluta para cirugía de traquea.
Resultados en el Massachusetts General Hospital1
Si se analiza la serie en general, 503 pacientes entre 1965 y 1992, los resultados fueron buenos o satisfactorios en el 93% de los casos resecados con una mortalidad del 2.4% y una rata de falla de 3.9%, lo cual son buenos resultados, más aún si pensamos que esto incluye la fase de desarrollo inicial de esta cirugía donde las contraindicaciones y algunos detalles técnicos no estaban tan bien definidos como si lo están hoy en día.
Si el paciente había recibido tratamientos previos, la tasa de falla se elevaba de 3.6% a 5.6%, y la mortalidad de 2.1% a 3.8%, sin embargo todavía se obtenían un 87% de buenos resultados. La reconstrucción quirúrgica previa determinaba los peores resultados: falla de 9.7%.
Las anastomosis traqueotraqueales fallaron solo en 2.2%, mientras que las de cricoides a traquea fallaron un 6% y las de tiroides a traquea fallaron un 8.1%.
23 pacientes requirieron reintubación postoperatoria por diferentes complicaciones. 27 pacientes requirieron traqueostomia concomitante generalmente por severo edema de laringe, parálisis de cuerdas vocales o severo estrechamiento subglotico. De estos 27 el resultado final fue bueno en 21, satisfactorio en 3 y dos requirieron traqueostomia permanente.
Conclusiones
A pesar de la resistencia que puede generar por ser un método más invasivo, la cirugía es la mejor opción para el tratamiento definitivo de las estenosis traqueales y es bien tolerada por la mayoría de los pacientes. Aprovecho para enfatizar que el primer tratamiento debe ser realizado por un cirujano con experiencia en el manejo de la vía aérea ya que esto permitirá los mejores resultados.
Bibliografía
- Caballero H: Protesis (“stents”) en estenosis de la vía aérea. Rev Colomb Neumol 1999;11:34.
- Grillo HC, Donahue DM: Postintubation Tracheal Stenosis. Chest Surg Clin North Am 1996;6:725.
- Grillo HC, Mathisen DJ: Surgical Management of Tracheal Stenosis. Surg Clin North Am 1988;68:511.
- Grillo HC, Donahue DM, Mathisen DJ, et al: Postintubation Tracheal Stenosis. J Thorac Cardiovasc Surg 1995;109:486.
- Heitmiller RF: Tracheal Release Maneuvers. Chest Surg Clin North Am 1996;6:675.
- Shaffer JP, Allen JN: The use of expandable metal stents to facilitate extubatión in patients con large airway obstruction. Chest 1998;114:1378.
- Wood DE, Vallieres E: Tracheobronchial resection and reconstruction. Archives of Surg 1997;132:850.






Hola buenas noches me llamó Romina quería contarles mi hija tiene 4 años y tiene una traqueotomía por estenosis traqueal y aveces cuesta mucho cambiarle la cánula ,se le irrita micho el cuello en la parte de la traqueo y le sale mucha secresion ,yo tengo entendido por la doctora que esa cicatriz(estenosis ) tarda 6meses en desinflamar pero acá dice de 1 año a 2 es eso verdad ?
Depende de cada chico ?
Desde ya muchas gracias .