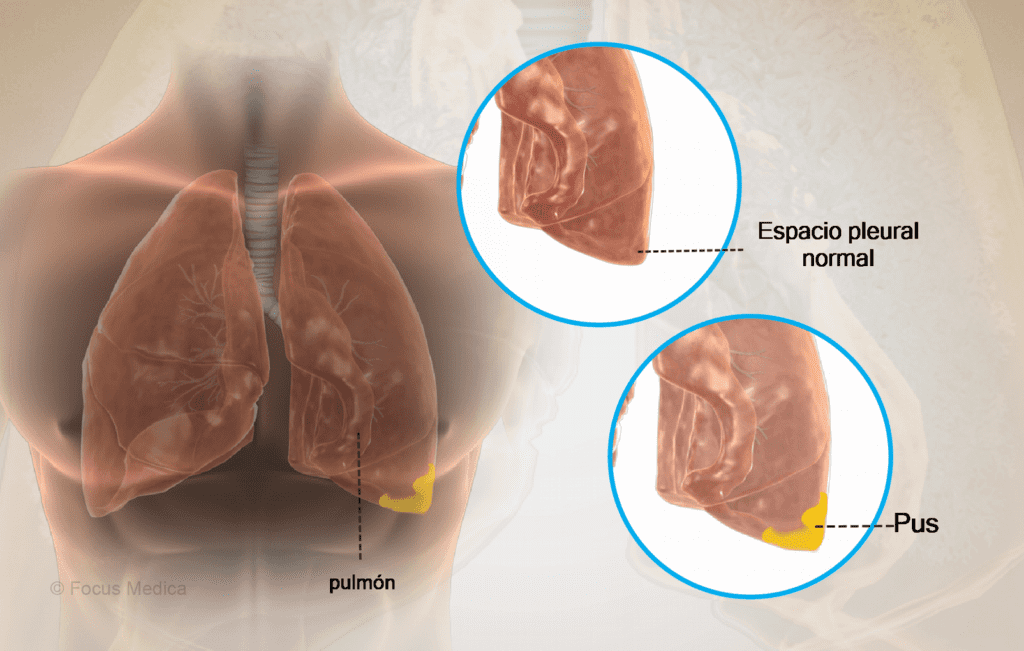
La colección de pus en el espacio pleural, es una entidad descrita desde los tiempos de Hipócrates (460 a. C.) y hasta ahora sigue teniendo al drenaje adecuado de la cavidad como piedra angular de su tratamiento. El tratamiento del empiema hasta la primera guerra mundial se basó en el drenaje abierto.
Durante esta guerra se evidenció la alta mortalidad debida al drenaje temprano que inducía un neumotórax. A partir de estas observaciones se inició el manejo con los drenajes cerrados, procedimiento descrito desde 1876 por Hewett, y con esto se disminuyó la mortalidad en un 60%.
Durante la 2ª guerra mundial se introduce la decorticación pulmonar como parte del manejo, la cual fue descrita en 1893 por Fowler, y finalmente con la aparición de los antibióticos en la década de los cuarenta, se inicia la era moderna en el manejo del empiema, base actual para enfrentar esta entidad. (Lea también: Stents en la vía aérea)
Luis Jaime Téllez R.
Cirujano de tórax
Introducción
Las inflamaciones pulmonares son el 60% de las causas de empiema, 20% son secundarias a complicaciones de cirugías torácicas, 10% post trauma, 10% perforaciones esofágicas, extensión de infecciones en cuello, mediastino o subfrénicas.
40% de los pacientes con neumonías tiene derrame pleural asociado y solo 10% de estos derrames requieren de intervención específica para resolverlo. Los derrames paraneumónicos se pueden dividir en 3 tipos:
Derrames no complicados, derrames complicados y empiemas.
El derrame no complicado es un exudado con pH > 7.2, glucosa >40 mg/dl y LDH3.0, resuelve con el manejo de la neumonía.
Este exudado puede progresar a un derrame complicado el cual no resuelve sin manejo específico, finalmente si no se drena progresará a un empiema, el cual se diagnostica por su aspecto y por hallazgos como leucocitos >15000 y presencia de gérmenes.
La evolución natural de los derrames para neumónicos permite comprender la fisiopatología del empiema y orientar su manejo.
Él líquido en la cavidad se genera por un aumento de permeabilidad a nivel del tejido pulmonar en fase inflamatoria, esto lleva al paso de este exudado a la cavidad pleural, que al exceder la capacidad de drenaje linfático en la pleura produce el derrame.
Fase exudativa o aguda
Presenta un líquido claro, estéril, con las características del derrame no complicado antes descrito.
Fase fibrinopurulenta
La evolución de este derrame inicia con un líquido turbio con características que muestran un espectro desde un derrame complicado hasta un empiema franco. El Ph <7.2, Glucosa <40, LDH >1000 y Leucocitos >1000 son los hallazgos más frecuentes, aparecen detritus formación de fibrina y la tendencia a formar lóculos. En general se desarrolla después de la 1 semana del proceso infeccioso.
Fase de organización
Muestra una actividad fibroblástica en las pleuras, con tabiques, formación de una coraza pleural con restricción pulmonar. El líquido espeso con abundante fibrina. Es un proceso que demora entre 3 a 4 semanas en definirse.
Microbiología
Los gérmenes han cambiado con la aparición de diferentes antibióticos y las poblaciones que se estudien. Actualmente el 64% de los empiemas son debidos a gérmenes aeróbicos, 13% anaerobios y 23% flora mixta.
De los aerobios Gram (+) el Stafilococo. aureus y Streptococo. Neumonie son el 70%. Los Gram (-), la E.coli es la más frecuente sin embargo, la Klebsiella, Pseudomona y Haemofilus son el 75% de los Gram (-) aislados como germen único. Los anaerobios rara vez se cultivan solos los Bacteroides y Peptoestreptococo son los más frecuentes.
Dependiendo de la población se presentan los gérmenes, así en ancianos y en neumonías por aspiración son más frecuentes los anaerobios y mixtas, en adultos jóvenes Neumococo y en niños el Haemofilus y el Stafilcoco. Los derrames que más se infectan son los asociados a neumonías por anaerobios 91% y los aerobios 40%.
Los hallazgos clínicos son los derivados del proceso primario, el germen casual y la capacidad de respuesta del huésped. El derrame asociado solo contribuye a aumentar el estado séptico o el dolor torácico del paciente.
Diagnóstico del empiema torácico
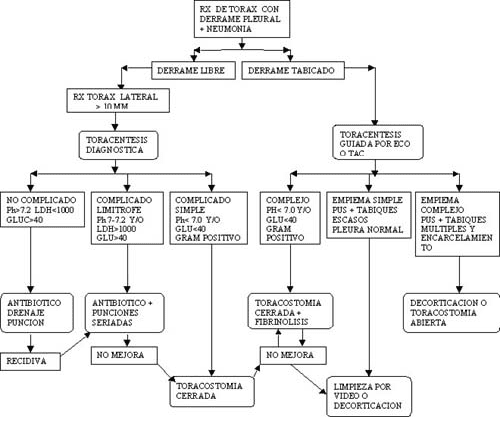
El diagnóstico se establece con las imágenes diagnósticas. La radiografía de tórax es la primera aproximación. Si esta sugiere derrame por borramiento de los senos costo frénicos se debe realizar una radiografía decúbito lateral. Sí él líquido es libre se desplazará y si la distancia a la pared es mayor de 10mm, la cantidad de líquido es suficiente para indicar su punción y llegar al segundo paso en el diagnóstico.
El hallazgo en la radiografía que sugiera un derrame tabicado lleva a la punción diagnostica guiada por ecografía o TAC.
La Ecografía y con mayor detalle la TAC amplía la información sobre los tabiques, el engrosamiento pleural y el estado del parenquima pulmonar que puede ser relevante para el manejo del empiema.
La toracentesis es un procedimiento que es diagnóstico y puede ser terapéutico, ya que en derrames no complicados se puede drenar logrando resolución de este.
El estudio del líquido determinará el manejo del derrame, las características macroscópicas, el Ph, la glucosa, LDH y el Gram son los datos más relevantes en su estudio.
El paso de las bacterias al líquido genera aumento en la actividad de los PMN, el metabolismo se aumenta y genera utilización de glucosa, con el metabolismo de la glucosa; se produce CO2 y ácido láctico, hay muerte celular y todo esto genera acidosis pleural con disminución del Ph, disminución de la glucosa y aumento de la LDH.
Tratamiento del empiema torácico
El manejo del derrame paraneumónico y el empiema depende de su evolución y secuencia de diagnóstico.
El tratamiento del empiema se basa en uso de antibióticos, el drenaje oportuno y completo de la cavidad y la expansión pulmonar, para obliterar el espacio.
El antibiótico se inicia empíricamente dependiendo de sí la neumonía es adquirida en la comunidad o es intra hospitalaria, la franja de edad del paciente y otros datos que orienten al posible germen causal.
El drenaje del líquido se puede realizar por toracentesis, toracostomía cerrada, limpieza temprana con video toracoscopia, decorticación pulmonar o toracostomía abierta, la decisión del drenaje es de acuerdo al momento de evolución en que se detecta el derrame.
La toracentesis es el primer paso para el diagnóstico y orienta para el manejo. El estudio macroscópico y químico del líquido, así como los hallazgos radiológicos van a definir la conducta a seguir.
Dentro de los múltiples datos que la química del líquido puede suministrar, existe un consenso que el Ph, la glucosa, la LDH, el Gram, el recuento de leucocitos y las proteínas, son los más importantes y que pueden dar la información necesaria para orientar el manejo.
Clasificación de Ligth
La Clasificación de Ligth de los derrames y el empiema para definir el tratamiento es ilustrativa y práctica:
1. Clase I: derrame que en Rx de tórax lateral < 10 mm no es significativo y no requiere drenaje.
2. Clase II: Derrame no complicado, >10 mm en el Rx de tórax lateral, química Ph>7.2, glucosa > 40, LDH1000, glucosa >40, Gram sin gérmenes, drenaje con toracentesis seriadas, evaluación clínica cercana.
3. Clase IV: derrame complicado simple, Ph
4. Clase V: derrame complejo, Ph
5. Clase VI: empiema simple, líquido purulento, loculado o no, toracostomía o limpieza temprana por vídeo o abierta.
6. Clase VII: empiema complejo, pus con lóculos múltiples, atrapamiento pulmonar, decorticación.
Los drenajes con toracentesis se limitan a derrames no complicados y que clínicamente tengan mejoría.
Abordaje quirúrgico
El primer abordaje quirúrgico y el más usado para el derrame, es el tubo de tórax, su efectividad depende del estado en el que se encuentre el derrame y técnicamente la posición en que se deje dentro de la cavidad. En fase exudativa puede ser efectivo hasta en un 83%, cuando es en fase fibrino purulenta disminuye al 20-27%. El manejo conjunto con fibrinolíticos puede mejorar su redimiento en algunos casos no avanzados.
Seguimiento
El seguimiento del tubo debe mostrar mejoría radiológica temprana y drenajes progresivamente menores con líquido de características no complicadas, si esto no ocurre se debe evaluar la posibilidad de progresar a un manejo más complejo con ayuda de ecografía o tomografía.
La morbi-mortalidad de los pacientes con toracostomía es de aprox 12%, y es debida a que el grupo de pacientes en los cuales falla el manejo progresan a complicaciones como recurrencias, fístulas, sangrado etc.
La estancia hospitalaria es mayor que otros grupos también. El uso de fibrinolíticos esta descrito desde hace más de 50 años, sin embargo la experiencia en el manejo de estos no esta bien establecida.
Las series más grandes demuestran que su uso debe ser temprano en derrames complicados complejos, que el seguimiento sobre su eficacia debe ser muy cercano. Desventajas son, estancias prolongadas promedio de 11 días, alto costo, y posibles reacciones anafilácticas. En casos seleccionados puede ser un arma muy efectiva, 72- 86% de éxito en derrames clase V, 28% requieren drenaje quirúrgico posterior.
Uso de medicamentos
Se utiliza 150000-250000 U de Streptokinasa o 100000 U de Urokinasa en 100 cc de SSN instiladas por el tubo diariamente. El seguimiento debe mostrar mejoría radiológica y aumento del drenaje al doble.
Antibióticos intrapleurales solo se ha establecido en el uso de soluciones para empiemas post neumonectomía, (Clagett)
Cuando existe evidencia radiológica de tabiques o ha fallado la toracostomía con o sin fibrinoliticos, se debe progresar a drenajes quirúrgicos.
La limpieza temprana por vídeo toracoscopia es un procedimiento cada vez más aceptado y utilizado con índices de éxito aprox 90%, morbi-mortalidad baja y estancias 3-4 días. Es el procedimiento ideal en fases fibrina purulentas tempranas, cuando aún no hay proliferación fibroblástica y atrapamiento pulmonar. El drenaje, ruptura de tabiques, y liberación del pulmón se puede realizar asegurando el drenaje y obliteración del espacio pleural con expansión pulmonar.
Fases tardías de empiema torácico complejo
En fases tardías de empiemas complejos, cuando existe lesión pulmonar asociada o cuando durante la video toracoscopia no se logra los objetivos mencionados, la conversión a cirugía abierta y decorticación es la alternativa siguiente, asegura la expansión pulmonar para obliterar la cavidad. Es un procedimiento con mortalidad de 1.3%, con resultados exitosos de aprox 93% y estancias cortas.
La toracostomía abierta es un procedimiento que aunque no se utiliza mucho actualmente, puede ser de gran utilidad en algunos casos.
Pacientes con compromiso del estado general y proceso en fase de organización, con empiemas localizados, permiten drenajes abiertos que es un procedimiento rápido con poca morbi- mortalidad.
Debe haber más de un lóculo mayor donde exista una sinfisis pleural en el resto de la cavidad, situación que solo ocurre después de la segunda semana de un proceso inflamatorio.
Implica manejo de enfermería posterior prolongado, pero ambulatorio. Deformidades, neuropatias o requerir decorticaciones posteriores son algunas complicaciones particulares de este procedimiento.
Finalmente el éxito en el manejo de los derrames para neumónicos y empiemas está en su detección temprana y drenaje de acuerdo al momento en la evolución del mismo, esto permite un flujograma lógico que se propone a continuación.