Introducción
El nódulo solitario del pulmón es una lesión pulmonar redondeada u oval, bien delimitada. No mayor de 3 cms. de diámetro, completamente rodeada por parenquima pulmonar normal, aireado, no asociada con atelectasias o adenopatías. Los nódulos solitarios del pulmón NSP, se encuentran en 1 a 2 de cada 1000 radiografías del tórax (1.). La mayoría son hallados en una radiografía de rutina practicada en individuos asintomáticos.
En una revisión de 1.711 nódulos solitarios del pulmón que fueron resecados en cinco diferentes series, más del 60% fueron benignos (2.). Se encontraron 53.9% granulomas, 6.6% hamartomas, 28.3% carcinomas broncogénicos, 3.5% metástasis, 2.0% tumores carcinoides y 5.7% otros. Se han informado más de 80 etiologías diferentes (3.)
En una revisión hecha por nosotros en el hospital Santa Clara de Bogotá encontramos:50% granulomas, 36.73% carcinomas broncogénicos y 13.27% tumores benignos.
La evaluación y el manejo oportuno de un Nódulo Solitario del Pulmón son esenciales por el número significativo de ellos que resultan malignos. (Lea también: Evaluación del manejo de los sistemas de drenaje torácico)
Incidencia de muerte del cáncer pulmonar
En Colombia el cáncer pulmonar es la segunda causa de muerte por cáncer entre los hombres después del de estómago y la cuarta entre las mujeres, precedida por estómago, cuello uterino y mama.
En los Estados Unidos el cáncer broncogénico es la primera causa de muerte por cáncer en hombres y en mujeres. La sobrevida a cinco años es del 14% y solamente 20% de los casos son resecables en el momento del diagnóstico.
Aproximadamente 20 a 30% de todos los carcinomas broncogénicos se presentan como NSP y 88% o más son resecables y tienen una rata de sobrevida a cinco años de 60 a 80%.(4,5,6,7). Estas conclusiones subrayan la importancia de la evaluación y manejo oportunos de los pacientes con NSP.
De los estudios iniciales tres características son ampliamente aceptadas como dignas de confianza para determinar la probabilidad que un NSP sea benigno. Estas son: estabilidad o no crecimiento del nódulo en un período mayor de dos años, la presencia de calcio con patrones características y la edad menor de 35 años.
En las dos últimas décadas la tomografía axial computadorizada del tórax, la fibrobroncoscopia flexible y la aspiración transtorácica percutánea con aguja fina han mejorado nuestra posibilidad de distinguir nódulos benignos de malignos.
La meta en la evaluación y manejo de un paciente con NSP es minimizar el número de toracotomías en procesos benignos y apresurar la resección en nódulos malignos, para de éste modo proporcionar a nuestros pacientes la mejor posibilidad de una potencial curación quirúrgica.
Evaluación inicial del nódulo solitario del pulmón
Debe ser practicada con una historia clínica y un exámen fisico completos. Averiguar la edad, historia de fumador, exposición a carcinógenos, residencia o viajes a áreas endémicas de micosis y tuberculosis, historia de enfermedad maligna previa y enfermedad pulmonar previa.
En pacientes menores de 35 años, con un NSP no calcificado o indeterminado y sin otros factores de riesgo (historia de fumador o enfermedad maligna previa), la probabilidad de malignidad es menor del 1%. (8,9) En hombres mayores de 50 años, más del 50% de los nódulos no calcificados resecados son malignos.(10,11,12).
Además de la edad, la historia de fumador es un poderoso factor de riesgo para la malignidad. Así mismo la historia de una enfermedad maligna previa conocida en un paciente con NSP hace probable que el NSP sea metastasis en 50 a 70% de los casos; cuando no hay enfermedad maligna previa la posibilidad que un NSP sea maligno es menor del 3%.
El exámen fisico de un paciente con NSP, en la mayoría de los casos no tiene signos específicos.
Valoración radiográfica inicial del nódulo solitario del pulmón
Después de la detección de un Nódulo Solitario del Pulmón en una radiografía convencional, la evaluación adicional está determinada por la confirmación de la estabilidad o la presencia de calcificaciones. Una investigación diligente para buscar radiografías previas es esencial.
Si el Nódulo Solitario del Pulmón ha estado presente y estable en tamaño por dos años o más, cuando se compara con radiografias previas, el nódulo es considerado benigno. La presencia de calcio dentro de un nódulo con los siguientes patrones es seguro indicador de benignidad: calcificación central en ojo de buey o láminas concéntricas en bulbo de cebolla que son características de granuloma.
La roseta de maíz o patrón condroide de calcificación, ocurre típicamente en los hamartomas. Un nido de calcificación central densa representa un proceso benigno. El calcio puede estar presente en lesiones malignas, sin embargo usualmente la localización es excéntrica y no tiene los patrones previamente mencionados.
En la mayoría de revisiones, el contorno, la definición de los márgenes, el tamaño, cavitación y otras características no son consideradas altamente seguras para distinguir lesiones benignas de malignas. Cada característica puede ser de algún valor en casos seleccionados y una combinación de dos o más factores puede ser útil.
Nódulo solitario del pulmón con apariencia espiculada
Un NSP con apariencia espiculada predice malignidad en 88 a 94% de los casos. (13,14). Las lobulaciones que se han asociado con malignidad pueden ser ocasionadas por montículos de tejido tumoral que invaden irregularmente al tejido adyacente. Si un nódulo tiene un contorno linear sin irregularidades o nodularidad, tiene una alta posibilidad de ser benigno.
Las lesiones satélites se ven mas frecuentemente en procesos granulomatosos y son extremadamente raras en carcinomas.
En general bordes hirsutos, irregulares o mal definidos son mas a menudo asociados con malignidad, mientras que márgenes bien definidos sugieren un proceso benigno. Lesiones mayores de 5 cms de diámetro son probablemente malignas, pero los tamaños pequeños no quiere decir que sean beningnas (34).
Tomografía axial computarizada
Hoy en día el descubrimiento con tomografía axial computarizada de un nódulo muy pequeño, puede ser un avance en el diagnóstico precoz de carcinoma. La tomografía axial computadorizada ha ganado amplia aceptación en la evaluación del NSP.
Los cortes finos a 1 mm demuestran más sensibilidad para la detección de calcificaciones y son usados para precisar la densidad de los nódulos. Si se encuentra calcio con los patrones de benignidad mencionados el nódulo se considera benigno. La densidad del nódulo ha sido útil para ayudar a diferenciar nódulos benignos de malignos.
Cuando la densidad sugiere tejidos blandos, se debe hacer medición de la densidad sin medio de contraste y se compara después de agregarle medio de contraste. Si se produce una diferencia de más de 20 unidades Hounsfield existe una alta probabilidad de malignidad. (15,16,17,18,19,20,21,22). La tomografía axial computadorizada permite además precisar si existe más de un nódulo en los pulmones y valora el mediastino, para identificar adenomegalias que sugieren invasión ganglionar.
La TAC debe ampliarse hasta el abdomen hasta visualizar las suprarrenales, sitio frecuente de metástasis del carcinoma broncogénico. Después de practicada la tomografia axial computadorizada 20 a 25% de los nódulos que estaban clasificados como indeterminados resultan con alta probabilidad de benignidad por los patrones antes mencionados.
Fidel Camacho Durán, FACS, MD*.
Jefe del Departamento de Cirugía Fundación Santa Fe de Bogotá.
Director del Programa de Postgrado de Cirugía del Tórax. Universidad El Bosque.
Clasificación clínica del paciente con NSP
Después de completar la evaluación inicial el médico está capacitado para colocar al paciente en una de estas tres categorías:(23)
Primera. El nódulo se considera benigno por demostración de estabilidad, patrón de calcificación característica o edad menor de 35 años sin factores de riesgo. Estos pacientes se dejan en observación tomándoles radiografías simples cada tres meses durante el primer año y cada seis meses durante el segundo año.
Segunda. El nódulo se considera maligno. Estos son los pacientes mayores de 50 años que tienen una o más razones para sospechar que el nódulo es un carcinoma. (Fumadores pesados, nódulo de aparición reciente, espiculado). Estos pacientes son sometidos a cirugía previa broncofibroscopia para definir estado de la mucosa de todo el árbol bronquial.
Tercera. Cuando el nódulo es considerado indeterminado. Estos pacientes requieren estudio especial y rápido.
Estudio del paciente con nódulo pulmonar solitario indeterminado
Anteriormente la observación y la toracotomía fueron las dos únicas alternativas en el manejo del nódulo pulmonar indeterminado. En las últimas dos décadas la tomografía axial computadorizada, la broncofibroscopia y la aspiración percutánea con aguja fina han cambiado la evaluación y manejo de estos pacientes.
La broncofibroscopia con lavado cepillado y biopsia tiene un rendimiento del 10 al 28 % para nódulos malignos menores de 2 cms de diámetro. Para nódulos malignos mayores de 2cms la biopsia transbronquial guiada por fluoroscopia es exitosa en 40 a 68% de los casos (24,25).
Establecer un diagnóstico definitivo en lesiones benignas tiene un rendimiento mucho más bajo. De todas maneras la broncofibroscopia guiada por fluoroscopia debe hacerse en todo paciente con nódulo indeterminado, antes de llevarlo a cirugía, para intentar diagnóstico.
Y si no, para establecer el estado de la mucosa del arbol bronquial. Es importante concluir que no existan lesiones endobronquiales asociadas o como parte del espectro del carcinoma que puede presentarse sincronicamente en otros sitios.
Biopsia aspiración percutánea
La biopsia aspiración percutánea con aguja fina guiada por fluoroscopia biplana proporciona una confirmación visual para tomar una muestra apropiada. Cuando la fluoroscopia falla se puede guiar con Tomografia axial computadorizada.
La biopsia aspiración percutánea con aguja fina en el diagnóstico de malignidad tiene un rango de sensibilidad del 64 al 97% (26,27,28,29,30,31). La proporción de falsos negativos es muy variable de 1 a 29 % (32).
La dificultad en la interpretación de una biopsia no diagnóstica ha llevado a algunos a concluir que la biopsia aspiración tiene un papel discutible en la evaluación y el manejo de pacientes con NSP. Las complicaciones mas frecuentes son neumotórax en 20 a 34% de los casos y 5 a 14 % requieren tubo de drenaje.
La hemoptisis ocurre en 2 a 14% (33). Las contraindicaciones son: pacientes que no cooperan, severa dificultad respiratoria, tos incontrolable, enfisema avanzado, neumonectomía contralateral e hipertensión pulmonar.
Nosotros no hacemos rutinariamente la biopsia apiración con aguja fina, la preferimos para aquellos casos en que estando sin diagnóstico, el nódulo está localizado cerca de la pared y es mayor de 2 cms. La recomendamos también en casos que no van a ser llevados a cirugía por inoperables, pero se busca el diagnóstico para contemplar otra posibilidad de tratamiento, o cuando se sospecha enfermedad metastásica.
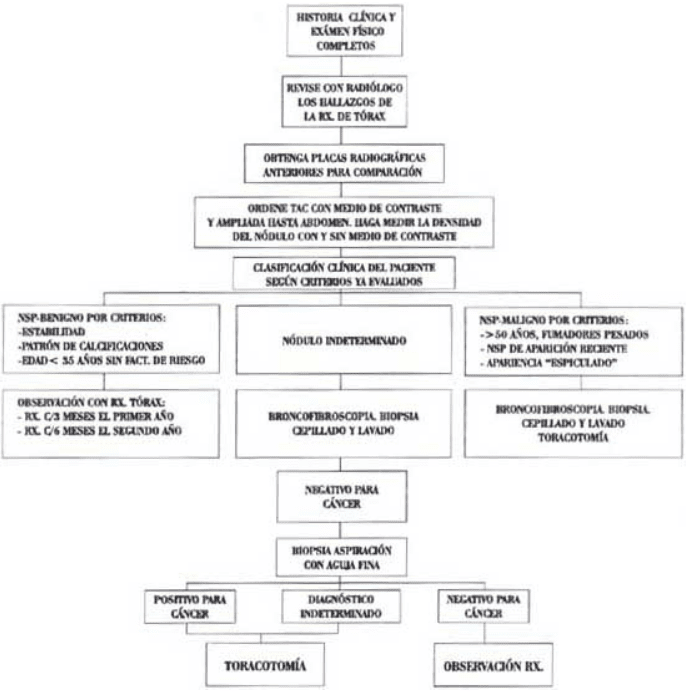
Flijograma para el manejo el NSP
En este grupo de pacientes con NSP indeterminado si no se define el diagnóstico con estos estudios previos para decidir conducta, nosotros lo llevamos a cirugía, si el nódulo es bien periférico practicamos videotoracoscopia y de acuerdo con el diagnóstico de la biopsia por congelación se define la conducta.
Si es maligno hacemos ampliación de la cirugía para resección oncológica. Además, si el nódulo no es periférico o no lo podemos abordar por videotoracoscopia hacemos toracotomía limitada para su extirpación y también dependiendo del resultado de la biopsia por congelación definimos la conducta. Si es maligno ampliamos la cirugía para hacer resección oncológica.
Bibliografía
Good CA,Wilson TW :The solitary cinrcunscribe pulmonary nodule: Study of seven hundred five cases enconuntered roentgenologically in a period of three and one-half years.JAMA,166:210-215,1958
Seigelman SS,Stitk EP, Summer WR: Management of the patients with a localized pulmonary lesion.In:Seigelman SS et Al.Eds: Pulmonary System: Practical Approaches to Pulmonary Diagnosis.New York.Grune y Straton.1979
Felson B: Pulmonary Nodules and Cysts. In:Chest Roentgenology. Philadelphia.Saunders. 1973:314-329
Boucot KR,Cooper DA,Wiss W et Al: Appearance of firts roentgenographic abnormalities due to lung cancer.JAMA, 190: 1103-1106,1964
Higgins GA, Shields TW,Keehn RJ : The solitary pulmnary nodule:Ten year follow upof Veternas Adminstration-Armed-Forces Cooperative Study.Arch Surg.110:570-575,1975
Jackman RJ,GooD CA,Clagett OT,et Al: Survival rates in peripheral bronchogenic carcinomas up to fours centimeters in diameter presenting as solitary pulmonary nodules.J.Thoracic Cardiovasc Surg 57:1-8,1969
Calhoun P,FeldmanPS, Armstrong P, et al: The clinical outcome of needle aspirations of the lung when cancer is not diagnosed.Ann Thorac Surg 41: 592-596,1986
Trunk G,Gracey DR,Byrd RB: The management and evaluation of the solitary pulmonary nodule.Chest 66:236-239,1974
VAnce JW,Godd Ca, Hodgson CH: The solitary circumscribed pulmonary lesion due to bronchogenic crcinoma.Dis Chest 36:231-237,1959
Holin SM,Dwork RE,Glaser S, et al: Solitary pulmonary nodules found in a commnitywide chest roentgenographic survey.Am REv Tuberc Pulm Dis 79:427-439,1959
Steele JD: solitary pulmonary nodule.J.Thorac Cardiovasc Surg 46:21-39,1963
Walske BR: The solitary pulmonary nodule.DisChest 49:302-302,1966
Huston J III,MuhmJR: Solitary pulmonary opacities:Plain Tomography.Radiology 163: 481-485,1987
Zerhouni EA,Boukadoum M, Siddiky MA,et al: A standarad phantom for quanitative CT analysis of pulmonary nodules.Radiology 149:767-773,1983
Swensen SJ, Brown LR, Colby TV, Weaver AL: Pulmonary nodules:CT Evaluation of Enhancement with Ionadited Constrast Material. Radiology 194:393-398,1995
Swensen SJ, Brown LR,Colby TV,Weaver AL,Midthun DE:Lung Nodule Enhancement atg CT: Prospective Findings.RAdiology 201:447-455,1996
Yamashita K,Matsunobe S,Tsuda T,Nemoto T,MatsumotoK,Miki H, Konishi J:Solitary Pulmonary Nodule:Preliminary Study of Evaluation with Incremental Dynamic CT.Radiology 194:399-405,1995
Mori K,Saitou Y, Tominaga K,Yokoi K, Miyasawa N,Okuyama A,Sasagawa M: Small Nodulr Lesion in the Lung Periphery: New Approach to Diagosis with CT.Radiology 177:843-849,1990
Kuriyama K,Tateishi R,Doi O,Higashiyama M,Kodama K,INoue E,Narumi Y,Fujita M, Kurod C:Prevalence of Air BRonchograms in Small Periheral Carcinomas of the Lung on Thin Section CT: Comparison with Benign Tumors.AJR.American Journal of Radiology 156:921-924,1991
Hix WR, Aaron BL: Solitary Pulmonary Nodule.What should be included in the workup?.Postgraduate Medicine.86:57-64,1989
Stauffer JL.: Ten commandments to help you select a course of action.Wath to do when you detect a solitary pulmonary nodule.The Journal of Respiratory Diseases 7.17-35,1986
Rohwedder JJ: The solitary Pulmonary Nodule.A New Diagnostic Agenda.Chest 93:1124-1125,1988
Viggiano RW, Swensen SJ, Rosenow EC :Evaluation and Management of Solitary and Multiple Pulmonary Nodules. Clinics in Chest Medicine 13:83-95,1992
Cortese DA,Mc Dougall JC: Biopsy and brushing of peripheral lung cancer with fluoroscopic guidance.Chest 75: 141-145,1979
Radke JR, Conway WA,Eyler WR,et al:Diagnostic accuracy in peripheral lung lesions:Factors predicting succes with flexible fiberoptic bronchoscopy. Chest 76:176-179,1979
Herman PG, Hessel SJ: The diagnotic accuracy and compliacations of closed lung biopsies.Radiology 125:11-14,1977
Khouri NF,Stitik FP,Erozan YS et al:Transthoracic needle aspiration biopsy of benign and malignant lung lesions.AJR 144:281-288,1985
Lalli AF,Mc Cormack LJ,Zelch M et al:Aspirations biopsies of chest lesions.Radiology 127:35-40,1978
Sagel S, Ferguson T,Forrest J, et al: Percutaneous transthoracic aspiration needle biopsy.Ann Thorac Surg 26:399’405,197
Wallace JM, Deutsche AL : Flexible fiberoptic broncoscopy and percutaneous needle aspiration for evaluating the solitary pulmonary nodule.Chest 81:665-671,1982
Westcott JL: Direct percutaneous needle aspiration of localized pulmonary lesions: Results in 422 patients.Radiology 137:31-35,1980
Calhoun P,Fieldman PS,Armstrong P, et al:The clinical outcome of needle aspirationsof the lung when cancer is not diagnosed.Ann Thorac Surg 41: 592-596,1986
Stitik FP: Percutaneous needle aspiration biopsy of localized pulmonary disease.In Biopsy Techniques in Pulmonary Disorders.New York.Raven Press.1989,81-98.
Munden RF, Pugatch RD, Liptay MJ, Sugarbaker DJ, Le LU: Small Pulmonary Lesions Detect at CT: Clinical Importance. Radiology 202:105-110, 1997.