Paciente de 71 años, masculino, natural de Zipaquirá y procedente de Bogotá, D.C., quien ingresa a la insitución remitido del CAMI de Prado Veraniego en donde permaneció hospitalizado por cuatro días, refiriendo cuadro de 20 días de evolución consistente en tos seca, emetizante, fiebre no cuantificada, malestar general, cefalea continua y disnea progresiva. Previamente había recibido Amoxicilina y Salbutamol sin mejoría del cuadro, en Prado Veraniego recibe tratamiento por cuatro días con Penicilina Cristalina 4’000.000 und c/4 horas y Amikacina 500 mg c/12 horas por tres días sin presentar mejoría por lo que deciden remitir a nuestra institución, al examen físico de ingreso a urgencias se anota: TA: 130/75, FC: 100x’, FR: 40x’, estertores finos basales bilaterales, tirajes intercostales bajos, sin otros signos patológicos. (Lea también: Efectos benéficos de los Beta 2 en EPOC diferentes a una pobre broncodilatación)
Francisco Cuervo M. M.D.*; Jorge Carrillo Bayona, M.D.**; Paulina Ojeda, M.D.**
Medicina Interna – Neumología. Hospital Santa Clara, E.S.E. Bogotá.
Radiología. Hospital Santa Clara, E.S.E. Bogotá.
Patología pulmonar. Hospital Santa Clara, E.S.E. Bogotá.
Revisión de antecedentes
Como antecedentes de importancia tanto el paciente como los familiares refieren Diabetes Mellitus tipo 2 diagnosticada hace dos años, fumador de siete cigarrillos día durante 20 años hasta hace 27 años ( 7 paq/año), bebedor ocasional de licor, venía recibiendo glibenclamida 5 mg VO día, además refiere que la madre murió hace 30 años de Tuberculosis Pulmonar. Posteriormente la familia refiere que hay otro familiar con el mismo cuadro pulmonar.
Revisión de sistemas
A la revisión por sistemas el paciente refiere cuadro de tres meses de tos, inicialmente productiva de expectoración verdosa, ocasionalmente hemoptóica y posteriormente seca, fiebre de predominio nocturno, pérdida de 5 kg de peso en los últimos tres meses, disnea de progresión lenta en los últimos tres meses.
Examen físico
Al examen físico de ingreso a piso se encuentra paciente en regulares condiciones generales, con signos de dificultad respiratoria dados por taquipnea y tirajes intercostales bajos, TA: 130/70, FC: 105x’, FR: 32x’, estertores crepitantes en dos tercios inferiores de ambos hemitórax, resto del examen físico descrito como normal.
Resultados radiológicos
Los hallazgos radiológicos son los que se muestran a continuación.
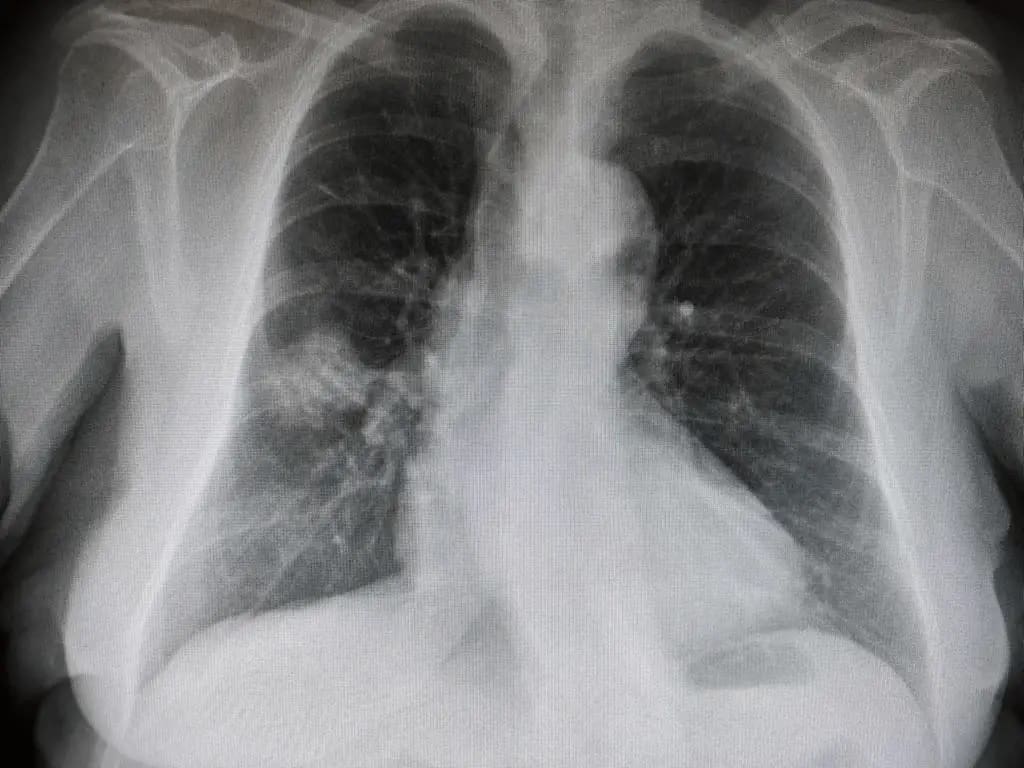
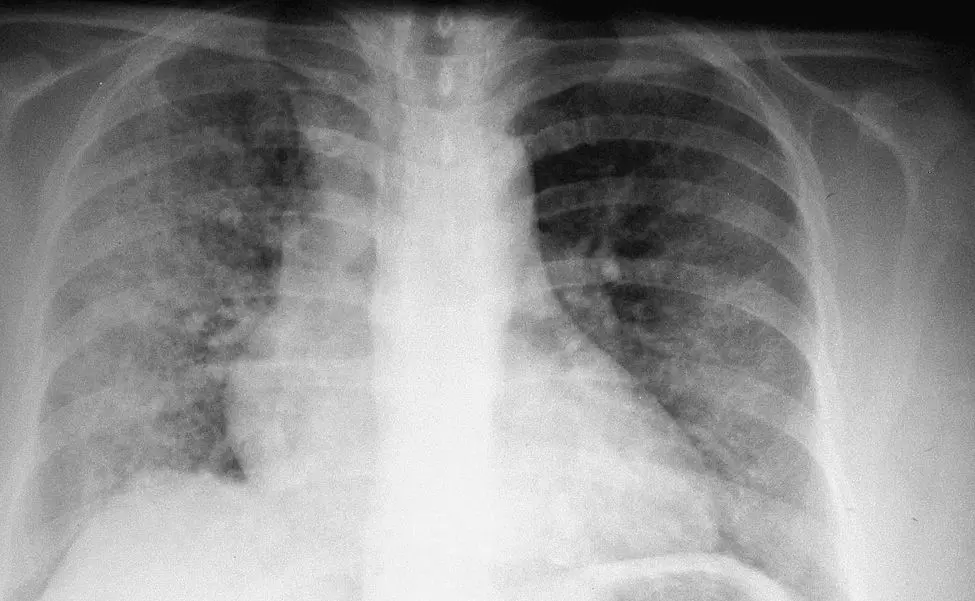
Foto 1. Radiografía PA: Opacidades intersticiales de patrón reticular grueso, de predominio periférico, con áreas que sugieren patrón de “panal de abejas”.
Se realiza una impresión diagnóstica de ingreso de la siguiente manera:
1. Fibrosis pulmonar idiopática.
2. Neumonía adquirida en comunidad del grupo IIIa.
3. Diabetes Mellitus tipo 2 compensada.
El paciente ingresa a los pisos de Medicina Interna Neumología evolucionando de la siguiente forma:
1. 10/09/02: Cuadro de tres meses de clínica respiratoria que podría a orientar sobre un proceso infeccioso en un cuadro de fibrosis pulmonar previo.
2. 11/09/02. Paciente con cuadro de sobreinfección pulmonar sobre cuadro pulmonar crónico (EPID), el cual es de etiología no clara, se inicia estudio de patología de base.
3. 12/09/02: Paciente presenta deterioro importante de la oxigenación de un día de evolución, asociado a tos con expectoración hemoptóica y taquicardia, por lo que se considera cuadro compatible con TEP, por lo que se decide iniciar anticoagulación plena. En horas de la tarde es llevado a la realización de un TAC de Tórax de Alta Resolución.
4. 13/09/02: Paciente entra en falla respiratoria en horas de la madrugada y fallece. Los resultados del TAC de Tórax fueron conocidos postmorten y algunas de las imágenes más representativas son las que siguen.
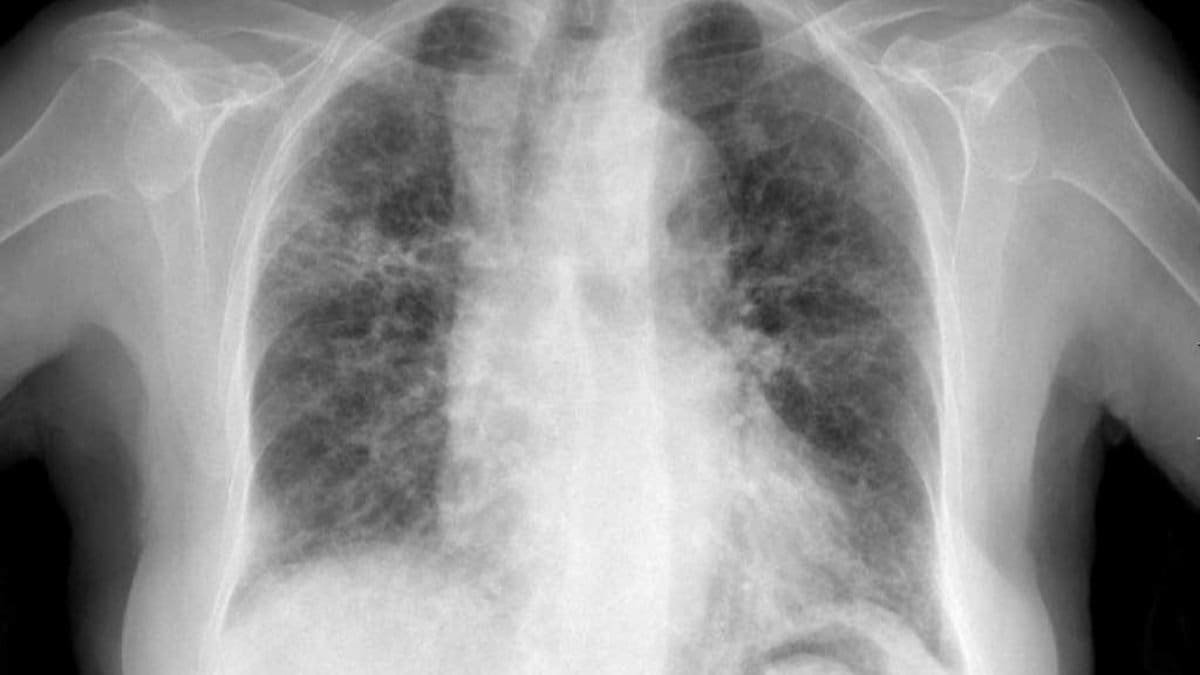
 Foto 2. TACAR: Opacidades en “vidrio esmerilado”. Opacidades intralobulillares
Foto 2. TACAR: Opacidades en “vidrio esmerilado”. Opacidades intralobulillares
y distorsión de la arquitectura pulmonar por fibrosis.
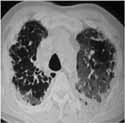
Foto 3. TACAR: Opacidades en “vidrio esmerilado” con bronquiectasias de tracción.
Patrón de “panal de abejas”.
A continuación se enumerarán los paraclínicos obtenidos del paciente durante el tiempo de hospitalización (Tabla 1), es llamativa la aparición de eosinofilia en el momento de el ingreso a nuestra institución, sin embargo, como dato aislado es de difícil interpretación.
Tabla 1. Cuadro de paraclínicos del paciente durante todo el tiempo de hospitalización.
| 05/09/02 | 06/09/02 | 07/09/02 | 11/09/02 | |
| Hb | 14.3 | 13.5 | 14.4 | |
| Hto | 43 | 38 | 45 | |
| Leuc | 10100 | 11900 | 10100 | |
| Neut | 82 | 80 | 76 | |
| Linf | 18 | 19 | 14 | |
| Eosin | 10 | |||
| Plaq | 264000 | 258000 | ||
| Glicemia | 145 | 171 | 139 | 83 |
| BUN | 20 | |||
| Creatinina | 0.7 | 0.8 | ||
| Na | 136.1 | |||
| K | 4.6 |
Como fue mencionado anteriormente uno de los puntos que marcó el descenlace final del paciente fue el deterior de la oxigenación que se observó en las últimas 36 horas de vida del paciente como podrá verse en la Tabla 2.
Tabla 2. Comparación de gases arteriales en las últimas 36 hrs de evolución del paciente.
| 11/09/02 | 11/09/02 | 11/09/02 | 12/09/02 | |
| 01+01 | 21+19 | 23+34 | 22+58 | |
| FiO2 | 28 | 28 | 50 | 50 |
| PH | 7.44 | 7.43 | 7.45 | 7.42 |
| PaO2 | 48 | 29 | 41 | 38 |
| PaCO2 | 28 | 26 | 29 | 30 |
| HCO3 | 19 | 17 | 20 | 19 |
| SapO2 | 85% | 55% | 79% | 75% |
| PaO2/FiO2 | 171 | 103 | 82 | 76 |
| D(A-a)O2 | 65 | 85 | 185 | 187 |
Dado que la causa de la muerte no fue aclarada por los paraclínicos ni las imágenes se decidió llevar a el paciente a necropsia previa autorización de los familiares, y los hallazgos patológicos fueron los siguientes.
De lo anterior podemos deducir que si bien la causa de la muerte fue la Enfermedad Tromboembólica Pulmonar, no era esta la enfermedad primaria, la cual una vez descartadas otras causas, hacen pensar en una Neumonía Intersticial Aguda o Síndrome de Hamman-Rich, patología de baja incidencia, y primera diagnosticada en nuestra institución en los últimos 20 años.
Revisión del tema
Es esta una patología claramente establecida en el Consenso de la American Thoracic Society del 2000 (1) en el que se clasifica como un subgrupo de la Enfermedad Parenquimatosa Difusa del Pulmón.
Fue descrita en 1935 por los Patólogos Hamman y Rich (2) como una forma rara de lesión pulmonar que se presenta de manera aguda en sujetos previamente sanos con evolución frecuentemente fulminante (1). Para poder hacer el diagnóstico definitivo se necesita demostrar la presencia de daño alveolar difuso en un espécimen de tejido obtenido por biopsia pulmonar, usualmente abierta (2).
Teorías de la patogénesis
Para poder hablar de las teorías de la patogénesis de esta enfermedad, tenemos que aclarar que los hallazgos patológicos iniciales, no son conocidos, sin embargo, el punto final de la lesión en Daño Alveolar Difuso (DAD), hace pensar que la injuria se inicie de manera similar a el SDRA.
De esta forma la injuria a el endotelio de los capilares pulmonares resulte en la exudación de un material proteinaceo hacia la luz del alvéolo conocido como membrana hialina (2).
La sobrerregulación de las moléculas de adhesión lleva a la migración de los neutrófilos hacia el septum y posteriormente a la luz alveolar, con su posterior activación y llevando a la activación de los macrófagos alveolares lo que lleva a la producción de citoquinas proinflamatorias y finalmente a la injuria pulmonar (2).
De igual forma que el endotelio juega un papel importante en la injuria pulmonar, la lesión del epitelio alveolar en el que predomina la pérdida de los Neumocitos tipo I con proliferación de los Neumocitos tipo II, que son los responsables de producir necrosis, así como de llevar a la muerte celular programada (2).
Así mismo, los Neumocitos Tipo II también poseen una gran capacidad regenerativa que ante una injuria pulmonar hace que proliferen para restaurar la superficie epitelial (2). De otro lado la transición del estado inflamatorio exudativo al estado fibrosante del DAD no ha sido aclarado totalmente (2).
TNFa e Interleuquina 1
Al parecer tanto el Factor de Necrosis Tumoral Alfa (TNFa) como la Interleuquina 1 Beta (IL1b) producidas por el Neumocito tipo II en los estadios tienen que ver en esta transición. En modelos animales se ha relacionado de manera directa el TNFa con la producción de fibrosis al parecer actuando como una sobrerregulación sobre los Factores de Crecimiento (TGFa, TGFb y PDGF) (2).
Esta transición se caracteriza por el engrosamiento del intersticio, organización de los exudados alveolares con resolución parcial de la membrana hialina y la producción temprana de colágeno (2). Existen dos posibles mecanismos implicados en el engrosamiento del intersticio alveolar.
El primero involucra la migración, proliferación y diferenciación de los miofibroblastos a fibroblastos la cual se inicia a nivel del septo alveolar y se continua hasta los exudados alveolares, esta diferenciación se relaciona con la producción temprana de Colágeno tipo III, IV y VI, así como de proteínas de Matriz Extracelular y de Fibronectina que va a estimular la migración de las células mesenquimales y puede ser importante en el reestablecimiento de la Membrana Basal (2).
Denudación del epitelio alveolar
Como segundo mecanismo relacionado a la fibrosis encontramos la denudación del epitelio alveolar y la pérdida de Laminina de la Membrana Basal, lo que permite la aposición de zonas adyacentes del epitelio alveolar (2).
Los datos epidemiológicos obtenidos hasta la actualidad se derivan de 5 series de casos de las cuales se puede deducir que los pacientes son adultos en su gran mayoría con una edad media de aparición de 54 años, pero con extremos en los 7 y los 83 años, sin una diferencia significativa en la incidencia entre sexos, y con una media de duración de los síntomas de 18.6 días con extremos en una semana y 90 días, siendo la gran mayoría de siete días (2). En la revisión realizada para el Consenso del 2000, se reportan tasas de mortalidad del 60% (1), sin embargo, revisando la literatura se puede deducir que ésta es aún mayor.
Tabla 3. Criterios diagnósticos
| Enfermedad pulmonar menor de 60 días de evolución |
| Infiltrados difusos bilaterales |
| Daño alveolar difuso |
| Ausencia de evento iniciador conocido o de condición predisponente |
| Ausencia de Rx tórax previos anormales. |
| Tomado de Seminars in Respiratory and Critical Care Medicine 2001; 22, 4. |
Tomado de Seminars in Respiratory and Critical Care Medicine 2001; 22, 4.
Siendo ésta una patología rara, se han intentado crear criterios clínicos, patológicos y radiológicos (Tabla 3) para ayudar en la aproximación diagnóstica de esta entidad, sin embargo, como vamos a ver tanto la presentación clínica, como los hallazgos radiológicos y al examen físico son tan variados que es difícil llegar a una verdadera aproximación diagnóstica sin la confirmación patológica.
De otro lado, al no ser una entidad única sino pertenecer a un grupo de enfermedades con características similares ha hecho necesario diferenciar de una manera más profunda los patrones tanto histológicos como radiológicos de estas entidades, encontrando un grupo de siete entidades, las cuales fueron agrupadas dentro de la denominación de Enfermedades Infiltrativas Difusas del Parénquima Pulmonar (Tabla 4), facilitando de esta forma su estudio y abordaje, tanto diagnóstico como terapéutico.
Tabla 4. Enfermedad parenquimatosa difusa del pulmón.
| Neumonía Intersticial Aguda (Síndrome de Hamman-Rich) |
| Neumonía Intersticial Descamativa (DIP) |
| Enfermedad Pulmonar Intersticial asociada a Bronquiolitis espiratoria |
| Neumonía Intersticial Inespecífica |
| Bronquiolitis Obliterante con Neumonía Organizada (BOOP) |
| Neumonitis Intersticial Linfocítica (LIP) |
| Neumonía Intersticial Usual (UIP) |
Am J Respir Crit Care Med 2000; 161: 646 – 664.
Tanto los signos como los síntomas son bastante comunes entre las enfermedades pulmonares como son fiebre (75%), tos (100%) y disnea (100%) (1, 2), de igual forma, al tener en cuenta otros hallazgos relacionados a la clínica como son la aparición rápida y reciente de los síntomas y su relación a prodromos (malestar general, mialgias, dolor de cabeza) aumenta la inespecificidad del cuadro, así como aumenta el número de diagnósticos diferenciales (Tabla 5) (2), los cuales deben ser totalmente descartados ante de catalogar a la enfermedad como tal.
Tabla 5. Diagnósticos diferenciales.
| Neumonía Intersticial Aguda | Daño Alveolar Difuso |
| Neumonía Eosinofílica Aguda | Neumonitis de Hipersensibilidad |
| SDRA Enfermedades del Colágeno | Enfermedades del Colágeno Enfermedades Inducidas por Drogas |
| Neumonía Criptogénica | |
| Infecciones Organizada | |
| Hemorragia Alveolar | Inhalantes y Toxinas |
| Enfermedad Inducida por Drogas | |
| Neumonitis de Hipersensibilidad |
Tomado de Seminars in Respiratory and Critical Care Medicine 2001; 22:4
Al examen físico los hallazgos siguen siendo igualmente inespecíficos, entre los que se encuentran taquipnea, taquicardia, estertores diseminados, (tipo velcro) y roncus (2). Los hallazgos paraclínicos de rutina son usualmente inespecíficos y no son de gran ayuda en la aproximación diagnóstica (1).
Por otro lado, los hallazgos radiológicos son variados y por lo mismo inespecíficos, sin embargo, algunos de mayor relevancia que otros como describiremos a continuación.
Primero tenemos los hallazgos relacionados a la Radiografía Convencional de Tórax (Tabla 6) entre los que podemos mencionar en etapas tempranas opacidades del espacio aéreo en parches, las cuales con el transcurrir del tiempo progresan a infiltrados alveolares difusos que comprometen los cinco lóbulos (5 -7).
De otro lado en la Tomografía Axial Computarizada de Alta Resolución (TACAR) podemos encontrar vidrio esmerilado asociado a zonas de consolidación del espacio aéreo con presencia de broncograma aéreo (1,2,5 -7), las cuales son de localización subpleural generalmente (1,5 -7).
Así mismo, en la enfermedad avanzada vamos a encontrar bronquiectasias por tracción las cuales son índice de que la Fibrosis Pulmonar ya se instauró (2). Estos hallazgos no difieren de los encontrados en DAD de otra etiología, por lo que terminan siendo inespecíficos.
Tabla 6. Hallazgos radiológicos
| Rx Tórax | TACAR |
| Opacidades en Parche del Espacio AéreoProgresión a Infiltrados Difusos | Vidrio EsmeriladoConsolidación con Broncograma Aéreo Bronquiectasias por Tracción |
Como hemos venido diciendo el diagnóstico confirmatorio es hecho a través de la histopatología, por lo que se hace necesario la realización de la biopsia, sumado a una adecuada aproximación clínica, para poder llegar a un diagnóstico confirmado.
Anteriormente se consideraba una sola patología cuando se hablaba como Fibrosis Pulmonar Idiopática (IPF) o Criptogénica, sin embargo, en la actualidad se sabe que se trata de patologías diferentes, con características clínicas e histopatológicas propias.
Los hallazgos patológicos fueron claramente descritos por la doctora Katzenstein en su libro “Proliferación Intersticial de fibroblastos con cantidades variables de inflamación crónica asociada. La hiperplasia epitelial alveolar usualmente acompaña a los otros cambios y la atipia citológica y la metaplasia escamosa son comunes.
Remanentes de membrana hialina se encuentran en algunas áreas pero no son prominentes. Trombos en varios estados de maduración pueden estar presentes en las arterias pulmonares pequeñas” (3). Como se puede concluir de esta descripción los hallazgos son iguales a los de de cualquier DAD producido por cualquier etiología.
Tratamiento
En cuanto a tratamiento podemos hablar de los que se derivan de las complicaciones y de los encaminados a tratar la enfermedad. De los primeros podemos ver que un gran porcentaje de los pacientes requieren ventilación mecánica, debido a una falla respiratoria hipoxémica, la cual termina siendo prolongada en la gran mayoría de los casos (2).
Otro pequeño grupo de pacientes tienen una mejoría espontánea del cuadro, no requiriendo ni soporte ventilatorio, ni hospitalización (2). De otro lado los tratamientos encaminados a la enfermedad el estándar de oro siguen siendo los esteroides en bolos a dosis altas, sin embargo su eficacia aún sigue sin comprobarse, de otro lado terapias alternativas como la ciclofosfamida no han sido adecuadamente estudiadas y por tanto no son recomendadas (2).
Dada la complejidad de las patologías y de la variabilidad en sus respuestas al tratamiento, se ha hecho necesario aplicar esquemas de aproximación diagnóstica para diferenciar entre todas las enfermedades infiltrativas difusas del parénquima pulmonar.
A continuación enunciaremos una propuesta realizada por el doctor Jeffrey E. Michaelson y cols. Si bien encaminada a el diagnóstico de la IPF, si no también de las otras entidades relacionada entre ellas la Neumonía Intersticial Aguda.
La sobrevida ha sido variable en todas las series de casos, sin embargo se tienen aceptado mortalidades entre el 50 y el 62%, la cual no ha variado a pesar del uso de los corticoesteroides (2). No se han podido encontrar factores que determinen pronóstico en esta enfermedad, sin embargo, se ha podido hallar alguna relación con los niveles de hematocrito y de creatinina sérica (2). Sin embargo, se relacionan más con severidad que con sobrevida.
De los pacientes que sobreviven se han descrito cuatro tipos de patrones (2):
1. Recuperación completa de la función pulmonar.
2. Anormalidades persistentes en la función pulmonar pero estable.
3. Fibrosis pulmonar progresiva.
4. Neumonía Intersticial Aguda Recurrente.
Los sobrevivientes parecen tener un riesgo mayor para tener recaídas posteriores, sin embargo, los factores implicados en esto no son conocidos (2).
Bibliografía
1. American thoracic society; idiopatic pulmonary fibrosis:diagnosis and treatment; international consensus statement; am j respir crit care med 2000; 161: 646 -664
2. Vourlekis JS, Brown KK, schwarz MI. Acute interstitial pneumonitis:current understanding regarding diagnosis, pathogenesis and natural history; seminars in respiratory and critical care medicine;2001; 22:4.
3. Katzenstein A. katzenstein and askin: Surgical pathology of non-neoplastic lung disease; 3 edition; 1997.
4. Michaelson JE, Aguayo SM, Roman J; Idiopathic pulmonary fibrosis, a practical approach for diagnosis and management; chest 2000; 118:788-794.
5. Primack SL, Hartman TE, Ikezoe J, Akira M, et al. Acute interstitial pneumonia: radiographic and ct findings in nine patients, radiology 1993; 188:817-820.
6. Askin FB. Acute interstitial pneumonia: histopathologic patterns of acute lun injury and the hamman-rich syndrome revisited; radiology 1993; 188:620-621.
7. Ichikado K, Johkoh T, Ikezoe J, Takeuchi N, et al; Acute interstitial pneumonia: high-resolution ct findings correlated with pathology; AJR 1997; 168:333-338.