GUSTAVO GÓMEZ TABARES*
La prolactina es la hormona adenohipofisiaria que estimula la secreción láctea, según definición de Riddle y col. (1933)2. Constituida por 198 aminoácidos, con una leucina NH2 terminal, tres puentes disulfuro y un peso molecular de 22.500 daltons. Sintetizada por los lactótropos en el lóbulo anterior de la hipófisis, la placenta, otras áreas del cerebro y, en forma ocasional, en ciertos tejidos malignos. Fue descubierta en 1928 en la hipófisis de vaca, y es considerada, filogenéticamente, la hormona más antigua del reino animal. Ha sido detectada en insectos, anfibios, peces y mamíferos. Su actividad luteotrófica se estableció desde 1945, cuando también se le conocía como hormona lactotrófica.
Las células productoras de PRL son fácilmente distinguibles por inmunohistoquímica y a la microscopía electrónica son alargadas y con gránulos densos.
La PRL y la hormona del crecimiento (GH), junto con el lactógeno placentario (HPL), forma una familia de hormonas que probablemente resulta de la duplicación de un gene ancestral. Fue a principios de siglo XX que los franceses notaron por primera vez cambios en la histología de la hipófisis anterior durante el embarazo e identificaron un factor pituitario capaz de inducir la secreción de leche en los conejos y que estimulaba el crecimiento del buche de las palomas2. Se ha demostrado PRL en todos los vertebrados.
En un principio fue difícil su aislamiento pues su estructura es semejante (en un 16%) a la hormona de crecimiento (GH) y ambas se localizan en la hipófisis, solamente que la GH está en mayor concentración. Su existencia como una entidad química distinta de la hormona del crecimiento, se estableció a través de una serie de estudios realizados entre 1965 y 1971, conociendo también como se lleva a cabo su secreción, donde interactúan diversos factores fisiológicos con componentes neurohormonales hipotalámicos positivos y negativos.
Durante la pubertad, los niveles séricos de la hormona aumentan en las niñas en asociación con el aumento del estradiol. Por tanto, las mujeres tienen niveles más elevados que los hombres. Durante el ciclo menstrual, los niveles más elevados son en fase ovulatoria y lútea.
En el embarazo, los niveles séricos de prolactina aumentan desde el primer mes de la gestación hasta el término, en paralelo con el aumento del estradiol sérico y la hiperplasia continua de los lactótropos del lóbulo anterior de la hipófisis. Durante el embarazo y la lactancia, el contenido de PRL puede aumentar 10 a 20 veces y los lactótropos pueden corresponder al 70% de las células en la glándula. La hipófisis en el embarazo avanzado puede aumentar hasta dos veces su tamaño normal, debido a hiperplasia e hipertrofia de lactótropos, con gran actividad secretora.
Los niveles de prolactina caen después del parto, retornando a la línea de base aproximadamente en tres semanas en las mujeres no lactantes; en las mujeres lactantes llegan a la línea de base, disminuyen en un lapso de tres meses a un año, pero son claros los picos de PRL cuando ocurre la succión del pezón. La hiperplasia de los lactótropos desaparece varios meses después del parto.
Se encuentra prolactina en la sangre del feto humano hacia la semana 12 y su nivel aumenta en forma marcada a partir de la semana 25 hasta el término. Disminuye a niveles prepuberales hacia el segundo mes de vida.
Características de su estructura química
La prolactina es una hormona polipeptídica de cadena única, con un peso molecular aproximado 22.500 daltons, siendo la hormona adenohipofisiaria que interviene en la lactancia, por medio de eventos fisiológicos y bioquímicos.
La hormona circula en formas heterogéneas: la prolactina pequeña (little PRL) con un peso molecular de 22.500 daltons, corresponde alrededor del 80% del total de PRL inmuno-reactiva. Hormona monomérica no glicosilada con tasa de unión con el receptor, bioactividad e inmunoactividad total elevadas.
La prolactina grande (big PRL) con un peso molecular de 50.000 daltons, se presupone que es una forma de depósito, que pocas veces es detectada en el suero y su actividad biológica es casi nula. Sin embargo se le detecta en los padecimientos de hiperprolactinemia sin manifestaciones clínicas patológicas, tal vez segregada directamente por la hipófisis o representa una forma de agregados poliméricos.
La macroprolactina (big big-PRL), una forma dimérica de la big-PRL que quizás tenga unida una inmunoglobulina G (IgG), con un peso molecular superior a los 100.000 daltons y sin actividad biológica. Sin embargo se ha descrito hasta un 50% de casos de prolactiomas con contenido de esta isoforma macroprolactinémica9 y algunos recomiendan buscarla en todos los casos de hiperprolactinemia12.
Su cadena polipeptídica consta de unos 198- 200 residuos de aminoácidos. De los primeros 50 aminoácidos más del 80% son idénticos u homólogos a la prolactina bovina.
Esta es la secuencia de los primeros 23 residuos aminoácidos correspondientes al extremo N-terminal:
NH2-leu-pro-ile-cys-pro-gly-ala-ala-arg-cys-glnval- thr-leu-arg-asp-leu-phe-asp-arg-ala-val
Estas formas se han encontrado en estados normales e hiperprolactinémicos. Esta heterogeneidad de la PRL circulante puede ser la responsable de la discrepancia que existe en pacientes con niveles altos de PRL por RIA, con ciclos menstruales normales y sin galactorrea.
Las formas grande y muy grande parecen tener menor capacidad de unión con los receptores. Las pacientes con hiperprolactinemia compuesta sobre todo por la PRL grande, y muy grande, tienen una fertilidad normal.
La PRL guarda alta homología estructural con la hormona del crecimiento (GH) y la hormona lactógeno placentaria (HPL). Se cree que el gen de la PRL localizado en el cromosoma 6 humano se derivó de un gen precursor común somatomamotrófico (hGH-hPRL-hPL) hace unos 300
millones de años.
Medición de PRL
La prolactina circulante se mide por radioinmunoensayo sensible. Hay una excelente correlación entre el radioinmunoensayo y el bioensayo de la forma monomérica biológicamente activa usual. Los cambios del tamaño (macroprolactinemia) o de la glicosilación de la forma monomérica dan como resultado una mala correlación entre el radioinmunoensayo y el bioensayo. Esto puede llevar a una discrepancia entre los hallazgos clínicos y los resultados del radioinmunoensayo10. Una mujer puede tener niveles séricos marcadamente elevados de prolactina y aun así continuar menstruando de forma normal.
No hay acuerdo sobre cuál es el nivel superior normal de la hormona. Las discrepancias entre los laboratorios se han debido a diferencias no sólo de la interpretación sino también de los métodos de ensayo11.
Niveles aceptados:
500mU/L= 25 ng/ml= microg/l, valor normal por RIA: <= 25ng/ml
Cuando los niveles de PRL resultan discretamente elevados (menos del doble) se prefiere repetir su análisis en dos o tres muestras tomadas con un intervalo de 20 a 30 minutos y procesadas por separado. Esto permite no solo obtener un promedio (equivalente a un “pool”) sino también evaluar su variabilidad pulsátil en el sujeto.
Comparando niveles basales de PRL, en pacientes con hiperprolactinemia (HPRL) funcional, microadenomas y macroadenomas, se han encontrado diferencias significativas. No así al comparar macroadenomas con y sin extensión supraselar.
Regulación de PRL
En ausencia de hormonas de una glándula blanco para hacer un control por retroalimentación con los lactótropos, la PRL regula su propia liberación actuando en los sistemas dopaminérgicos hipotalámicos (Figura 1). Este tipo de interacción se ha llamado “retroalimentación de asa corta” y es la principal responsable de mantener la homeostasis de la PRL. Es decir la PRL se regula principalmente a través de un mecanismo inhibidor dopaminérgico.
La dopamina es sintetizada primariamente en el sistema nervioso central (SNC), pero en la médula suprarrenal hay una limitada producción. La dopamina también ha sido detectada en algunos tejidos no neuronales como el páncreas y la hipófisis anterior.
La disfunción del sistema dopaminérgico se asocia con un número de enfermedades. Por ejemplo la deficiencia de dopamina en las neuronas nigrostriatales del cerebro medio ha sido reconocida desde hace tiempo en la enfermedad de Parkinson, mientras que la hiperactividad de las neuronas corticales y la del sistema límbico han sido implicadas en la esquizofrenia y la psicosis. Estas neuronas dopaminérgicas también están afectadas por neurotoxinas, sicoestimulantes y abuso de drogas.
En el eje neurendocrino la disfunción de la dopamina hipotalámica o sus receptores en la hipófisis llevan a hiperprolactinemia y disturbios reproductivos. No es sorprendente por lo tanto que esta molécula relativamente simple haya sido el centro de interés de científicos básicos y clínicos desde hace muchos años.
Dentro del cerebro la función de las catecolaminas es como neurotransmisores clásicos, es decir, ellos comunican las neuronas entre sí y actúan dentro de las sinapsis neuronales. Sin embargo gracias a su presencia en la circulación y su acción en órganos blancos distantes, las catecolaminas de la médula adrenal fueron los principales compuestos clasificados como hormonas en los años 1900. No fue, sin embargo, hasta 1970 que se encontró el papel de la dopamina como inhibidor de los lactotropos hipofisiarios. Desde entonces la dopamina ha sido claramente establecida como regulador primario de la expresión y liberación del gen de PRL.
Por otro lado, hasta ahora no ha emergido un candidato a estimulante de PRL o factor liberador de esta hormona (PRF).
Por lo tanto, la homeostasis de PRL se debe ver en el contexto de un fino balance entre la acción inhibidora de dopamina y los muchos factores hipotalámicos, sistémicos y locales que actúan como estimulantes. Muchos estudios muestran que un aumento en PRL endógena o exógena resulta en una mayor actividad de las neuronas dopaminérgicas tuberoinfundibulares (TIDA), mientras una disminución de PRL circulante resultante de una hipofisectomía, inmunoneutralización o uso de agonistas dopaminérgicos bajan su actividad3-5. Las neuronas TIDA responden a los cambios agudos y crónicos de PRL con pocas excepciones como el embarazo, la lactancia y los prolactinomas, cuando las neuronas dopaminérgicas se vuelen refractarias a los niveles de PRL, permaneciendo, por lo tanto, una hiperprolactinemia fisiológica o patológica
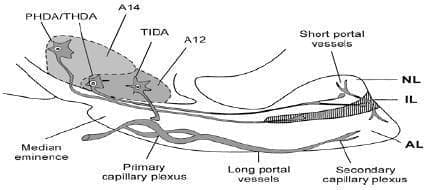
Figura 1. Diagrama de los sistemas dopaminérgicos hipotalámicos que regulan PRL. THDA: tuberohypophysial dopaminérgico; PHDA: periventricular- hypophysial dopaminérgico; AL: lóbulo anterior; IL: lóbulo intermedio; NL: lóbulo posterior; TIDA: tuberoinfundibular dopaminérgico. Tomado y adaptado de referencia 3.
Las neuronas TIDA se originan en la región A12 de los núcleos arcuato dorsomediales. Con axones cortos que terminan en la eminencia media cerca de los capilares del sistema Porta. La liberación de dopamina se lleva a cabo por los vasos largos porta al lóbulo anterior de la hipófisis (AL). Las neuronas THDA/PHDA se inician en la región A14 del núcleo periventricular y envían proyecciones a los lóbulos neurales (NL) y al lóbulo intermedio (LI) de la hipófisis. Los vasos porta cortos se conectan entre los NL y AL pasando por el LI que es avascular. (TIDA) tuberoinfundibular dopaminérgico (THDA) tuberohipofisial dopaminérgico4.
Los estrógenos son responsables por mayores niveles de PRL en el suero, la respuesta aumentada de la PRL a los secretagogos y la mayor incidencia de prolactinomas en mujeres que en hombres. Los niveles circulantes de PRL no se aumentan (en humanos contrario a las ratas) durante el pico de LH; están básicamente estables durante el ciclo menstrual7.
La regulación es compleja e involucra factores inhibidores así como estimuladores (Figura 2). Están involucrados el sistema endocrino clásico y los sistemas paracrino (liberado localmente desde una célula para actuar sobre otra) y autocrino (que actúa sobre la célula de la cual proviene). En esta compleja interacción participan diversos neurotransmisores, hormonas peptídicas y hormonas esteroides. El sistema de control endocrino es el que se comprende mejor11.
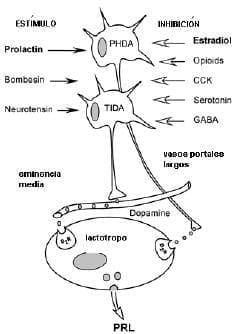
Figura 2. Principales sustancias estimuladoras e inhibidores de la producción de PRL. TIDA: tuberoinfundibular dopaminérgico; PHDA: periventricular- hipofisial dopaminérgico. Tomado y adaptado de referencia 3.
a. Inhibidores de la PRL
Dopamina: tiene receptores de alta afinidad en los lactótropos. Aquí la dopamina inhibe la tras Cripción del gen de la PRL al disminuir la actividad de la adenilciclasa.
GABA: tiene actividad de factor inhibidor de PRL (PIF). Hay neuronas GABA-érgicas en la eminencia media y receptores del GABA en el lóbulo anterior de la hipófisis.
GAP: péptido asociado a la hormona liberadora de gonadotropinas, es un polipéptido de 56 aminoácidos, el cual es la porción carboxi-terminal de la proteína precursora de la GnRH. El GAP tiene actividad inhibidora de la PRL, así como estimuladora de las gonadotrofinas, y se halla en el hipotálamo y en la placenta humana.
b. Liberadores de la PRL
Hay situaciones que pueden actuar directamente sobre la pituitaria y bloquean la inhibición dopaminérgica o actúan indirectamente por depleción de niveles hipotalámicos.
Estos incluyen la succión, el estrés, el sueño, la alimentación, el dolor y la hipoglicemia. Todos están mediados por centros cerebrales superiores. La succión es un estímulo potente que da como resultado un marcado aumento de la PRL sérica en cinco minutos. Los cambios de la secreción hipotalámica de la dopamina no son suficientes para mediar esta respuesta. Esto sugiere la presencia de uno o varios factores liberadores (PRF) que puede incluir varios péptidos:
• TRH: hormona liberadora de la tirotropina. Responsable del aumento de la PRL en el hipotiroidismo primario. La proTRH, de 256 aminoácidos, tiene dos péptidos que estimulan la producción de PRL (pFE22 y pSE14).
• VIP: péptido intestinal vasoactivo.
• Oxitocina
• Angiotensina II.
Se ha identificado además la mediación de neurotransmisores en la liberación de la PRL:
• Serotonina.
• Opioides endógenos.
• Histamina.
• Neurotensina y sustancia P.
Algunas sustancias actúan en el control autocrino y paracrino de la liberación de la PRL, entre las cuales figuran:
• Glucocorticoides, Vitamina D. Progesterona y estrógenos Este último es el principal regulador periférico de la secreción de PRL que estimula directamente su producción.
La acción de la histamina a través de los receptores H1 puede estimular la secreción de PRL, mientras que su acción a través de los receptores H2 puede inhibir la secreción de PRL, lo cual puede explicar la mayor secreción de PRL observada con el uso de fármacos antagonistas H2 (antagonista de los receptores H2 de la histamina)11.
Síntesis y metabolismo de dopamina
La biosíntesis de dopamina (DA) comienza con la biosíntesis del aminoácido tirosina (Figura 3). La mayoría de la tirosina circulante se obtiene de la dieta, pero pequeñas cantidades se originan de la hidroxilación de la fenilalanina por medio de la enzima hepática hidroxilasa6. La tiroxina entra a las neuronas por un proceso dependiente de energía y es convertida a dopamina por dos enzimas que actúan secuencialmente: la tiroxina hidroxilasa (TH) y L-aromática aminoácido decarboxilasa (DDC) también llamada dihidroxifenilalanina decarboxilasa (DOPA). Las neuronas que contienen β dopamina hidroxilasa convierten dopamina a norepinefrina, y las que contienen feniletanolamina N-metil transferasa convierten la norepinefrina a epinefrina. Independiente de la síntesis de catecolaminas, la TH es el paso limitante de la biosíntesis de ellas.
1) Tirosina entra a la neurona por un mecanismo dependiente de sodio; 2) conversión tirosine to L-DOPA por TH es el paso regulador de la biosíntesis ; 3) L-DOPA se convierte a dopamina por DDC; 4) dopamina es trasportada dentro de las vesículas secretoras para almacenamiento, protección y secreción; 5) fusión de vesículas secretoras con la membrana plasmática para liberación de dopamina en el espacio presináptico o extracelular; 6) dopamina se une al receptor de membrana e inicia efectos múltiples en las células blanco; 7) dopamina no unida es captadapor DAT, de la membrana plasmática de la neurona presináptica; 8) dopamina neo sintetizada y que va dentro de la célula es trasportada en vesículas secretoras por el VMAT; 9) MAO, localizado en la membrana exterior mitocondrial, convierte la dopamina en una deamina. Tomado y adaptado de referencia 6
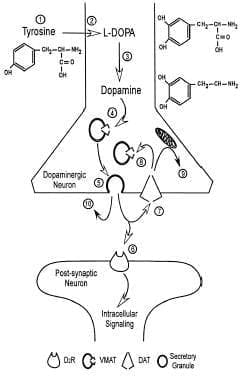
Figura 3. Diagrama de la biosíntesis, liberación y metabolismo de dopamina.
Síntesis y liberación de PRL
La PRL es sintetizada y secretada por los lactótropos en el ala lateral posterior de la adenohipófisis. Estos constituyen hasta el 40-50% de las células del lóbulo anterior de la hipófisis. La trascripción del gen de la prolactina da como resultado la producción de RNA mensajero, y luego es sintetizada en el retículo endoplásmico rugoso como un péptido precursor más grande. Luego es clivada y almacenada en gránulos. Hay pools de depósito como pools de PRL neosintetizada.
Los lactótropos contienen iones de calcio. Ciertos cambios en la membrana celular dan como resultado el aumento del calcio ionizado libre dentro de las células, lo cual activa la exocitosis, dando como resultado la expulsión de los gránulos de PRL8. Este mecanismo puede explicar la secreción deficiente de PRL que se produce en el seudohipoparatiroidismo y la liberación aumentada de PRL que se asocia con el bloqueador de los canales del calcio, verapamilo.
Acciones fisiológicas de la prolactina
La función principal de la prolactina en la mujer es estimular y mantener la lactancia puerperal, acción directa sobre las células acidofílicas conocidas como lactotropas de la glándula mamaria13.
En específico en la glándula mamaria la prolactina estimula las células secretoras alveolares induciendo la síntesis y secreción de leche (lactogénesis) pero también se requiere de insulina e hidrocortisona para que las hormonas corticoesteroides trabajen sinérgicamente estimulando el sistema lactosa-sintetasa. Las quinasas proteicas dependientes del AMP cíclico inducen la síntesis de caseína por producción de RNA mensajero específico.
Para que aumente el sistema ductal se requiere además de prolactina, de estrógenos, hormona del crecimiento, corticoides, y lactógeno placentario. Para el desarrollo del sistema lóbulo alveolar se requiere además de prolactina, de estrógenos y de progesterona. Se le relaciona con la regulación del ciclo reproductivo, el mantenimiento del embarazo y el crecimiento fetal, mediante un efecto sobre el metabolismo materno actuando sobre diferentes órganos efectores para facilitar sus funciones por sinergia con otras hormonas o bien por inhibición de otras hormonas.
De las más de 85 funciones que se han relacionado con la prolactina, podemos mencionar efectos sobre estructuras ectodérmicas y sinergia con hormonas esteroides.
En los varones el comportamiento de la prolactina puede afectar la función adrenal, el equilibrio electrolítico, ginecomastia, algunas veces galactorrea, disminución de la libido e impotencia y otras funciones como la de la próstata, vesículas seminales y testículos13.
Durante la gestación los niveles de prolactina en el líquido amniótico llegan hasta 1000 ng/mL., mayor concentración que en cualquier otro fluido orgánico; esto sucede entre la 15ª y 20ª semana de gestación y desciende poco a poco hasta el final del embarazo a 450 ng/mL. Se presupone que es producida por la hipófisis fetal y la materna, con una posible función de osmorregulación del feto, para la supervivencia en el medio acuático intrauterino, contribuyendo así a la maduración pulmonar con aumento en el contenido de fosfolípidos y cambios en la relación lecitina- esfingomielina.
Se han reportado funciones secundarias o de menor potencia, relacionándola con la andrógenesis que se lleva a cabo en la zona reticular de la corteza suprarrenal, estimulando la secreción de dehidroepiandrosterona y su sulfato.
Las funciones en el cuerpo lúteo y en la suprarrenal como coadyuvante de la producción de progesterona y andrógenos respectivamente, lo hace principalmente con la función de internalización celular de los lípidos, principalmente LDL-colesterol, que es precursor de los esteroides ováricos y suprarrenales.
Prolactina y gonadotropinas y eje reproductivo
Es corriente encontrar trastornos menstruales o amenorrea en pacientes con aumento de la PRL. Anteriormente se mencionaban síndromes como el de Chaiari Frommel, Ahumada Del Castillo y el de Forbes Albrigth, todos en común con amenorrea y galactorrea, con hiperprolactinemia tumoral, no tumoral o desconocida.
Los mecanismos de los trastornos de la función gonadal en la relación con la PRL alta se tratan de explicar por sus acciones fisiológicas y su relación con las gonadotropinas en la cuales influye por un mecanismo de acción que creemos está relacionado con la dopamina, las endorfinas y el GAP (proGnRH) que además de ser el precursor de GnRH, tiene una potente acción antiprolactínica. Otras causas de la mala función del sistema o eje gonadal han sido discutidas más ampliamente11.
En el diagrama de la figura 4, se esquematiza la relación gonadotropinas -prolactina propuesta a través del GAP. Lo que funciona como un elevador del GAP aumenta gonadotropinas y disminuye PRL y viceversa.
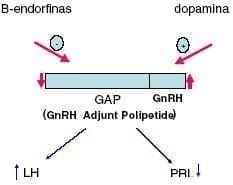
Figura 4. Relación PRL Gonadotropinas a través del GAP.
Referencias
1. Bole-Feysot C, Goffin V, Edery M, Binart N, Kelly PA. Prolactin (PRL) and its receptor: actions, signal transduction pathways and phenotypes observed in PRL receptor knockout mice. Endocr Rev 1998; 19: 225-268.
2. Riddle O, Bates RW, Dykshorn SW. The preparation, identification and assay of prolactin – a hormone of the anterior pituitary. Am J Physiol 1933; 105: 191-216.
3. Ben-Jonathan N. Dopamine: a prolactin inhibiting hormone. Endocr Rev 1985; 6: 564-589.
4. Freeman ME, Kanyicska B, Lerant A, Nagy G. Prolactin: structure, function, and Regulation of secretion. Physiol Rev 2000; 80: 1523-1631.
5. Lamberts SWJ, MacLeod RM. Regulation of prolactin secretion at the level of the lactotroph. Physiol Rev 1990; 70: 279-318. 6. Nagatsu T, Stjarne L. Catecholamine synthesis and release: overview. Adv Pharmacol 1998; 42: 1-14.
7. Fujimoto VY, Clifton DK, Cohen NL, Soules MR. Variability of serum prolactin and progesterone levels in normal women: the relevance of single hormone measurements in the clinical setting. Obstet Gynecol 1990; 76: 71-78.
8. Langley K, Grant NJ. Are exocytosis mechanisms neurotransmitter specific? Neurochem Int 1997; 31: 739-757.
9. Mounier Ch, Trouilla J, Claustrat B, et al. Macroprolactinaemia associated with prolactin adenoma. Human Reproduction, 2003; 18: 853-857.
10. Corenblum B. Asymptomatic hyperprolactinemia resulting from macroprolactinemia. Fertil. Steril 1990; 53: 165-167.
11. Gómez GT, Posada GE, Martine CM. Prolactina y Prolactinomas. Una visión global. Rev Col Menop. 2000; 6: 244-269. https:// encolombia.com/medicina/menopausia/ meno6300prolactina
12. Gibney J, Smith T. P. and McKenna T. J. The Impact on Clinical Practice of Routine Screening for Macroprolactin JCEM 2005; 90: 3927- 3932.
13. Rivas EJ. La prolactina-Endocrinología. www.monografias.com/trabajos11/laprolac/laprolac.
* Ginecólogo-Endocrinólogo Reproductivo. Profesor Titular y Distinguido, Universidad del Valle – Unidad de Medicina Reproductiva Centro Médico Imbanaco Cali-Colombia. E-mail: gusgomez@univalle.edu.co